
 Езофагітом називають запалення стінки стравоходу будь-якого походження. Зазвичай уражається слизова оболонка, яка вистилає орган зсередини, але при прогресуванні запальний процес може поширитися на глибші шари цієї частини шлунково-кишкового тракту.
Езофагітом називають запалення стінки стравоходу будь-якого походження. Зазвичай уражається слизова оболонка, яка вистилає орган зсередини, але при прогресуванні запальний процес може поширитися на глибші шари цієї частини шлунково-кишкового тракту.
Це найчастіше захворювання стравоходу. Нерідко пацієнти не здогадуються про його наявності, так як в 35-40% всіх клінічних випадків езофагіт може проходити або безсимптомно, або з ледве вираженою симптоматикою, яку пацієнти списують на банальне порушення харчування.
причини
Будь-агресивний фактор, що ушкоджує слизову оболонку стравоходу, може спровокувати виникнення езофагіту.
Гостра форма захворювання виникає через дії фактора з короткочасним, але вираженим дією, хронічна - при систематичному шкідлива дія, навіть не дуже вираженому.
Найчастіші причини виникнення езофагіту можна розділити на такі групи, як:
- гостро виникають інфекційні процеси;
- фізичний вплив;
- хімічні фактори;
- сенсибілізація організму (підвищена чутливість, або алергічна реакція).
Інфекційні процеси, найчастіше провокують виникнення езофагіту, це:
- грип;
- парагрип;
- мікотіческой (грибкове) ураження;
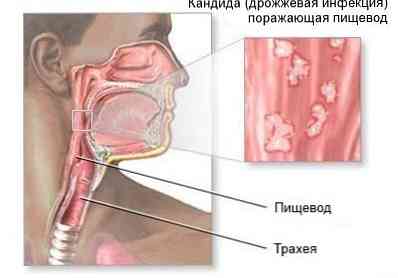
- дифтерія.
Фізичний вплив, в свою чергу, може бути:
- механічним - через навмисний або ненавмисного проковтування твердих предметів, кісток рибного або тваринного походження, при неакуратному введенні діагностичних пристроїв (зонда, фіброгастродуоденоскопія);
- термічним - якщо людина любить гарячу їжу і постійно зловживає нею, з-з чого виникає опік слизової оболонки стравоходу, а потім, після його інфікування, езофагіт;
- радіаційним - в мирний час зустрічається не часто.
Хімічні причини, здатні викликати розвиток гострої форми езофагіту, це будь-які фактори, які діють агресивно на слизову оболонку стравоходу при безпосередньому контакті з нею. В першу чергу, це:
- гостра, приправлена їжа;
- виробничі отрути;
- побутова хімія
і так далі.
Зверніть увагуВиробничі та побутові хімічні речовини можуть бути прийняті випадково або навмисно, з метою суїциду або як показник демонстративної форми поведінки (на таке здатні психічно неврівноважені люди).
Хронічний езофагіт виникає внаслідок постійного впливу на слизову оболонку стравоходу агресивних чинників, нехай це вплив буде невеликим, дозованим. Найчастіші причини такої форми хвороби це:
- аліментарні, або харчові - вони призводять до хронічного езофагіту у любителів дуже гарячої або гострої їжі, спиртних напоїв з високим градусом;
- професійні - при зайнятості, яка пов'язана з вдиханням парів токсичних або їдких речовин;
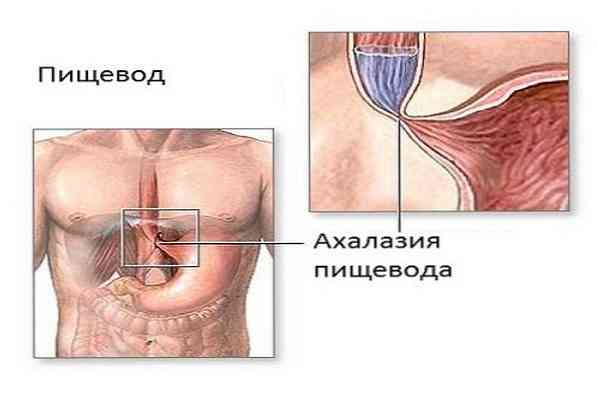
- застійні - в цьому випадку езофагіт спостерігається через прилипання їжі до слизової оболонки стравоходу і роздратування нею. Такий стан посилюється, якщо пересування їжі по стравоходу утруднене - найчастіше при механічних перешкодах (рубці, пухлини), ахалазії (нерозкриття кардії) або динамічної неспроможності стравоходу (погіршення моторики через порушення нейром'язових з'єднань або з боку центру в головному мозку, який керує такими процесами);
- алергічні - пов'язані з алергією на ті чи інші продукти (найчастіше яйця, шоколад, морепродукти, полуницю і так далі);
- дисметаболічні - ті причини, які, провокуючи погіршення функцій стравоходу, самі ж наступають через порушення обмінного характеру. В першу чергу, спостерігаються через гіповітамінозу, нестачі мікроелементів в крові і тканинах, кисневого голодування, гормональних зрушень, хронічної інтоксикації (отруєння) організму.
Особливою причиною запального ураження стравоходу виділяють рефлюкс, який призводить до пептичного езофагіту (його ще називають рефлюкс-езофагітом) - це закид вмісту шлунка в просвіт стравоходу.
Рефлюкс виникає з таких причин, як:
- порушення роботи (недостатність) кардії (це сфінктер, який знаходиться в нижньому кінці стравоходу і регулює надходження харчових грудок з нього в шлунок);
- порушення нервової регуляції, від якої залежить моторика стравоходу;
- короткий стравохід.
 У цих випадках езофагіт розцінюють як окрему патологію - гастроезофагеальна рефлюксна хвороба.
У цих випадках езофагіт розцінюють як окрему патологію - гастроезофагеальна рефлюксна хвороба.
У ряді випадків причини езофагіту так і не з'ясовані. Він проявляється в особливій формі - у стравоході утворюються виразки та гранульоми, слизова оболонка стає схожою на таку при виразковий коліт і гранулематозі стравоходу. У таких випадках патологію називають ідіопатичним (нерозпізнаним) езофагітом.
Зверніть увагуВиявлено, що крім зазначених причин, головним чинником для розвитку езофагіту є зниження імунітету - загального і місцевого. Цим пояснюється той факт, що у одних людей при вираженому впливі агресивних чинників езофагіт не виникає, а у інших він розвивається при незначному ураженні патологічними факторами.
Течія
За перебігом розрізняють такі форми езофагіту, як:
- гостра;
- підгостра;
- хронічна.
Процес, який розвивається в слизовій оболонці стравоходу, теж може бути неоднаковим. За характером запального ураження езофагіт буває:
- катаральний;
- набряклий;
- ерозивний;
- геморагічний;
- псевдомембранозний;
- ексфоліативний;
- флегмонозний;
- некротичний.
 при катаральном езофагіті слизова оболонка гіперемована (почервоніла), набрякла, спостерігається відлущування її епітеліальних клітин.
при катаральном езофагіті слизова оболонка гіперемована (почервоніла), набрякла, спостерігається відлущування її епітеліальних клітин.
для набряку форми езофагіту також притаманне почервоніння, але в основному зміни проявляються вираженим набряком слизової оболонки стравоходу.
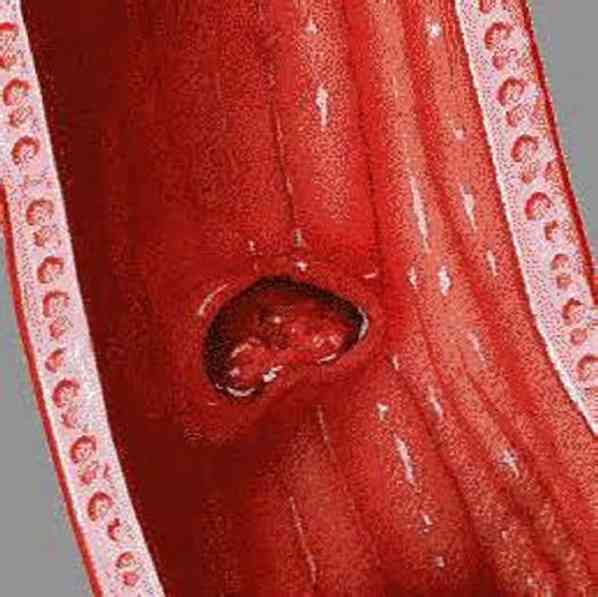
при ерозивно езофагіті по всій поверхні слизової оболонки утворюються ерозії - дрібні виразки. В основному такий вид ураження спостерігається при гостро наступив інфекційному процесі або після хімічних або теплових опіків стравоходу.
геморагічний езофагіт характеризується дрібними крапковими крововиливами в стінку стравоходу - не тільки слизову оболонку, але і більш глибокі шари.
при псевдомембранозний формі виділяється фіброзний (з нитками фібрину) ексудат, який вільно відділяється від поверхні стравоходу.
при ексфоліативний езофагіті теж виділяється ексудат, але, на відміну від псевдомембранозного форми, він досить міцно "приліплюється" до внутрішньої поверхні стравоходу.
Флегмонозна форма - це утворення гною, яке, як правило, найбільш характерно в разі поранення стінки стравоходу і проникнення інфекції в її тканини.
У разі тяжкої форми інфекційного ураження стінка стравоходу омертвевает - розвивається некротична форма езофагіту.
За поширеністю запального процесу езофагіт буває:
- дистальний (в нижніх відділах);
- проксимальний (у верхніх відділах);
- тотальний (охоплює стравохід на всій його довжині).
Гостру форму езофагіту, а також опіки стравоходу поділяють на три форми:
- поверхневе ураження слизової оболонки без ерозій і виразок;
- зміна всього слизового шару, в якому зустрічаються виразки і вогнища змертвіння;
- поширення ураження на підслизовий, іноді глибше - м'язовий і серозний шари, виникнення глибоких, схожих на кратери, дефектів, яке може закінчитися проривом стравохідної стінки, і кровотеч. Така форма після лікування може закінчитися формуванням рубців і рубцевих стриктур (стягування стравоходу).
Хронічну форму езофагіту розрізняють за чотирма ступенями вираженості:
 гіперемія (почервоніння) слизової оболонки без будь-яких її дефектів;
гіперемія (почервоніння) слизової оболонки без будь-яких її дефектів;- гіперемія і набряк слизової з її окремими дрібними виразками;
- злиття (на тлі почервоніння слизової) ерозивних вогнищ;
- освіту повноцінних виразок і звуження просвіту стравоходу.
симптоми езофагіту
Симптоматика запального ураження стравоходу залежить від його різновиду. Катаральна форма нерідко проходить без клінічних ознак, іноді можливі підвищена чутливість до гарячої або холодної їжі і незначне почуття дискомфорту за грудиною.
При інших формах езофагіту (особливо прогресуючих) можливі такі клінічні прояви, як:
- біль;
- дисфагія (розлад ковтання);
- печія;
- підвищене слиновиділення.
Характеристики болів:
- по локалізації - відчуваються за грудиною, по ходу стравоходу;
- по поширенню - можуть віддавати в шию або спину;
- по різновиду - гострі, пекучі (іноді пацієнти характеризують біль в такий спосіб: "Немов перцю насипали");
- за інтенсивністю - сильні.
Дисфагія спостерігається головним чином через больового синдрому - хворий не може змусити себе зробити ковтальний рух.
Розвинутися і вкрай важкі випадки - з найгострішими болями і кривавою блювотою, яка може привести навіть до шокового стану.
важливоІноді виникає парадоксальна ситуація, коли після такого погіршення настає період благополуччя (затихання симптоматики, можливість прийому їжі - навіть твердої), але воно виявляється уявним - через 2-3 місяці, а то й було проведено грамотне лікування, в стравоході формуються грубі рубці, які заподіюють стеноз , через що з'являється порушення ковтання і повернення їжі із стравоходу в ротову порожнину (регургітація).
Основна симптоматика хронічного езофагіту це болі за грудиною, що віддають в спину або шию, середньої інтенсивності, ниючого характеру.
Якщо розвинулася гастроезофагеальна рефлюксна хвороба, то з'являються:
- печія;
- відрижка;
- регургітація;
- нерідко - розлади дихання (через територіальну близькість дихальних шляхів і поширення патологічного процесу на них із стравоходу).
Печія є найпоширенішим проявом гастроезофагального рефлюксу. Її характеристики:
- проявляється відчуттям печіння за грудиною і в верхніх відділах живота;
- наростає після порушення дієтичного харчування - вживання жирної, смаженої, гострої їжі, міцного чаю і кави, газованих напоїв;
- може розвинутися після переїдання.
Відрижка може бути таким вмістом:
- повітрям;
- кислим;
- гірким (з присмаком жовчі).
характерна і регургітація - повернення вмісту стравоходу в ротову порожнину відразу ж після ковтання, яке проявляється без специфічного судомного скорочення шлунка, як при блювоті. В основному спостерігається в нічний час, коли хворий знаходиться в положенні лежачи.
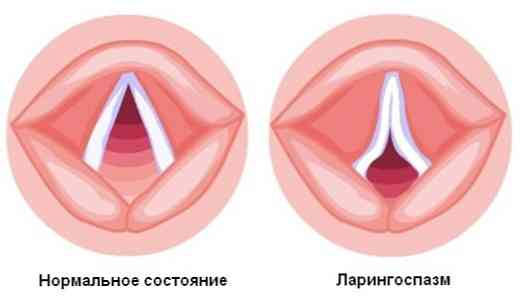
Порушення дихання, які можуть виникнути при гастроезофагеальної хвороби - це найчастіше:
- ларингоспазм (перекриття дихальних шляхів в області гортані через скорочення її м'язів);
- бронхіальна астма (в її основі лежить бронхоспазм);
- запалення легенів.
ускладнення
Нерідко при езофагіті можуть розвиватися такі ускладнення, як:
- виразкова хвороба стравоходу;
- деформація стравоходу. Настає через виразки - при цьому формуються грубі рубці, через які стравохід коротшає;
- стеноз (звуження) просвіту стравоходу. Він, в свою чергу може привести: в легких випадках - до утруднення проходження харчової грудки по стравоходу, в важких - до непрохідності стравоходу;
- перфорація - освіту патологічного отвори в стінці стравоходу з виходом його вмісту в грудну порожнину. Це загрожує медіастинітом - запальним ураженням органів середостіння;
- абсцес - обмежений гнійник;
- флегмона - гнійне запалення без чітких меж;
- хвороба Баррета - метаплазия (переродження) епітеліального покриття внутрішньої поверхні стравоходу. Є передракових станом;
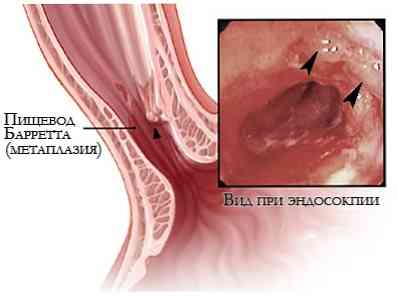
- рак стравоходу.
діагностика
Езофагіт нескладно запідозрити за специфічними болів і дисфагії. Додаткові методи діагностики допоможуть підтвердити діагноз і виявити форму езофагіту (а значить, скорегувати лікування).
Фізикальні методи вирішальної ролі в діагностиці езофагіту не грають. Огляд виявить схуднення пацієнта, якщо езофагіт має затяжний перебіг і ускладнюється порушенням ковтання і прохідністю стравоходу. Пальпація та перкусія виявлять незначну болючість в області грудини (хоча самі по собі, без лікарського огляду, болі можуть бути більш вираженими).
З метою підтвердження діагнозу використовують такі інструментальні методи діагностики, як:
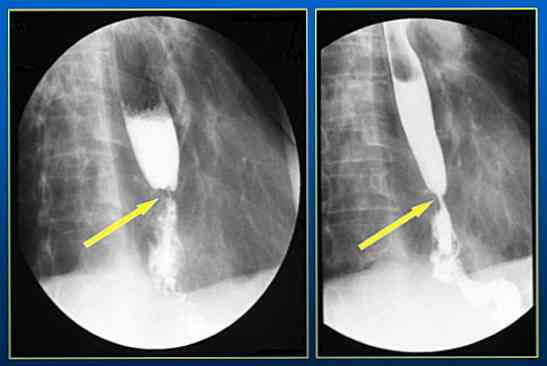 оглядова рентгенографія органів грудної клітки - допоможе провести диференціальну діагностику з хворобами інших органів грудної клітини;
оглядова рентгенографія органів грудної клітки - допоможе провести диференціальну діагностику з хворобами інших органів грудної клітини;- рентгенографія стравоходу - з її допомогою фіксують зміни обрисів (контурів) стравоходу, набряклість стінки, скупчення слизу, дефекти стінки (виразки). також застосовують рентгенографію стравоходу з контрастуванням - хворий випиває порцію суспензії сульфату барію, після чого виконують рентген-знімок, на якому виявляють дефекти наповнення стравоходу і на підставі цього роблять висновок;
- езофагоскопія - за допомогою ендоскопа можна оцінити зміни в слизовій оболонці стравоходу. Рекомендовано проводити ендоскопічне дослідження на шостий день від початку клінічних симптомів і пізніше. Також під час ендоскопічного дослідження проводять біопсію - відщипують фрагмент тканин стравоходу, які потім вивчають під мікроскопом;
- езофагоманометріі - вивчають моторну (рухову) функцію стравоходу і його здатність швидко звільнятися від їжі (таке швидке спорожнення сприяє запобіганню застійних явищ і подразнення стінок стравоходу їжею).
Лабораторні методи дослідження використовують в комплексній діагностиці - дані їх не завжди є специфічними і можуть сигналізувати про запальному ураженні в цілому. Зокрема використовуються:
- загальний аналіз крові - на підставі зростання кількості лейкоцитів і збільшення ШОЕ роблять висновок про запальний процес;
- мікроскопічне дослідження біоптату, взятого при езофагоскопії.
Диференціальна діагностика
Диференціальну діагностику езофагіту в першу чергу слід проводити з такими захворюваннями, як:
- дивертикул стравоходу;
- опік стравоходу;
- гострий і хронічний бронхіт;
- гострий і хронічний трахеїт;
- медиастинит (запалення середостіння);
- гострий і хронічний плеврит.
лікування езофагіту
В першу чергу слід усунути причину запальних змін в стінці стравоходу:
- промити шлунок і стравохід для видалення хімічного агента;
- не практикували прийом гарячої їжі, щоб припинити дію термічного чинника;
- змінити роботу, якщо діяльність пов'язана з токсичними речовинами
і так далі.
тактика лікування гострого езофагіту наступна:
- голод протягом перших 1-2 днів, потім розширення раціону до прийому їжі, термічно, хімічно і механічно щадить. Протипоказана їжа, яка здатна пошкодити слизову оболонку стравоходу (спиртні напої, каву, міцний чай, груба, приправлена, багата на рослинні волокна, гаряча їжа) і їжа, яка стимулює секрецію шлункового соку (шоколад, жирна їжа);
 відмова від куріння, оскільки нікотин погіршує забезпечення тканин кров'ю і уповільнює їх регенерацію (відновлення);
відмова від куріння, оскільки нікотин погіршує забезпечення тканин кров'ю і уповільнює їх регенерацію (відновлення);- антациди - з метою нейтралізації кислого вмісту, яке може проникати в стравохід зі шлунку і дратувати його слизову оболонку;
- знеболюючі - при вираженому больовому синдромі;
- антибактеріальні препарати - з урахуванням чутливості збудника, який спровокував запальний процес;
- десенсибілізуючі препарати - вони зменшую чутливість організму до патологічних агентам.
Якщо езофагіт проходить у важкій формі, то в основі терапії лежать наступні призначення:
- заміна ентерального (через рот) харчування на парентеральне (введення поживних речовин внутрішньовенно крапельно);
- гелеві антацидні засоби;
- якщо спостерігаються явища інтоксикації (наприклад, при некротичному ураженні стравоходу і попаданні продуктів змертвіння в кров), показана внутрішньовенна крапельна терапія з дезінтоксикаційної метою. При цьому вводять сольові, білкові препарати, глюкозу.
У складних випадках вдаються до хірургічного лікування:
- якщо явища інфекційного ураження наростають і не піддаються лікуванню, а в стравоході виявлені гнійники, то проводять хірургічну санацію (очищення в умовах операційної);
- якщо з'являються рубцеві стриктури, то рубці висікають і роблять пластику стравоходу.
Принципи лікування хронічного езофагіту:
- усунення чинників, які його викликають (робота на виробництві з токсичними речовинами, хронічна інфекція);
- дотримання дієти, особливо в період загострення хронічного езофагіту - вживання протертою негарячій їжі порційно, в невеликих кількостях, виключення дратівливих продуктів (смаженого, солоного, приправленого, клітковини, алкоголю);
- відмова від куріння;
- скасування лікарських засобів, які можуть впливати на тонус (напруга) сфінктера стравоходу (седативні, транквілізатори, простагландини і так далі);
- зі специфічних рекомендацій - слід приймати їжу не менше ніж за 1,5-2 години до відходу до сну, після прийому їжі не лягати, чи не практикувати тривалі нахили, не носити тугі пояси, спати на піднесеному узголів'я;
- антациди, що знижують кислотність шлункового соку (в тому числі комбіновані з анестетиками);
- медичні препарати, які стимулюють підвищення тонусу кардії і просування харчової грудки зі шлунка, таким чином попереджаючи виникнення рефлюксу;
- фізіотерапевтичні методи лікування - особливо успішно використовуються апліпульстерапія і електрофорез (для усунення больових відчуттів).
У разі ускладнень застосовують хірургічні методи лікування.
При стенозі (звуженні) використовують:
- ендоскопічне розсічення стріктурних утворень;
- бужирование стравоходу (акуратне введення в просвіт звуженого органу металевих стрижнів різних діаметрів з метою його розширення).
При генералізованих зміни проводять резекцію (часткове видалення) стравоходу і його пластику (формування стінки).
профілактика
Найголовніше в профілактиці езофагітов - це уникнення факторів, які до них призводять, а саме таких, як:
- прийом гарячої їжі;
- робота з токсичними речовинами;
- інфікування;
- травми стравоходу
і так далі.
важливоХворі з хронічним езофагітом повинні перебувати на диспансерному обліку і проходити періодичне обстеження (в тому числі фіброскопію).
прогноз
Прогноз і при гострих, і при хронічних езофагітах в цілому сприятливий. Якщо немає ускладнень, то консервативне лікування ефективне.
При хронічній формі езофагіту важливо скрупульозне дотримання дієти, так як найменше її порушення може спровокувати загострення процесу.
Якщо виникли ускладнення, прогноз погіршується - лікування затягується.
Ковтонюк Оксана Володимирівна, медичний оглядач, хірург, лікар-консультант




 гіперемія (почервоніння) слизової оболонки без будь-яких її дефектів;
гіперемія (почервоніння) слизової оболонки без будь-яких її дефектів;

 оглядова рентгенографія органів грудної клітки - допоможе провести диференціальну діагностику з хворобами інших органів грудної клітини;
оглядова рентгенографія органів грудної клітки - допоможе провести диференціальну діагностику з хворобами інших органів грудної клітини; відмова від куріння, оскільки нікотин погіршує забезпечення тканин кров'ю і уповільнює їх регенерацію (відновлення);
відмова від куріння, оскільки нікотин погіршує забезпечення тканин кров'ю і уповільнює їх регенерацію (відновлення);