
 Вагітність двійнятами - це особливий стан для матері і плодів, поєднане з різного роду труднощами, подвійне навантаження на жіночий організм в порівнянні з одноплодной вагітністю. Але крім всіх традиційних проблем, при виношуванні однояйцеві двійні можуть виникати ще й специфічні ускладнення, пов'язані з особливостями розвитку плодів - якщо у них загальна плацента, всередині якої судини особливим чином переплетені, формуючи своєрідне "обкрадання" кровотоку в однієї дитини на користь іншого. Якщо говорити простою мовою, один з малюків розвивається швидше і активніше за рахунок того, що відбирає частину поживних речовин і кисню, що надходять в кров другого плода. Це призводить до різких відмінностей в розмірах і стан здоров'я обох плодів, а також зміни кількості навколоплідних вод, що загрожує обом як пороками розвитку, так і загибеллю в утробі матері.
Вагітність двійнятами - це особливий стан для матері і плодів, поєднане з різного роду труднощами, подвійне навантаження на жіночий організм в порівнянні з одноплодной вагітністю. Але крім всіх традиційних проблем, при виношуванні однояйцеві двійні можуть виникати ще й специфічні ускладнення, пов'язані з особливостями розвитку плодів - якщо у них загальна плацента, всередині якої судини особливим чином переплетені, формуючи своєрідне "обкрадання" кровотоку в однієї дитини на користь іншого. Якщо говорити простою мовою, один з малюків розвивається швидше і активніше за рахунок того, що відбирає частину поживних речовин і кисню, що надходять в кров другого плода. Це призводить до різких відмінностей в розмірах і стан здоров'я обох плодів, а також зміни кількості навколоплідних вод, що загрожує обом як пороками розвитку, так і загибеллю в утробі матері.
Небезпека синдрому і зустрічальність
Зустрічається подібний синдром тільки у однояйцевих близнюків або трійнят, у яких плацента єдина, але пуповини і плодові оболонки у кожного свої. Частота виникнення коливається від 5-6 до 17% і вище. На думку деяких фахівців, зустрічальність синдрому може бути і вище, але нерідко вона призводить до викидня на ранніх термінах вагітності, що не дає обліку даних в статистиці.
важливоНебезпечний даний синдром тим, що призводить до високої смертності плодів і новонароджених дітей при подібній вагітності, якщо вчасно не була проведена корекція, і часто призводить до 15% і вище до внутрішньоутробної загибелі одного або відразу обох плодів в різні терміни гестації.
Вперше його описали ще в позаминулому столітті, перші наукові згадки синдрому датуються 1 882 роком, але якщо в той час лікування було неможливо, і формувалася тільки констатація фактора народження різних за вагою та ступеня розвитку малюків, то сьогодні медицина дозволяє коригувати подібні вади ще в утробі, що дозволяє народити цілком здоровими обох немовлят.
Причини фето-фетального синдрому при двійні
 Спочатку при розвитку обох плодів в області формується плаценти утворюється безліч судинних анастомозів (особливі сплетення з вінок і артерій). Відповідно подібні судинні сплетення і можуть бути основою для формування фето-фетального синдрому. У однояйцеві двійні під час вагітності судинні анастомози визначають в плаценті практично у 90% всіх жінок. Вони діляться на поверхневі і глибокі сплетення, а також сплетіння між венами (венозно-венозні) і між артеріями (артеріо-артеріальні). За рахунок них кров переноситься у всіх можливих напрямках, виходячи з градієнта тиску (у кого з близнят воно вище) і за рахунок них вирівнюється тиск крові між плодами, а значить - рівномірно надходить і харчування.
Спочатку при розвитку обох плодів в області формується плаценти утворюється безліч судинних анастомозів (особливі сплетення з вінок і артерій). Відповідно подібні судинні сплетення і можуть бути основою для формування фето-фетального синдрому. У однояйцеві двійні під час вагітності судинні анастомози визначають в плаценті практично у 90% всіх жінок. Вони діляться на поверхневі і глибокі сплетення, а також сплетіння між венами (венозно-венозні) і між артеріями (артеріо-артеріальні). За рахунок них кров переноситься у всіх можливих напрямках, виходячи з градієнта тиску (у кого з близнят воно вище) і за рахунок них вирівнюється тиск крові між плодами, а значить - рівномірно надходить і харчування.
У глибоких сплетеннях будова особливе, артеріальна кров від одного дитини, яка потрапляє в плаценту, перетікає в область венозної системи іншого плода. На думку вчених з-за переважання глибоких сплетінь в плаценті над поверхневими і розвивається фето-фетальний синдром.
На сьогоднішній день не ясно, які чинники впливають до формування великих обсягів глибоких судинних сплетінь. Вчені припускають, що вони можуть виникати в силу проблем з формуванням плаценти у тієї дитини, яка більше страждає (донор). У нього змінюється тиск в судинах плаценти, через що відкриваються особливі "шунти", скидають надлишок крові в судини другого плода (реципієнт).
Також вчені ведуть мову про пізньому процесі поділу плодів, негативний вплив зовнішніх тератогенних факторів та дефіциту кровотоку в області матки вагітної. Але остаточно це синдром не вивчений, найчастіше він виявляється вже в пізній стадії і протягом його непередбачувано.
Особливості впливів при синдромі

У період вагітності утворюється унікальний орган - плацента, що забезпечує плід киснем, поживними речовинами і відводить продукти обміну. При розвитку однояйцевих близнюків формується єдина для обох плацента, від якої відходять дві пуповини до кожного плоду. За ідеальних умов половина плаценти повинна живити один плід, а друга - інший. Але в деяких випадках усередині половинок плаценти утворюються патологічні сполучення між судинами - їх назвали анастомозами. Через них кров тече нерівномірно, одному з близнят більше, ніж другого. Таким чином, основу синдрому становить аномальне будова судин плаценти і відходять від них пуповин. Чим раніше виявляються проблеми кровообігу у плодів при синдромі, тим гірше для них будуть прогнози. Якщо він виявиться до 26-го тижня вагітності, майже завжди відбувається загибель одного плоду або обох, в пізні терміни або при оперативної корекції синдрому шанси на успішний результат набагато вище.
Механізми розвитку і наслідки фето-фетального синдрому
 На думку лікарів, формування фето-фетальної трансфузії відбувається в різні терміни гестації, і ніж пізніше утворюються патологічні анастомози, тим це краще для дітей. Але частина фахівців вважає, що зачатки синдрому виникають ще в період, коли близнюки поділяються - це з 4-х по 12-й день від зачаття, і ступінь вираженості подальших проблем залежить від того, скільки патологічних анастомозів утворилося і наскільки страждає кровообіг у близнюків. У початковому етапі утворюється просте перетікання крові від близнюка-донора до того, який є реципієнтом, але це поки не відбивається на темпах їх розвитку і зовнішніх характеристиках дітей.
На думку лікарів, формування фето-фетальної трансфузії відбувається в різні терміни гестації, і ніж пізніше утворюються патологічні анастомози, тим це краще для дітей. Але частина фахівців вважає, що зачатки синдрому виникають ще в період, коли близнюки поділяються - це з 4-х по 12-й день від зачаття, і ступінь вираженості подальших проблем залежить від того, скільки патологічних анастомозів утворилося і наскільки страждає кровообіг у близнюків. У початковому етапі утворюється просте перетікання крові від близнюка-донора до того, який є реципієнтом, але це поки не відбивається на темпах їх розвитку і зовнішніх характеристиках дітей.
У Близнюка, постійно віддає кров, поступово формується зниження обсягу крові, що циркулює в тільце, що призводить до затримки розвитку і внутрішньоутробної гіпоксії. У нього страждає робота нирок і виділення сечі, що зменшує і обсяг сечового міхура, виділення сечі в навколоплідні води, що формує маловоддя. Це, в свою чергу, порушує розвиток легеневої тканини, уповільнює розвиток органів дихання, а якщо подібний стан не лікувати, може формуватися загибель плода внутрішньоутробно через гіпоксії і недорозвинення всіх тканин і органів.
Але не менше страждає і той близнюк, якого притікає крові більше, ніж потрібно. У нього підвищується обсяг кровотоку по судинах, що сильно навантажує серце, судини і нирки. Через це відділи серця розширюються і товщають, серце розростається і може загрожувати пороками. Нирки працюють посилено, збільшується сечовий міхур і утворюється многоводие через великий обсяг сечі плода. Якщо ж плодовий міхур у близнюків загальний, змін обсягу навколоплідних вод можна не помітити, і тоді загибель плода реципієнта може наступати через перевантаження і пороків серця і нирок, а донора - від гіпоксії і гіпотрофії.
Класифікація фето-фетального синдрому у двійні
Лікарями прийнято виділяти кілька ступенів тяжкості синдрому фето-фетальної трансфузії, виходячи зі ступеня тяжкості стану плодів, обсягу амніотичної рідини і куприка-тім'яної розміру по УЗД. При прогресуванні синдрому зміни при вагітності наростають таким чином, що до попередніх змін приєднуються ще й нові. За даними медиків сьогодні виділяють п'ять ступенів тяжкості (вони ж стадії) фетального синдрому:
-
- на першій стадії за даними УЗД може фіксуватися різниця в кількості амніотичної рідини у плодів. У донора буде виявлено маловоддя, а у реципієнта вод занадто багато. Це призводить ще в ранні терміни гестації до формування складочок в перегородці між бульбашками плодів (ця ознака лікарі бачать на УЗД вже в 11-16 тижнів).
- на другий стадії видно різницю в обсязі навколоплідної рідини, а у плода-донора немає наповненості сечового міхура, він значно менше за розмірами і масою тіла, різниця становить 20% і більше. У плода-реципієнта лікар бачить переповнений і великого розміру сечовий міхур.
- на третій стадії за даними УЗД можна вивіть зміни в будові серця і судин у обох плодів, що видно як при дослідженні традиційних апаратом, так і при використанні доплера. У дитини-реципієнта серце різко збільшено, є недостатність в області клапанів і розширено легеневий стовбур.
- в четверту стадію плід-реципієнт страждає від водянки, у нього сильно набрякає все тіло, печінка і селезінка різко збільшені, рідина накопичується в порожнинах тіла.
- на останній, п'ятої стадії лікар реєструють внутрішньоутробну загибель одного плоду або відразу обох.
Важливо розуміти, що стадії перебігу синдрому не прив'язані до термінів вагітності, при несприятливому збігу обставин синдром може виявлятися вже в кінці першого триместру. Для лікарів важливим кордоном для розвитку даного синдрому буде термін 25-26 тижнів, якщо він з'явився раніше цього періоду, це призводить до несприятливих наслідків і переривання вагітності навіть при повноцінному лікуванні.
важливоУ деяких випадках приймається рішення про порятунок тільки одного плоду на шкоду більш страждає і хворому близнюка.
Прояви фето-фетального синдрому при вагітності
Як таких зовнішніх і суб'єктивних відчуттів розвиток даного синдрому для матері не формує. Його виваляють тільки за даними УЗД-скринінгу, хоча за даними лікарів нерідко на тлі нього можуть формуватися:
 гіпертонус матки
гіпертонус матки- Загроза переривання вагітності
- Кров'янисті виділення з піхви
- Частина лікарів говорить про те, що самовільне переривання вагітності при багатоплідності нерідко пов'язане саме з раннім формуванням даного синдрому, ще до можливостей його виявлення за даними УЗД.
При внутрішньоутробної загибелі плоду або обох на тлі синдрому можуть виникати біль в грудях і животі, маткові кровотечі або кров'яні виділення з піхви. У пізні терміни мати перестає відчувати руху плодів.
Які наслідки синдрому для плодів: донора і реципієнта
Отже, ми розібралися, що через особливості будови судин в плаценті, один з близнюків, іменований реципієнтом, "обкрадає" свого другого близнюка-донора. І в цій ситуації страждають обидві дитини, а не тільки той, у кого відтікає кров з киснем і живильними речовинами.
Дитина-донор відчуває такі проблеми:
- Виражено відстає в ростових і вагових показниках, це формується через обділеності поживними компонентами, що призводить до ЗВУР.
- Знижується утворення сечі або вона повністю перестає відділятися. Це відбувається в силу того, що різко знижений кровотік в тілі доставляє мало крові до нирок, які дуже слабо працюють і не утворюють сечу, через що вона не відтікає в сечовий міхур, той не наповнюється і не видно лікаря на УЗД.
- виявляється виражене маловоддя через малу освіти сечі дитиною і виділення її в навколоплідні води. Через зниження роботи нирок обсяг навколоплідної рідини різко знижується, при критичному зниженні об'єму рідини на плід тиснуть стінки матки, що ускладнює його рухову активність з відставанням моторного розвитку.
- розвивається зниження гемоглобіну з еритроцитами, що формує анемію. Це підсилює кисневий дефіцит в тканинах плода, порушуючи ще більше роботу нирок і мозкової тканини.
Дитина-реципієнт страждає від наступних змін:
- формується згущення крові зі станом полицитемии, що відбувається за рахунок активного і надмірного скидання крові в судини плода. Це формує надлишкові обсяги клітин крові на тлі кілька зниженого обсягу плазми.
- підвищення тиску крові в судинах і збільшення серця в розмірах, щоб прокачати весь цей підвищений обсяг крові. Вона більш густа і в'язка, її багато, щоб впоратися з навантаженнями, необхідно збільшити обсяг м'язів в серцевої стінки.
- підвищений тиск і об'єм крові призводять до посилення роботи нирок плода, що призводить до великих обсягів сечі і розтягування сечового міхура. Надлишки рідини надходять в навколоплідні води, формуючи многоводие.
- розвиваються серцева і ниркова недостатність.
- надлишок навколоплідних вод тисне на плаценту, приводячи до гіпоксії другого плоду ще більш вираженою.
Надмірний тиск одного з плодів на загальні плодові оболонки загрожує їх раннім розривом і запуском передчасних пологів. Найважчим з ускладнень стане загибель обох малюків. При відсутності лікування такий сценарій досягає 80-100%, особливо, якщо патологія розвинулася раніше 25 тижнів вагітності.
важливоМетоди лікування синдрому можуть приводити до виживання хоча б одного з плодів, а якщо залишаються живі обидва, у них підвищений ризик ДЦП, перинатальних уражень нервової системи і пороків серця і нирок.
До якого терміну ставиться діагноз фето-фетальний синдром?
 Для того щоб розробити тактику ведення вагітності з подібним синдромом, важливо вчасно і гранично точно встановити діагноз, визначивши ступінь тяжкості патології і вираженість страждань обох плодів. Зазвичай синдром фето-фетальної трансфузії можна виявити в періоди скринінгових УЗД і вже за фактом визначення двійні та її типу (однояйцеві близнюки із загальною плацентою). Вже з цим жінку вносять до групи ризику і ретельно за нею спостерігають, проводячи УЗД кілька разів до терміну в 16-20 тижнів. Якщо виявлені підозри на синдром, проводять додаткові дослідження, що допомагає в прогнозуванні ускладненні і розробці тактики подальшого ведення і лікування.
Для того щоб розробити тактику ведення вагітності з подібним синдромом, важливо вчасно і гранично точно встановити діагноз, визначивши ступінь тяжкості патології і вираженість страждань обох плодів. Зазвичай синдром фето-фетальної трансфузії можна виявити в періоди скринінгових УЗД і вже за фактом визначення двійні та її типу (однояйцеві близнюки із загальною плацентою). Вже з цим жінку вносять до групи ризику і ретельно за нею спостерігають, проводячи УЗД кілька разів до терміну в 16-20 тижнів. Якщо виявлені підозри на синдром, проводять додаткові дослідження, що допомагає в прогнозуванні ускладненні і розробці тактики подальшого ведення і лікування.
Перш за все, необхідно повноцінне УЗД плодів, яке найбільш показово з другого триместру. Виходячи зі стадії патології, за допомогою УЗД визначається многоводие у плода-реципієнта, яка не відповідає терміну вагітності, а також різке перевищення розмірів сечового міхура, а якщо це важкі процеси - загальний набряк тіла і пороки в розвитку внутрішніх органів. У плода-донора виявляють маловоддя і зменшення розмірів як самого тіла і маси, так і сечового міхура.
Зверніть увагуЗа даними фетометрії виявляється різкий дисбаланс між розмірами і масою плодів, у них немає відповідності кіл головки, животика і грудей, різна довжина трубчастих кісток і немає відповідності їх термінами гестації. Різниця за даними УЗД при синдромі досягає 20% і більше.
Визначають за даними доплерометріі проблеми з кровотоком у плода, як донора, так і реципієнта, а за даними дослідження серця визначають зміни у донора з пороком серця, його збільшенням.
Методи лікування фето-фетального синдрому
Як ми вже говорили раніше, без повноцінного та активного лікування подібний синдром майже в 100% випадків призводить до загибелі обох плодів або народження вкрай важких дітей, які практично не виживають. Консервативна терапія судинними препаратами і засобами для нормалізації мікроциркуляції в судинах плаценти і пуповини показала себе неефективною, і використовується тільки як додаткова і допоміжна при плануванні або проведенні хірургічної корекції. Такі ж прогнози має і застосування гормональної терапії за рахунок препаратів прогестерону або інших медикаментів, які застосовуються для пролонгації вагітності в акушерстві. Сьогодні допомогти у вирішенні проблеми фето-фетального синдрому трансфузии можуть тільки сучасні і радикальні методики:
- На зорі спроб лікування проводилися спроби амніоредукціі (Дренаж амниотических вод). Це періодичні проколи матки і плодового міхура з видаленням надлишку вод і реципієнта, який допомагав частково при стані гострого багатоводдя. Але часті інвазивні втручання різко підвищували шанси на передчасні пологи, відшарування плаценти і кровотечі. Виживає при такій процедурі до 60% плодів реципієнтів, донори зазвичай гинуть, ризик ДЦП як ускладнення залишає до 15%.
- були спроби застосування септостоміі, створення просвіту між плодовими бульбашками плодів. Багатьма з фахівців ставиться під сумнів необхідність і ефективність процедури, при якій створюється штучний отвір, що ускладнює оцінку динаміки зміни вод у кожного з плодів. Також є ризик при проведенні пошкодженні однієї і пуповини у плодів із загибеллю малюка. Але і здорове зерно в подібній процедурі є - надлишок вод у одного плода допомагає в компенсації їх нестачі у другого.
- методика фетоскопічного оклюзії пуповини у одного з плодів. При ній відбувається загибель одного з плодів для порятунку життя другого, і проводиться вона тільки в крайніх випадках, коли високий ризик втрати обох дітей. При проведенні методики перекривається кровотік в одній з пуповини (вибирають більш потерпілий плід), що покращує стан і розвиток другого. Застосовують в ранні терміни вагітності, і вірогідність зберегти другий плід досягає 80%, з ризиком ускладнень в його здоров'я близько 5% після народження.
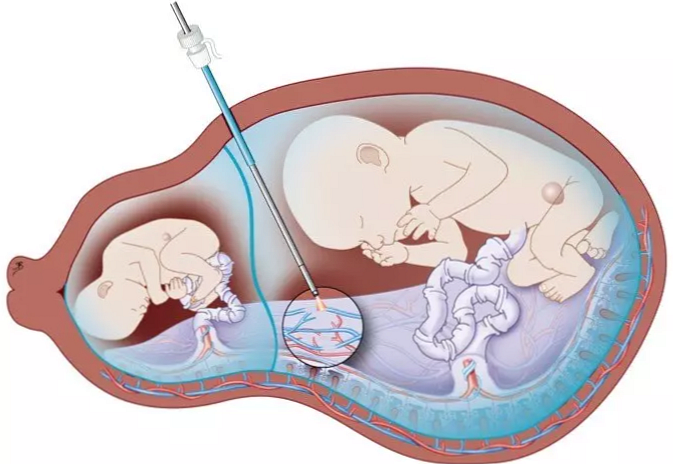
- на сьогодні найпрогресивнішим і ефективним для порятунку обох плодів є лазерне коагулирование області патологічних анастомозів в області плаценти. При подібній процедурі в маткову порожнину вводяться дуже тонка трубка-інструмент, під контролем зору хірурга припікаються ділянки патологічних плацентарних судин. При першій процедурі відсоток виживання одного плоду досягає 90%, а обох дітей до 70%. Якщо ж провести кілька втручань, можна врятувати життя обом дітям.
Сучасні інструменти та обладнання з комп'ютерною точністю дозволяє звести до мінімуму ризики ускладнень і досягти відсотка виживання одного плоду до 100%, а відразу двох - до 90%. Операції зазвичай проводять за кордоном, стоять вони дорого і у нас безкоштовно їх виконати поки не можна.
Які прогнози при розвитку синдрому при гестації?
Розвиток синдрому фето-фетальної аномалії кровотоку без повноцінного лікування і радикальних хірургічних втручань призведе до несприятливих прогнозів. Якщо жінка з подібною вагітністю не спостерігається у лікаря - це загибель обох плодів практично з 100% -ною вірогідністю ще в ранні терміни гестації. Закінчується така вагітність мимовільним її перериванням.
Якщо ж поставлений діагноз і проведено оперативне втручання в період виношування плодів, його результати можуть залежати від безлічі факторів:
- яка стадія у розвитку є на момент терапії
- який термін вагітності у жінки
- чи є у матері певні патології у здоров'ї
- чи є відхилення в перебігу гестації крім проблем плода.
Нерідко постає важкий і сумний вибір перед батьками, зберегти життя хоча б одній з плодів або втратити обох, але і в цьому випадку прогнози для здоров'я другого малюка не будуть 100% -во позитивними. Важливо застосовувати лікувальні заходи з самого раннього терміну вагітності. А заходів профілактики для подібного стану на сьогодні не розроблено в силу того, що невідомі точні причини його виникнення. Передбачити, чи розвинеться подібна проблема при вагітності чи ні - неможливо.
Парецкі Алена, педіатр, медичний оглядач


 гіпертонус матки
гіпертонус матки