
 Воронкоподібна грудна клітка - це порок розвитку, при якій грудина і передні відділи ребер западають, внаслідок чого на передній поверхні грудної клітки виникає поглиблення. Така патологія формується через порушення розвитку тканин грудної клітки. Ключовим у розвитку хвороби вважають спадковий фактор, але справжні причини невідомі.
Воронкоподібна грудна клітка - це порок розвитку, при якій грудина і передні відділи ребер западають, внаслідок чого на передній поверхні грудної клітки виникає поглиблення. Така патологія формується через порушення розвитку тканин грудної клітки. Ключовим у розвитку хвороби вважають спадковий фактор, але справжні причини невідомі.
Ознаки хвороби стають все більш вираженими в міру зростання і розвитку дитини. Так може проявитися саме по собі не деформування грудної клітини, а викликані ним порушення з боку серця і легенів.
Захворювання має й інші назви - це запалі груди і воронкообразная груди.
Запала грудна клітка: загальні дані
 Воронкоподібна грудна клітка - одна з найбільш поширених різновидів всіх деформацій грудної клітини, які відомі на сьогоднішній день, і найчастіший порок розвитку грудної клітини (виявляється в 91% таких вад). У Росії спостерігається, за різними даними, у 0,6-2,3% всіх жителів.
Воронкоподібна грудна клітка - одна з найбільш поширених різновидів всіх деформацій грудної клітини, які відомі на сьогоднішній день, і найчастіший порок розвитку грудної клітини (виявляється в 91% таких вад). У Росії спостерігається, за різними даними, у 0,6-2,3% всіх жителів.
Жінки і чоловіки страждають з приблизно однаковою частотою.
Зверніть увагуВоронкоподібна грудна клітка може розвиватися як один із проявів цілого комплексу різних вроджених порушень. Нерідко діти з формувалися вадами гинуть ще на етапі внутрішньоутробного розвитку - якби не цей факт, випадків виявляється патології у дорослих і дітей було б зафіксовано більше.
Причини появи лійкоподібної грудної клітини у дитини
Головна безпосередня причина виникнення цієї патології - дисплазія (неповноцінний розвиток) хрящової і сполучної тканини у плода, що позначається на розвитку грудини і ребер. Дисплазія, в свою чергу, виникає через ферментативних порушень. Чому процес зачіпає вибірково хрящові і сполучнотканинні структури саме грудної клітини, на даний момент невідомо.
В даний час дослідники розглядають близько 30 гіпотез, що пояснюють появу патології. Вважається, що головну роль відіграє спадковий фактор. Підтвердженням цього є наступне:
- частіша зустрічальність випадків хвороби в сім'ях, у одного або декількох членів яких вже була діагностована воронкообразная грудна клітка;
- у пацієнтів з цією хворобою частіше виявляються інші аномалії розвитку - з боку не тільки грудної клітини, а й інших органів і тканин.
Формування воронкоподібної грудної клітини може відбуватися на тлі того, що умови протікання вагітності і, відповідно, внутрішньоутробного розвитку плода не відповідають нормі. До провокуючим факторів належать:
- шкідливі звички майбутньої матері - куріння, прийом алкоголю і наркотичних препаратів;
- постійні стресові ситуації;
- грубе недотримання режиму праці, відпочинку, сну, харчування;
- хронічні патології майбутньої матері.
і так далі.
розвиток патології
На даний момент описано близько 40 синдромів, які супроводжуються формуванням описуваної патології.
Воронкоподібні грудні клітки у різних пацієнтів відрізняються різноманіттям. У клініці їх для зручності класифікують за різними ознаками.
За симетричності деформації патологія буває:
- симетрична - обидві деформовані половини грудної клітки дзеркально "повторюють" один одного;
- асиметрична - деформація в більшій мірі зачіпає одну половину грудної клітки. При цьому може виникнути істотний "перекіс" грудної клітини, аж до критичного впливу на життєво важливі органи - саме такі діти, опинившись нежиттєздатними, вмирають на ранніх етапах після народження або ще під час внутрішньоутробного розвитку.
За формою деформації воронкообразная грудна клітка буває:
- звичайна;
- плосковороночная - зі згладженими, не різко вираженими "стінками" сформувався поглиблення.
За типом деформації розрізняють такі види лійкоподібної грудної клітини, як:
- типова;
- седловидная;
- гвинтова.
За ступенем деформації патологія буває:
- 1 ступеня;
- 2 ступеня;
- 3 ступеня.
Для визначення ступеня деформації грудної клітки у вітчизняній травматології та ортопедії застосовують метод Гіжицький, який грунтується на даних рентгенографії. Роблять рентгенологічні знімки грудної клітини в бічній проекції, на них вимірюють мінімальну і максимальну дистанцію між передньою поверхнею хребетного стовпа і задньою поверхнею грудини. Найменша відстань ділять на найбільшу - отриманий коефіцієнт відображає ступеня деформації:
- 0,7 і більше означає 1 ступінь деформації;
- 0,7-0,5 - 2 ступінь;
- 0,5 і менше - 3 ступінь.
За стадії хвороби розрізняють такі форми патології, як:
 компенсована - виникла деформація не заважає органам грудної клітини функціонувати в звичайному режимі. Це може бути завдяки як невираженою деформації, так і того, що органи грудної клітини в процесі внутрішньоутробного розвитку зміщуються, тому не піддаються здавлення при формуванні "воронки";
компенсована - виникла деформація не заважає органам грудної клітини функціонувати в звичайному режимі. Це може бути завдяки як невираженою деформації, так і того, що органи грудної клітини в процесі внутрішньоутробного розвитку зміщуються, тому не піддаються здавлення при формуванні "воронки";- субкомпенсированная - через зміну форми грудної клітки і зменшення її внутрішнього простору робота органів порушена, але в силу компенсаторних механізмів організм справляється з проблемою. Так, може виникнути гіпертрофія міокарда (розростання і потовщення серцевого м'яза), завдяки якій здавлене серце пристосовується і в колишньому режимі викидає порцію крові в судинне русло;
- декомпенсована - через вираженого зсуву серце і легені не здатні функціонувати нормально. Діти з такою лійкоподібної грудною кліткою, як правило, помирають в ранньому віці.
За поєднанню з іншими вродженими вадами розвитку дана патологія буває:
- непоєднуваного;
- поєднана.
Воронкоподібна грудна клітка - це специфічний порок розвитку: неповноцінність сполучних і хрящових тканин грудної клітки, що провокує деформацію, може розвиватися не тільки до народження дитини, а й посилюватися в процесі його росту і розвитку.
З віком деформація грудної клітини прогресує в такій послідовності:
- спочатку викривляється хребетний стовп;
- далі зменшується обсяг грудної порожнини;
- в кінцевому результаті зі своєю нормальною позиції зміщуються серце (це тягне за собою зсув великих судин), коріння легенів і самі легкі, практично відразу ж порушується їх функція.
Такі зміни впливають не тільки на розташування органів грудної клітини - змінюється їх тканинна структура. Особливо виражені зміни спостерігаються в хрящах: при гістологічному (тканинному) дослідженні виявлено, що такий хрящ все більше розпушується, в ньому з'являється надлишкова кількість міжклітинної речовини, формуються численні порожнини і осередки дегенерації (тканина буквально вироджується, втрачає свою нормальну структуру). Таке розпушування спостерігається незалежно від віку пацієнта.
симптоми
Клінічна картина захворювання залежить від віку хворого.
Симптоми описуваного захворювання, які проявляються у грудних дітей, такі:
- незначне вдавлення грудини;
- так зване парадоксальне подих - при цьому ребра і грудина западають під час вдиху, створюється враження, що грудна клітка звужується, хоча при вдиху вона повинна розправлятися.
У пацієнтів молодшого дитячого віку (найчастіше дошкільного) розвиваються такі ознаки описуваної патології:
- вдавлення грудини стає більш вираженим;
- під краями реберних дуг формується характерна борозна;
- такі діти частіше хворіють на простудні захворювання, ніж їх однолітки.
У школярів з воронкоподібною грудною кліткою спостерігаються такі патологічні прояви:
- виникає стійке порушення постави - така дитина постійно горбиться;
- викривлення ребер і грудини стає постійним;
- грудна клітка сплощена;
- надпліччя опущені;
- краю реберних дуг підняті;
- живіт випнутий вперед;
- парадоксальне дихання в міру дорослішання дитини стає менш вираженим і на якомусь етапі прогресування патології зникає.
Симптоми описуваного захворювання, які проявляються у підлітків і дорослих, такі:
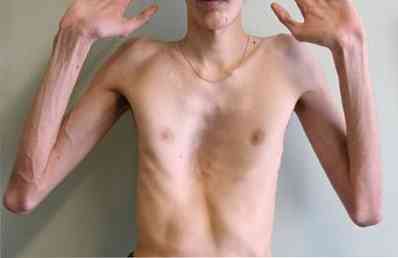 грудний кіфоз - викривлення хребта в задньому напрямку;
грудний кіфоз - викривлення хребта в задньому напрямку;- сколіоз - викривлення хребта вправо або вліво щодо своєї осі;
- підвищена стомлюваність при звичайних навантаженнях;
- зниження працездатності - фізичної та інтелектуальної;
- регулярна пітливість;
- погіршення апетиту, нерідко - його повна відсутність;
- стійка блідість шкірних покривів і видимих слизових оболонок;
- зниження маси тіла в порівнянні з віковою нормою - такі пацієнти здаються недорозвиненими, ослабленими, дорослі по конституції (статури) можуть нагадувати підлітків;
- погана переносимість фізичних навантажень;
- системні порушення роботи серця і легенів. Особливо часто при розвитку лійкоподібної грудної клітини діагностуються бронхіти (запалення слизової оболонки, що вистилає зсередини стінку бронхів) і пневмонії (запальне ураження легеневої тканини). Болі в серці також є частим симптомом описуваного захворювання.
діагностика
Постановка діагнозу лійкоподібної грудної клітини - початковий етап діагностики, що не становить труднощів: звичайний візуальний огляд пацієнта допоможе винести лікарський вердикт. Більш важливими і складними є:
- оцінка компенсаторних можливостей організму і його загального стану;
- виявлення ускладнень - зокрема, з боку життєво важливих органів (серця і легенів);
- аналіз прогресування патології;
- прогноз для здоров'я і життя такого хворого.
 Тому обстеження пацієнта травматологи і ортопеди проводять із залученням консультативної допомоги суміжних фахівців - торакального хірурга, судинного хірурга, кардіолога, пульмонолога, невропатолога. При цьому оглядають не тільки місце деформації, але і хребет.
Тому обстеження пацієнта травматологи і ортопеди проводять із залученням консультативної допомоги суміжних фахівців - торакального хірурга, судинного хірурга, кардіолога, пульмонолога, невропатолога. При цьому оглядають не тільки місце деформації, але і хребет.
Фізикальне обстеження включає огляд і пальпацію (промацування) грудної клітини. При цьому визначають симетричність, форму, тип і ступінь деформації, стадію патології і можливі прояви інших (супутніх) вроджених вад розвитку. Для оцінки характеру і ступеня порушення при лійкоподібної грудній клітці використовуються:
- торакометрія - вимір параметрів грудної клітини (висоти, окружності, ширини міжреберних проміжків і так далі);
- спеціальні індекси.
Для визначення останніх враховуються:
- вираженість (обсяг) западини в області грудини;
- еластичність (податливість) грудної клітки;
- її здатність до екскурсії (поступальним рухам при виконанні вдиху і видиху);
- ширина грудної клітини
і ряд інших показників.
За допомогою вимірювання пульсу, артеріального і венозного тиску оцінюється гемодинаміка (потік крові) - при даній патології спостерігаються:
- стійка тахікардія - почастішання пульсу (серцебиття);
- підвищення венозного і артеріального тиску.
Інструментальні методи дослідження, які залучаються в діагностиці лійкоподібної грудної клітини, такі:
- рентгенографія грудної клітини в двох проекціях - допоможе проаналізувати анатомічні особливості кісткового остова грудної клітини. Також метод дозволить оцінити розташування серця і легенів;
- комп'ютерна томографія (КТ) - комп'ютерні зрізи дозволять отримає більше інформації про патологічні зміни в структурах грудної клітини, викликані її деформацією;
- магнітно-резонансна томографія (МРТ) - її цілі і завдання практично ті ж, що і цілі і завдання КТ;
- електрокардіографія (ЕКГ) - з її допомогою можна виявити зміщення електричної осі серця, а також зниження амплітуди зубців, яке свідчить про порушення функцій міокарда;
- ехокардіографія - у ряду хворих нерідко виявляється пролапс мітрального клапана. Це неспроможність і "провалювання" клапана, який відокремлює ліве передсердя від лівого шлуночка і в нормі не дозволяє крові повертатися проти свого струму, в порожнину лівого передсердя під час скорочення лівого шлуночка;
- спірометрія - вимір різних об'єктивних показників зовнішнього дихання, яке проводиться за допомогою приладу спірометра. Хворий тримає в роті мундштук спірометра, йому закривають ніс спеціальним затискачем і пропонують виконати ряд дихальних проб (подихати з різною інтенсивністю, частотою і так далі).
Спірометрія є дуже важливим методом дослідження дихання, який допомагає повноцінно проаналізувати дихальну функцію. При проведенні даного методу визначаються такі параметри, як:
- дихальний обсяг легенів;
- хвилинний обсяг дихання;
- резервні обсяги вдиху і видиху;
- ємність вдиху;
- життєва ємність легенів;
- форсована життєва ємності легень;
- максимальна вентиляція легенів.
 Порушення двох і більше параметрів свідчить про вплив деформації грудної клітки на дихальну функцію.
Порушення двох і більше параметрів свідчить про вплив деформації грудної клітки на дихальну функцію.
З лабораторних методів інформативним в діагностиці описуваної патології є визначення газового складу крові - при цьому виявляються зменшення кількості кисню і підвищення рівня вуглекислого газу, які свідчать про порушений газообмене зокрема і погіршенні дихальної функції в цілому.
Всі перераховані дослідження необхідно повторювати в динаміці - як правило, з віком порушення з боку органів грудної клітини, що виникли через лійку деформації, прогресують.
Диференціальна діагностика не проводиться. Грудна клітка має характерний вигляд, тому диференціальна діагностика не потрібно.
ускладнення
Ускладнення, які можуть розвиватися при лійкоподібної грудній клітці, це:
 спайковий перикардит - запалення перикарда (серцевої сорочки), яке супроводжується його зрощенням з епікардом (серозної оболонкою серця);
спайковий перикардит - запалення перикарда (серцевої сорочки), яке супроводжується його зрощенням з епікардом (серозної оболонкою серця);- серцево-легенева недостатність;
- гіпертрофія (розростання) правого шлуночка;
- хронічні бронхіти;
- хронічні пневмонії.
Лікування і операція при лійкоподібної грудній клітці у дитини
Патологію лікують за допомогою оперативного методу. Консервативне лікування малоефективне - воно допоможе в якійсь мірі скорегувати порушення, що виникли в органах грудної клітини через її деформації, але саму патологію не усуне.
Показаннями до хірургічного лікування є:
- прогресуючі порушення роботи з боку серцево-судинної і дихальної систем;
- виникнення ускладнень.
Також операція може бути виконана за бажанням пацієнта, який прагне позбутися від дефекту, уродующего грудну клітку зокрема і зовнішній вигляд в цілому.
Операції за медичними показаннями проводять в ранньому дитячому віці. Як показують результати хірургічного втручання, найбільш виправдано проводити операцію в віці 4-6 років.
Даний підхід є оптимальним, тому що:
- знижує ризик виникнення негативних наслідків - в такому віці грудна клітка більш еластична, а самі діти легше переносять операцію;
- забезпечує належні умови для правильного формування грудної клітини дитини;
- допомагає профілактувати вторинне викривлення хребетного стовпа;
- дозволяє уникнути порушень в роботі серця і легенів.
На даний момент в ортопедії і травматології розроблено близько 50 видів операцій по корекції воронкоподібної деформації грудної клітини. Вони бувають двох типів:
- паліативні;
- радикальні.
Під час проведення паліативних операцій за допомогою пластичних методик приховують дефект грудної клітини, але корекцію її обсягу не проводять. Поширеною методикою є "вживлення" силіконових імплантів в подфасціальной простір грудної стінки - вони заповнюють воронкоподібний дефект, грудна стінка приймає нормальний вигляд.
Радикальні методи операцій полягають в збільшенні обсягу грудної клітини. При цьому проводяться:
- стернотомія - розсічення грудини;
- іхондротомія - розсічення хрящової частини ребер.
Деформовані структури видаляють, дефект коригують за допомогою:
- аутотрансплантатов - власних тканин пацієнта;
- аллотрансплантатов - штучних гіпоалергенних матеріалів.
Фіксацію трансплантатів проводять за допомогою швів, спиць і пластин.
Радикальна хірургічна корекція показана в таких випадках, як:
- деформація грудної клітини 3 ступеня;
- її деформація 2 ступеня, якщо розвинулися субкомпенсация або декомпенсація;
- виражений сколіоз;
- синдром плоскої спини;
- ускладнення з боку серця і легенів.
 До паліативних операцій вдаються при 1 і 2 ступеня деформації. Дітям їх не проводять, так як дитина росте і розвивається, і силіконовий імплант перестає відповідати формі і розмірам грудної клітини, а проводити повторне хірургічне втручання для його заміни - означає створювати зайві операційні ризики. При наявності несуттєвою деформації у дітей старше 13 років можуть відкоригувати розташування ребрових дуг - їх відсікають і фіксують за допомогою швів або спиць на передній поверхні грудини.
До паліативних операцій вдаються при 1 і 2 ступеня деформації. Дітям їх не проводять, так як дитина росте і розвивається, і силіконовий імплант перестає відповідати формі і розмірам грудної клітини, а проводити повторне хірургічне втручання для його заміни - означає створювати зайві операційні ризики. При наявності несуттєвою деформації у дітей старше 13 років можуть відкоригувати розташування ребрових дуг - їх відсікають і фіксують за допомогою швів або спиць на передній поверхні грудини.
Кращі результати у віддаленому періоді спостерігаються в разі, якщо була проведена пластика грудини без використання фіксаторів.
В післяопераційному періоді залучають консервативну терапію. В її основі - такі призначення:
- інгаляції кисню через носовий катетер;
- орієнтовно з 2-3 дня - заняття дихальною гімнастикою, надування звичайних повітряних кульок. Такі заходи проводяться для профілактики застійної пневмонії, яка нерідко виникає в післяопераційному періоді;
- масаж грудної клітини (в тому числі вібро);
- антибактеріальні препарати - для профілактики приєднання інфекції.
профілактика
Так як патологія є вродженою, специфічних методів профілактики не існує. Необхідно створити нормальні умови для протікання вагітності, що знизить ризик формування вроджених аномалій. Цьому сприяє дотримання простих правил:
- відмова вагітної від шкідливих звичок;
- дотримання раціону і режиму харчування;
- дотримання режиму праці, відпочинку та сну;
- помірна фізична активність.
прогноз
Прогноз при лійкоподібної грудній клітці залежить від ступеня деформації і порушень з боку життєво важливих органів. Прогноз поліпшується завдяки оперативній корекції патології.
Оцінити результат хірургічного втручання можна через 3-6 місяців.
Показниками хорошого результату є:
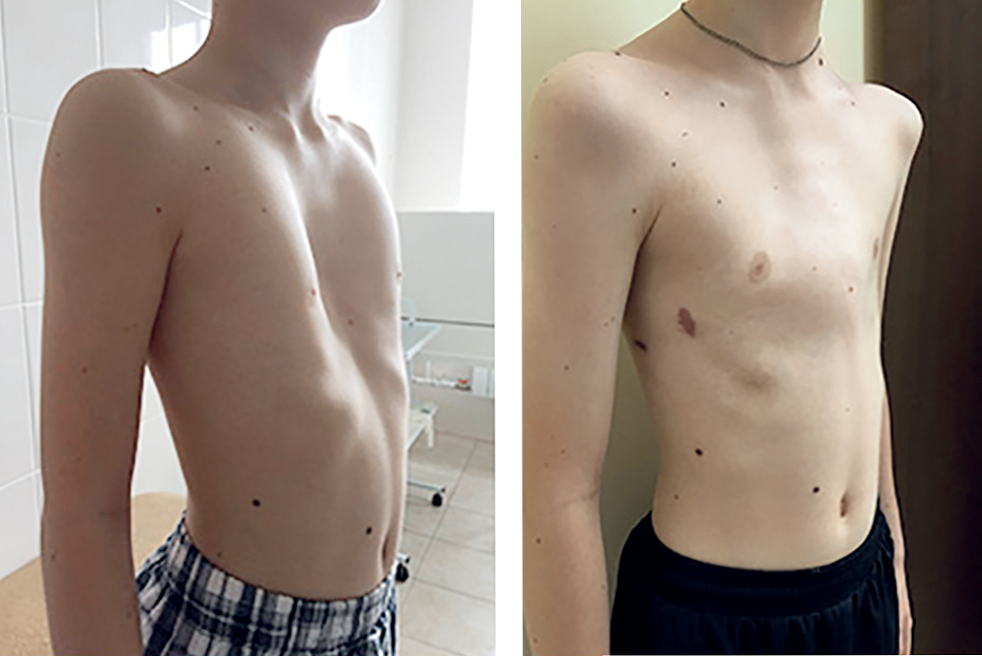 повне усунення деформації грудної клітки;
повне усунення деформації грудної клітки;- зникнення парадоксального дихання;
- відповідність зросту, ваги та інших фізичних показників пацієнта віковим нормам;
- нормалізація роботи легенів і серця;
- нормалізація кислотно-лужного та водно-сольового обміну.
Хороший результат спостерігається у 50-80% прооперованих хворих.
Результат операції вважають задовільним, якщо:
- деформація грудної клітини зберігається в незначній мірі;
- функціональні порушення з боку серця і легенів є, але в цілому вони компенсовані.
Задовільний результат спостерігається у 10-25% прооперованих пацієнтів.
Результат операції незадовільний, якщо:
- виникло повторне деформування;
- порушення роботи серця і легенів ті ж або прогресують.
Незадовільний результат фіксують у 10-25% прооперованих.
Ковтонюк Оксана Володимирівна, медичний оглядач, хірург, лікар-консультант


 компенсована - виникла деформація не заважає органам грудної клітини функціонувати в звичайному режимі. Це може бути завдяки як невираженою деформації, так і того, що органи грудної клітини в процесі внутрішньоутробного розвитку зміщуються, тому не піддаються здавлення при формуванні "воронки";
компенсована - виникла деформація не заважає органам грудної клітини функціонувати в звичайному режимі. Це може бути завдяки як невираженою деформації, так і того, що органи грудної клітини в процесі внутрішньоутробного розвитку зміщуються, тому не піддаються здавлення при формуванні "воронки"; грудний кіфоз - викривлення хребта в задньому напрямку;
грудний кіфоз - викривлення хребта в задньому напрямку; спайковий перикардит - запалення перикарда (серцевої сорочки), яке супроводжується його зрощенням з епікардом (серозної оболонкою серця);
спайковий перикардит - запалення перикарда (серцевої сорочки), яке супроводжується його зрощенням з епікардом (серозної оболонкою серця); повне усунення деформації грудної клітки;
повне усунення деформації грудної клітки;