
 Невус (синоніми: родимка, родима пляма, пігментну пляму) - доброякісне шкірне освіту, що характеризується появою на шкірі плям гіперпігментації. Пігментні плями дуже різноманітні за формою, розміром і кольором. Розмір невусів коливається від одного-двох міліметрів в діаметрі до величезних плям неправильної форми розмірів в 10-20 сантиметрів. Пігментні невуси можуть абсолютно не перевищувати шкірою, бути кілька опуклими і навіть нагадувати бородавки. Колір їх коливається від тілесного до темно коричневого, майже чорного.
Невус (синоніми: родимка, родима пляма, пігментну пляму) - доброякісне шкірне освіту, що характеризується появою на шкірі плям гіперпігментації. Пігментні плями дуже різноманітні за формою, розміром і кольором. Розмір невусів коливається від одного-двох міліметрів в діаметрі до величезних плям неправильної форми розмірів в 10-20 сантиметрів. Пігментні невуси можуть абсолютно не перевищувати шкірою, бути кілька опуклими і навіть нагадувати бородавки. Колір їх коливається від тілесного до темно коричневого, майже чорного.
Рекомендуємо прочитати: Доброякісні новоутворення шкіри: види і ризики переродження Видалення новоутворень шкіри: переваги та недоліки сучасних методик
Причини утворення невусів
Невус - це локальне скупчення пігментних клітин - невоцітов, що представляють собою патологічно змінені меланоцити, які відповідають за нормальний колір шкіри. Основна відмінність невоцітов від меланоцитів - величезна концентрація меланіну (природного пігменту), що перевищує нормальну в кілька десятків разів.  Вважається, що пігментний невус - це вроджений порок розвитку, при якому порушується міграція меланобластов (попередників меланоцитів і невоцітов). В результаті меланобластов утворюють в шкірі компактні скупчення, які потім і перетворюються в невуси. Розподіл невусів на вроджені та набуті вельми умовно, багато вчених вважають, що придбані невуси, що виникають у дорослих людей, не утворюються заново, по-простому - проявляються з часом. Можна виділити наступні сприятливі умови для виникнення вроджених меланоцитарних невусів у дітей:
Вважається, що пігментний невус - це вроджений порок розвитку, при якому порушується міграція меланобластов (попередників меланоцитів і невоцітов). В результаті меланобластов утворюють в шкірі компактні скупчення, які потім і перетворюються в невуси. Розподіл невусів на вроджені та набуті вельми умовно, багато вчених вважають, що придбані невуси, що виникають у дорослих людей, не утворюються заново, по-простому - проявляються з часом. Можна виділити наступні сприятливі умови для виникнення вроджених меланоцитарних невусів у дітей:
- вплив на вагітну жінку випромінювання або токсичних сполук;
- хвороби урогенітального тракту у вагітної;
- патологія вагітності, що протікає з вираженими коливаннями гормонального фону (загроза переривання вагітності, токсикоз);
- генетична схильність.
Придбані невуси з'являються протягом усього життя. Провокуючими факторами можуть виступати:
 гормональні "бурі" в підлітковому періоді;
гормональні "бурі" в підлітковому періоді;- вагітність, під час якої також відзначаються коливання рівня різних гормонів;
- прийом оральних контрацептивів;
- інфекційні та алергійні захворювання шкіри: акне, дерматити та інше;
- механічне пошкодження шкіри;
- ультрафіолетове опромінення - найпотужнішим стимулятором виникнення і зростання невусів є звичайна інсоляція, тобто вплив сонячних променів.
Як часто зустрічаються невуси: епідеміологія
До 10% дітей вже народжуються з рідними плямами (невусами). В пубертатному періоді невуси відзначаються у 95% підлітків. До 25-30 років кількість невусів в однієї людини в середньому становить 35-40 штук. Далі з віком відзначається тенденція до зниження кількості невусів, а до 85-90 років на тілі залишаються поодинокі освіти.
Класифікація невусів
Існує загальноприйнята міжнародна класифікація, згідно з якою виділяють кілька груп невусів, і кожна з цих груп має ряд своїх різновидів. До основних форм новоутворень відносять:
- Меланоцитарних невуси епідермального походження.
- Меланоцитарних невуси дермального походження.
- Доброякісні дермальниє меланози.
- Вроджені меланоцитарних невуси.
- Диспластичний меланоцитарний невус або невус Кларка.
- Інші невусоподобной освіти.
Меланоцитарних невуси епідермального походження
Це найпоширеніший тип невусів. Меланоцитарних невуси відносяться до придбаних; в середньому у кожної людини є від 5 до 15 подібних утворень. Зовнішній вигляд: округла або овальна форма з чіткими краями; гладка або трохи папілломатозних поверхню; колір від червоного до коричневого. Меланоцитарний вид утворень може проявлятися в наступних типах:
- прикордонний невус - названий так через особливості локалізації новоцітов - на кордоні епідермісу і дерми. Має вигляд плоского плями, локалізація на тілі - в будь-якій області.

- Внутрідермальний невус шкіри (Саме його найчастіше називають родимкою) - виглядає як куполообразное освіту кольором від світло-коричневого до майже чорного. Може бути покритий волоссям. Згодом, у міру зростання, цей невус може покриватися папілломатознимі наростами (папілломатозний невус), а також з'єднуватися зі шкірою тільки тонкою ніжкою.

- складний невус - являє собою перехідну форму між двома попередніми типами. Виглядає як невелика папула з папіломатозом. Вкрай рідко в розмірі буває більше 1 см.

- Гало-невус (Сеттона невус) - особливий тип пігментного новоутворення, що має вигляд пігментної плями з навколишнього його зоною депігментації. Ця зона в 2-3 рази ширше самого невуса. Зустрічається найчастіше у підлітків і вагітних жінок і з часом може пропадати.

- Невус з баллонообразное клітин - рідкісний різновид невусів. Практично нічим не відрізняється від звичайних родимок, але складається з особливих баллонообразное клітин. Діагноз виставляється лише на підставі гістологічного дослідження.
- Рецидивуючий меланоцитарних невус, званий також псевдомеланомой - утворюється в результаті неповного видалення дермальних або складних невусів. У цьому випадку через кілька тижнів або місяців на місці вилученого новоутворення виростає нове, зазвичай за розмірами ще більше.
- Spitz невус (синоніми: веретеноклеточний, епітеліоїдний). Характерний для дітей, є одиночним напівкулястий вузлик щільний на дотик. Колір: рожевий або коричневий з червоним відтінком. Різновидом є невус Ріда, який представляє собою освіту 3-10 мм в діаметрі у вигляді синьо-чорної папули з чіткими краями. Класичне розташування - стегна і ноги у жінок.

Меланоцитарних невуси дермального походження
У цьому випадку джерелом невоцітов стають меланоцити дерми. Для цього різновиду також характерна множинність проявів:
- Простий блакитний невус - виглядає як одиничний вузлик розміром до 10 мм, кольором - від сірого до чорного з блакитним відтінком. Поверхня невуса гладка, на ній не росте волосся. Типова локалізація: обличчя, руки, шия. Виявляється на слизовій піхви і рота.

- Клітинний блакитний невус, має вигляд вузла синього кольору. Його відмінності від простого: більш виражена пігментація і великі розміри - до 3 см. Потенційно небезпечний в плані малігнізації. Типові місця локалізації: сідниці, поперек, крижі, набагато рідше - тильна поверхня кистей і стоп.
- комбінований невус - в одному освіті визначається поєднання морфологічних ознак простого блакитного, прикордонного, Внутрідермальний і складного невусів. Зовні схожий на той невус, чиїх елементів в освіті більше.
- Глибоко пенетрирующих невус - ще один різновид змішаного невуса, в якому зустрічаються компоненти, характерні для складного, блакитного і Spitz невусів. Має вигляд пигментированной папули або вузлика, локалізується на лопатках, шиї і голові. Зовні мало чим відрізняється від блакитного невуса.

Доброякісні дермальниє меланози
Це найближчі "родичі" блакитних невусів, що мають типовий вигляд. Зустрічаються такі різновиди дермальних меланоз:
- Монгольська пляма - відмежоване пляма овальної форми, розміром до 10 см, сірувато-синюшного або коричневого кольору, локалізуються на попереково-крижової області. Зустрічається у 80% дітей монголоїдної та негроїдної рас і лише у 1% європеоїдів. Зазвичай зникає до 8-13 років.

- Невус Оти (Ота) - виражена пігментації шкіри навколо очей і склер. Виглядає як більш темні плями, розташовані з одного боку особи і схильні до злиття. Типовий для дівчаток монголоїдної та негроїдної рас.

- Невус Іто - майже не відрізняється від невуса Оти, але локалізується на бічній поверхні шиї, в надключичній області, близько лопатки.

Вроджені меланоцитарних невуси
 Синоніми цього різновиду - веррукозной або гігантський невус. Зустрічаються вони у 1% новонароджених. Можуть бути представлені різноманітними елементами: папілломатознимі, папульозними, вузловими. Визначаються відразу після народження дитини або через кілька тижнів. За розміром розрізняють:
Синоніми цього різновиду - веррукозной або гігантський невус. Зустрічаються вони у 1% новонароджених. Можуть бути представлені різноманітними елементами: папілломатознимі, папульозними, вузловими. Визначаються відразу після народження дитини або через кілька тижнів. За розміром розрізняють:
- маленькі - до 1,5 см;
- середні - 1,5-20 см;
- гігантські - більше 20 см.
Гігантські невуси часто нагадують формою "труси", купальний костюм або ж розташовуються у вигляді "леопардової шкури". Вони ростуть разом з дитиною.
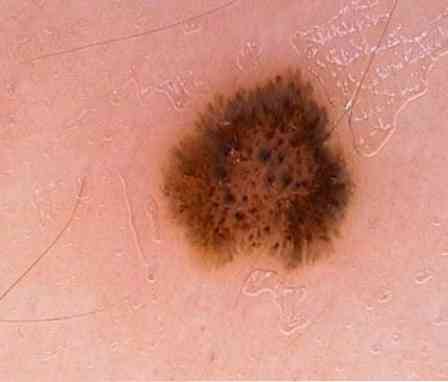
Диспластичний меланоцитарний невус або невус Кларка
 Це найбільш несприятливий в плані малігнізації невус, частий попередник меланоми. З'являється зазвичай перед статевим дозріванням, а нові елементи виникають аж до самої старості. Має вигляд плям неправильної форми, розміром до 5 см. Межі частіше неправильні, по краю може відзначатися зона гіперемії (почервоніння). Улюблені місця появи: голова, спина, поперек, сідниці та інші місця, постійно закриті від попадання сонячного світла.
Це найбільш несприятливий в плані малігнізації невус, частий попередник меланоми. З'являється зазвичай перед статевим дозріванням, а нові елементи виникають аж до самої старості. Має вигляд плям неправильної форми, розміром до 5 см. Межі частіше неправильні, по краю може відзначатися зона гіперемії (почервоніння). Улюблені місця появи: голова, спина, поперек, сідниці та інші місця, постійно закриті від попадання сонячного світла.
Інші невусоподобной освіти
Існують інші шкірні освіти, також звані невусами, але, по суті, не є ними. це:
- гемангіоми;
- тератоми;
- сальні невуси - освіти, що локалізуються найчастіше на голові, що нагадують невуси, але не містять новоцітов і меланіну;
- судинні невуси - ділянки шкіри, збіднені судинами і мають тому більш бліде забарвлення.
До невусам відносять і інші доброякісні пухлини шкіри, які не містять у своїй структурі невоцітов і меланіну - так звані, епідермальні невуси. Зверніть увагу: Основна відмінність епідермальних невусів від родимок полягає у відсутності в їх структурі меланінсодержащіх клітин. Причини виникнення новоутворень ті ж, але джерело пухлини - інші клітини шкіри. Види епідермальних невусів:
- папілломатозний м'який невус - являє собою м'яку бляшку невеликих розмірів, кольором майже не відрізняється від нормальної шкіри;

- бородавчастий епідермальний невус - найчастіше вроджене новоутворення. Має вигляд щільних бородавчатих пухлин сіруватого або бурого кольору розміром від 1 до 4 см. Характерне місце розташування - кінцівки, особливо по ходу нервів і великих судин;

- Дарині-подібний епідермальний невус. Названий так через своєю схожістю з шкірними висипаннями при хвороби Дар'ї. Виглядає як ороговілі папули, покриті до того ж корками;

- Хейлі-Хейлі-подібний невус також названий через схожість висипань з клінічною картиною сімейної пухирчатки Хейлі-Хейлі. Виявляється запальними бляшками з ерозіями і бульбашками;

- Naevus Corniculatus - виглядає як ниткоподібні папули з розташованими на них гігантськими комедонами;
- дермальний і ліхеноїдний епідермальні невуси - нагадують псоріатичні висипання.

діагностика
Слід знати, що, орієнтуючись на фото, невуси буває вкрай складно відрізнити один від одного. Остаточно встановити вид невуса допомагають інші методи діагностики. Дослідити родимки необхідно, щоб виявити небезпечні невуси і попередити їх трансформацію в злоякісну пухлину - меланому. Діагностика починається з бесіди дерматоонколога з пацієнтом. В ході бесіди лікар встановлює наступні факти:
- як давно з'явилося освіту, є воно придбаним або вродженим;
- змінювався зовнішній вигляд (колір, розміри, межі) невуса;
- ніж викликалися зміни - опіками, травмами, расчесами, спробами видалення;
- проводилися спроби видалення і який спосіб застосовувався.
Обов'язково проводиться вимірювання невуса, описується його форма, колір і інші характеристики. важливо! Біопсія невусів з діагностичною метою не виконується! Будь-яке травмуючий вплив на невус може спровокувати його малигнизацию, тому гістологічне дослідження проводиться тільки після повного видалення невуса. У деяких випадках може бути використаний метод взяття мазка з поверхні невуса, якщо на ньому є тріщини. Рекомендується виконувати подібне дослідження в спеціалізованих онкологічних центрах, де є можливість виконати радикальне видалення невуса відразу після отримання результату дослідження. Найбільш ефективним способом дослідження невусів до видалення є епілюмінісцентного мікроскопія. Суть методу полягає у вивченні невуса під мікроскопом безпосередньо на людині. Для цього на новоутворення наносять масло, що забезпечує ефект епілюмінісценціі (підсвічування), а потім через масло оглядають невус через дерматоскоп. Все популярнішими сьогодні стає комп'ютерна діагностика невусів, в ході якої фото невуса порівнюється з великою базою зображень. Результат комп'ютерного аналізу дозволяє припустити найбільш ймовірний тип невуса.
Все популярнішими сьогодні стає комп'ютерна діагностика невусів, в ході якої фото невуса порівнюється з великою базою зображень. Результат комп'ютерного аналізу дозволяє припустити найбільш ймовірний тип невуса.
ускладнення невусів
Великі невуси можуть заподіювати людині виражені незручності за рахунок постійного роздратування одягом, що викликає їх пошкодження. При пошкодженнях відзначається свербіж в області невуса і кровотеча з його поверхні. Однак найнебезпечнішим явищем, до якого можуть призводити невуси, є трансформація їх в злоякісну пухлину - меланому. Не всі невуси небезпечні в цьому плані, найбільш злоякісними і схильними до трансформації є блакитний невус, невус Ота і диспластичний меланоцитарних невус. Існують деякі ознаки, за наявності яких ризик появи меланоми значно підвищується. Особливу увагу необхідно звернути на:
- великі вроджені невуси;
- виникнення невусів в старечому віці;
- велика кількість невусів на тілі - понад 50 штук одночасно;
- часта поява нових невусів;
- розташування родимки в місці, де вони піддаються постійному механічному впливу: на шиї, під пахвами, на щиколотках, на поясі.
Слід уважно спостерігати за всіма невусами, особливо за великими і розташованими в незручних місцях, і при появі нижчеперелічених симптомів слід негайно звернутися до онколога. Ознаки переродження невуса:
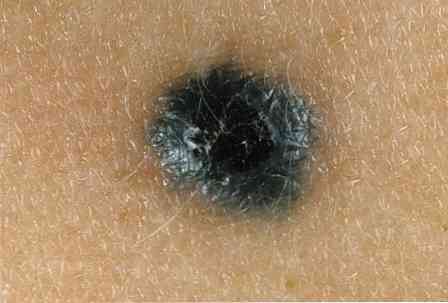
- Швидке зростання - більш ніж в 1,5-2 рази за кілька тижнів.
- Швидка зміна кольору невуса, особливо придбання їм чорною або темно-синього забарвлення.
- Зміна контурів плями - рівні контури стають фестончастими, "рваними".
- "Розкид" кордонів невуса.
- Кровоточивість або постійне мокнутіє родимки.
- Лущення шкіри над невусом.
Профілактика малігнізації невусів

меланома
Небезпека меланоми полягає в тому, що пухлина навіть при невеликих розмірах схильна давати метастази - в печінку, головний мозок і інші органи. Смертність при цій пухлини становить 45-50%, тому краще постаратися не допустити її виникнення. Повністю попередити появу меланоми неможливо, але, дотримуючись нехитрих рекомендацій, можна значно зменшити ризик переродження невусних новоутворення в меланому.  Отже, рекомендації по профілактики меланоми:
Отже, рекомендації по профілактики меланоми:
- Зменшити час впливу на шкіру сонячного світла. Виключити знаходження на сонці в період його максимальної активності - з 11 години ранку до 5 години вечора.
- Постаратися виключити повністю потрапляння ультрафіолету на потенційно небезпечні невуси, в тому числі - і під час відвідування солярію.
- Уникати травмування родимок.
- При появі хоча б одного згаданого вище ознаки трансформації потрібно відразу звернутися до дерматоонколога.
Слід знати, що сонцезахисні засоби не зменшують ступінь опромінення невуса ультрафіолетом! На ранніх стадіях меланома повністю виліковна. Роман Гудков, лікар-реаніматолог


 гормональні "бурі" в підлітковому періоді;
гормональні "бурі" в підлітковому періоді;

