
Гемолітичні анемії - це група захворювань, які об'єднані єдиною спільною ознакою, а саме, укороченим циклом життя еритроцитів. В ході загибелі червоних кров'яних тілець відбувається втрата клітинами гемоглобіну. Він, опинившись у вільному стані, теж піддається руйнуванню. Цей процес носить назву гемолізу. Гемоліз є основною гемолітичної анемії. Це єдине, що об'єднує два цих патологічних процесу, етіологія і патогенез гемолізу і гемолітичної анемії розрізняються. Це ж стосується їх симптомів і прогнозу.
"Гемолітична анемія - що це простими словами?" - ось один з частих питань, які задають пацієнти лікаря, вперше зіткнувшись з подібним діагнозом. Це не дивно, адже патологія зустрічається рідко, не більше, ніж у 1% населення всього світу. Однак в структурі інших видів анемій, гемолітичні анемії займають 11%. Отже, гемолітична анемія, кажучи простими словами, - це хвороба еритроцитів (червоних кров'яних тілець), які в результаті цієї хвороби руйнуються і вивільняють в кров велику кількість непрямого білірубіну.
На зображенні нижче зображений гемоліз еритроцита:

Зміст статті:
- Гемолітична анемія - що це?
- Класифікація гемолітичної анемії
- Гемолітична анемія, що передається у спадок
- Аутоімунна гемолітична анемія
Гемолітична анемія - що це?
Тривалість життя еритроцитів у здорової людини становить від 80 днів до 4 місяців. Якщо у нього розвивається гемолітична анемія, то максимальний термін життя червоних кров'яних тілець скорочується до 50 днів. При тяжкому перебігу захворювання, цей період взагалі становить 14 днів.
Гемоліз - це процес, який означається масову ранню загибель еритроцитів. Він не є нормою для людини.
Гемоліз може протікати всередині клітин органів і тканин, тобто поза судинного русла. Страждає в першу чергу, печінка, селезінка, червоний кістковий мозок. Також гемоліз може стартувати внеклеточно, всередині судинного русла. Ще цей процес називають інтраваскулярного гемолизом.
Природно, що дострокова загибель еритроцитів не може протікати безсимптомно. Ознаки хвороби легко визначити як під час огляду пацієнта, так і за допомогою лабораторних тестів.
Гемолітична анемія з внутрішньоклітинним гемолізом
Руйнування еритроцитів поза судинного русла здійснюється переважно в селезінці. Вони гинуть, так як на них впливають мононуклеарние фагоцити (макрофаги). Звернути увагу на те, що з організмом не все в порядку може сама людина. Адже його шкірні покриви і випорожнення змінюють колір. Звернення до лікаря дозволить підтвердити діагноз.
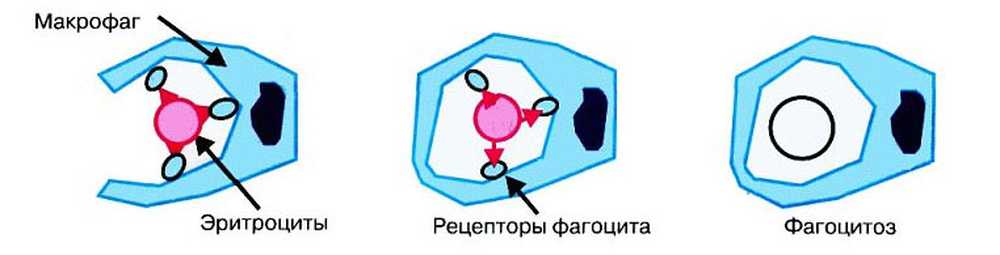
Отже, симптоми, які вказують на внутрішньоклітинний гемоліз при анемії:
Шкірні покриви і слизові оболонки стають жовтого кольору. Інтенсивність забарвлення залежить від масивності руйнування еритроцитів. У крові буде помітно значне підвищення рівня вільного білірубіну.
Так як рівень білірубіну відрізняється патологічним ростом, печінку спрямовує зусилля на його нейтралізацію. Це призводить до того, що жовч забарвлюється в яскравий насичений колір. Рівень жовчних пігментів в ній підвищується, що тягне за собою високу ймовірність появи каменів у жовчному міхурі.
Висококонцентрована жовч потрапляє в кишечник, що призводить до збільшення рівня уробіліногену і стеркобилина. В результаті, кал набуває дуже темний колір.
Сеча темніє через підвищення в ній концентрації уробіліну.
У крові знижується рівень еритроцитів. Червоний кістковий мозок намагається перекрити потреби організму і починає з подвоєною силою синтезувати молоді еритроцити, які називаються ретикулоцити. Це призводить до того, що їх рівень в крові підвищується.
Гемолітична анемія з внутрішньосудинним гемолізом
Якщо еритроцити починають руйнуватися в кровоносних судинах, то це виражається наступними симптомами:
Підвищується рівень гемоглобіну в крові, він вивільняється із зруйнованих еритроцитів.
У крові гемоглобін може залишатися в незмінному вигляді або у формі гемосидерину. З крові він потрапляє в сечу, надаючи їй нехарактерний колір: чорний, бурий або червоний.
Частина гемоглобіну, який розпадається, не виводиться з сечею, він зберігається в організмі. Цей пігмент, який містить залізо, накопичується в кістковому мозку і у внутрішніх органах.
Раніше існувала класифікація гемолітичної анемії лише за місцем руйнування еритроцитів. Тобто, виділяли внутрисосудистую і внутрішньоклітинну анемію. Сучасна медицина розглядає гемолітична анемія трохи з іншої точки зору.
Класифікація гемолітичної анемії
Залежно від того, яка етіологія і патогенез гемолітичної анемії, розрізняють наступні її різновиди:
Гемолітичні анемії, отримані у спадок. Вони, в свою чергу, діляться на: мембранопатіі (микросфероцитоз і овалоцитоз), гемоглобінопатії (серповидно-клітинна анемія і таласемія) і на анемії, обумовлені дефектами ферментів з дефіцитом Г-6-ФДС.
Придбані протягом життя гемолітичні анемії розмежовують в залежності від того, через вплив якого патологічного фактора вони розвинулися. Так, до руйнування еритроцитів можуть призводити вплив на них антитіл, отруйні сполуки, їх механічні пошкодження.
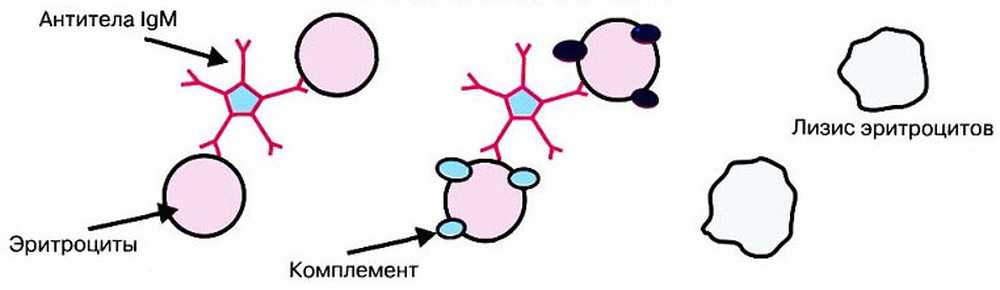
Частіше за інших, у людей розвиваються гемолітичні анемії, обумовлені аутоімунними процесами в організмі.
Отже, придбані протягом життя гемолітичні анемії мають ряд відмінностей, а саме:
Анемії, які маніфестують на тлі впливу антиеритроцитарних антитіл на еритроцити (аутоімунна гемолітична анемія). Також сюди відноситься гемолітична хвороба новонароджених, яка маніфестує при попаданні в організм дитини ізоантитіл.
Анемії, що розвиваються при соматичних мутацій, які порушують мембрану еритроцитів. Яскравим прикладом такої анемії єпароксизмальна холодова нічнагемоглобінурія.
Анемія, яка розвивається через дії на організм людини різними хімічними сполуками. Небезпека в цьому плані представляють отрути, солі важких металів, органічні кислоти.
Брак вітаміну Е може призводити до розвитку гемолітичної анемії.
Гемолітична анемія може виступати в якості симптому болотяної лихоманки. Призводять до неї паразитарна хвороба - малярія, якої людина заражається через проникнення в кров малярійного плазмодія. Відбувається це при укусі інфікованого комара.
Гемолітична анемія, що передається у спадок
Талассемия у дитини
Талассемия - це анемія, яка ґрунтується на природженому дефекті транспортної РНК або гена-регулятора. Також порушується швидкість вироблення одного з ланцюгів глобіну - альфа, бета або гамма. Все це, в сукупності, призводить до розвитку таласемії. Частіше за інших у людей зустрічається порушення в продукції бета-ланцюгів, тому виставлений діагноз звучить переважно, як бета-таласемія. Концентрація нормального гемоглобіну при цьому знижується, а концентрація аномального гемоглобіну підвищується (HbF і HbA2).
Еритроцити, які є транспортувальниками видозміненого аномального гемоглобіну, мають дуже тонкі стінки, вони ніжні і швидко розпадаються. Часто вони не в змозі проникнути в капіляри, так як їх стінка виявляється занадто тонкою. Як підсумок, у людини розвиваються симптоми талассемии.
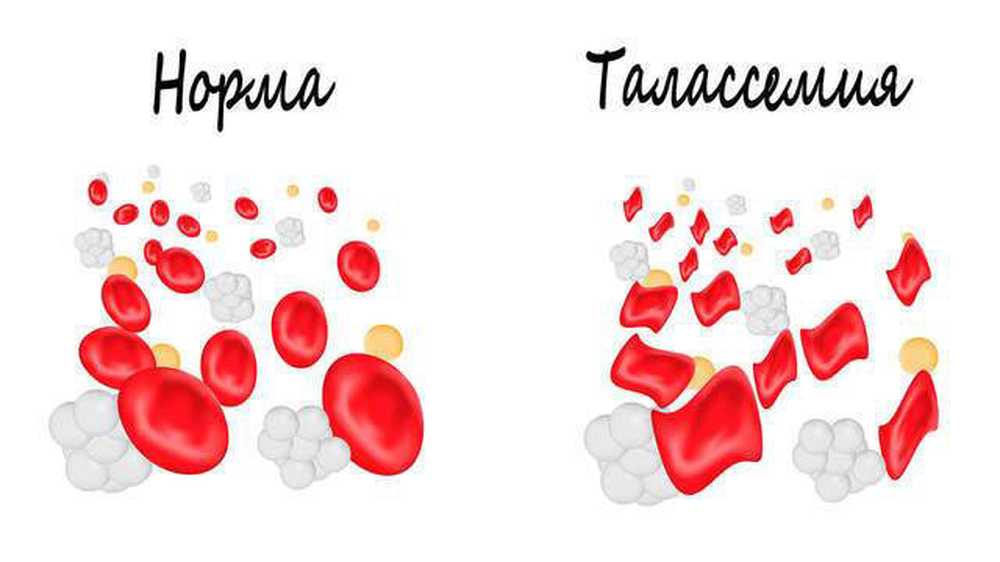
Є два варіанти перебігу хвороби:
Гомозиготна форма або хвороба Кулі, яка розвивається в дитячому віці.
Гетерозиготна форма або мала таласемія. Захворювання найчастіше виявляють випадково, під час проведення аналізу крові. Діагностується порушення в дорослому віці.
Мала таласемія може зовсім себе не проявляти, тому людина іноді навіть не підозрює про наявні порушення в його організмі. Перебіг патології легке. Велика таласемія має важкий перебіг, розвивається вона у дітей першого року життя, дає множинні ускладнення.
На хвороба Кулі будуть вказувати наступні симптоми:
Бліда шкіра, її жовтий окрас, який може бути досить інтенсивним.
Слабкість, стомлюваність і млявість.
Збільшення селезінки в розмірах, що в дитячому віці особливо помітно. Також в розмірах може збільшуватися печінку.
Рівень еритроцитів в крові може зберігатися в нормі, а рівень гемоглобіну знижується.
Дитина буде трохи відставати в розвитку, такі діти пізніше починають повзати, у них порушений апетит, дитина погано ходить.
Іноді хвороба Кулі можна сплутати з гепатитом. Щоб виставити диференційний діагноз, необхідно вивчити сімейний анамнез, а також звернути увагу на такий показник крові, як білірубін. При хвороби Кулі рівень вільного білірубіну, а також рівень фракцій білірубіну HbF і HbA2 буде підвищено. Крім того, в крові збільшується концентрація ретикулоцитів, а в сечі з'являється уробилин.
Терапія зводиться до реалізації наступних кроків:
Переливання еритроцитарної маси, за умови, якщо рівень гемоглобіну значно знижується.
Проходження курсу десфералотерапіі, що дозволяє не дати розвинутися гемосидерозу.
видалення селезінки.
Додатковий прийом фолієвої кислоти.
Пересадка кісткового мозку.
Ферротерапіі не призначають при таласемії.
Хвороба Мінковського-Шоффара
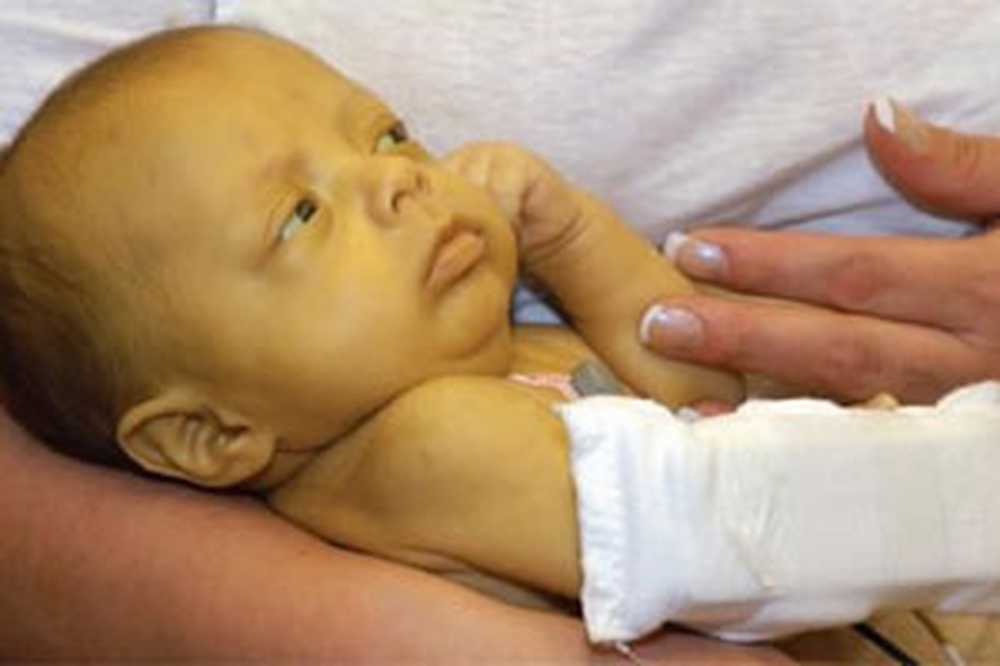
Хвороба Мінковського-Шоффара (микросфероцитарная мембранопатія) передається по аутосомно-домінантним типом. При цьому у хворого є вроджений дефект оболонок еритроцитів, при якому вони набувають сферичну форму. У той час як нормальні здорові еритроцити мають форму диска. Це дає їм можливість проникати через самі вузькі проходи капілярної мережі. Еритроцити, що мають сферичну форму, протиснутися через дрібні судини не можуть, а при спробі зробити це, вони руйнуються. Більш того, сферичні еритроцити пропускають всередину себе більшу кількість іонів натрію, ніж це необхідно. В результаті, червоні кров'яні тільця витрачають максимальну кількість енергії, що також скорочує тривалість їх життя.
Маніфестувати патологія може в будь-якому віці, але чим молодша дитина, тим важче буде її перебіг. Особливо небезпечна хвороба Маньківського-Шоффара в період новонародженості.
Гемолітичний синдром є головним симптомом хвороби Мінковського-Шоффара. Розвиватися він може без видимих на те причин, або на тлі підвищених навантажень, після отриманих травм, або після вираженого переохолодження організму. Патологія входить в фазу загострення, а потім змінюється періодом затишшя. Крім того, захворювання призводить до таких аномалій розвитку, як: баштовий череп, заяча губа, дефекти внутрішніх органів, пороки серця.
Інші симптоми спадкового микросфероцитоза:
Виражена жовтизна шкірних покривів. Якщо у хворого розвивається гостра гемолітична анемія, то не помітити зміну кольору шкіри буде просто неможливо.
незрозуміла слабкість.
Висока температура тіла, яка досягає пікових значень під час гострої фази.
Болі в м'язах, біль у правому підребер'ї, в животі.
Тахікардія, падіння рівня артеріального тиску, шуми в серці.
Збільшення селезінки в розмірах.
Потемніння урини і калових мас.
Якщо при першому огляді хворого лікар може сплутати анемію з вірусним гепатитом, то результати лабораторних тестів цей діагноз спростують.
Проведений загальний аналіз крові виявить зниження рівня гемоглобіну та еритроцитів у крові. Причому більшість червоних кров'яних тілець матимуть форму сфери, а їх розміри зменшуються.
Крім того підвищується рівень ретикулоцитів, зростає аутогемоліза, білірубіну крові в крові стає більше, а осмотическая резистентність еритроцитів знижується. В аналізі калу буде перевищено рівень стеркобилина, а в аналізі сечі - рівень уробилина.
Якщо захворювання протікає важко, то хворому переливають еритроцитарної масу. Вітаміни групи В і препарати заліза при цьому різновиді анемії не призначають, так як їх ефективність буде нульовий. Щоб поліпшити стан хворого потрібне видалення селезінки, але повністю вирішити проблему ця операція не дозволяє.
Інші спадкові чинники
Безумовно, крім двох описаних хвороб, існують і інші спадкові гемолітичні анемії. Зустрічаються вони досить рідко.
До таких захворювань відносять:
Серповідоклеточная анемія. Це захворювання має схожість з таласемією, але при кризі серповідоклеточной анемії відбувається масивне руйнування еритроцитів. Гемоліз також буде досить інтенсивним. У дитячому віці цей вид анемії може бути спровокований інфекційними захворюваннями. Анемія пов'язана з ризиком таких ускладнень, як: набряк і інфаркт легкого, параліч, цироз печінки, кардіомегалія. У дорослому віці кризи спостерігаються рідше, але ймовірність виникнення важких наслідків зберігається.
Овалоцитоз. Це спадкове захворювання схоже з мікросфероцітозом в плані розвитку симптомів анемії. Однак еритроцити при овалоцитоз мають овальну форму.
Дефіцит активності Г-6-ФДГ - це спадкове захворювання, яке базується на порушенні вироблення еритроцитів. Перебіг патології може бути найрізноманітнішим. Іноді симптоми анемії виражені ледь помітно, а іноді хвороба провокує важкі ускладнення. Розвивається вона як у немовлят, так і у дорослих людей. Чим менша дитина, тим важче будуть порушення з боку нервової системи. Кризи найчастіше розвиваються на тлі прийому лікарських препаратів, при вагітності, після або під час інфекційних захворювань, при попаданні в організм алергенів. Якщо вчасно не діагностувати такий криз, то можливий розвиток ДВС-синдрому або гострої ниркової недостатності, що може закінчитися летальним результатом.
Відео: лекція по гемолітична анемія:
Аутоімунна гемолітична анемія
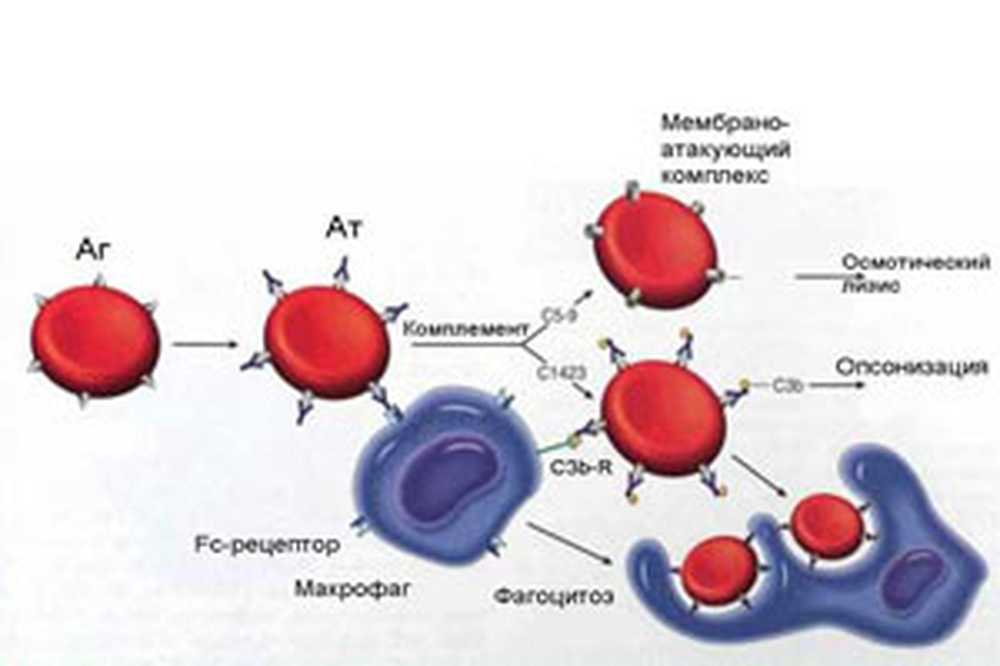
АІГА або аутоімунна гемолітична анемія - це патологія, яка розвивається на тлі продукції антитіл на антигени еритроцитів. З якоїсь причини імунна система сприймає власні червоні кров'яні тільця за шкідливих агентів і починає атакувати їх.
Існує 2 види АІГА:
Симптоматична анемія, яка маніфестує через інших захворювань, наприклад, на тлі гепатиту, системного червоного вовчака, ревматоїдного артриту та ін.
Ідіопатична анемія, яка може бути спровокована самими різноманітними причинами, але встановити, якими саме, частіше за все не вдається. Це можуть бути перенесені травми, пологи, інфекції, прийом лікарських засобів та ін. Анемія розвивається через те, що на еритроцитах осідають гаптени, але який з них викликав подібну реакцію, з'ясувати не представляється можливим.
Часто АІГА виникає після аборту, після харчового отруєння, або після прийому препаратів, які не призначав доктор. В цьому плані дуже небезпечне самолікування.
Розвивається аутоімунна гемолітична анемія згідно з наступною схемою:
Антигенна структура червоних кров'яних тілець змінюється через вплив на неї патологічних факторів. Це можуть бути алергени, бактерії, віруси, лікарські речовини.
На змінені еритроцити організм починає спрямовувати власні антитіла, з метою їх знищення. З пошкоджених еритроцитів вивільняється гемоглобін, розвивається анемія.
Антитіла, які здатні привести до імунологічної реакції:
Неповні теплові аглютиніни. Вони прикріплюються до поверхні еритроцитів і починають активно "працювати". При цьому в крові уражені еритроцити не гинуть, а відправляються "вмирати" в селезінку. Найчастіше такими агглютининами є імуноглобуліни класу lgG. Вони проявляють максимальну активність при температурі 37 градусів.
Холодові неповні аглютиніни, які атакують еритроцити при температурі 32 градуси. Вони руйнують червоні кров'яні тільця, коли ті знаходяться в капілярах. Саме в цих судинах температура тіла знижується до потрібних значень. Страждають пальці рук і ніг, ніс, вушні раковини. До таїмо аглютиніни відноситься клас М - lgM.
Двофазні гемолізіни, які можуть зустрітися зі своїм антигеном під час охолодження температури тіла. Вони прикріплюються до еритроцитів і чекають того моменту, поки температура тіла підвищиться до 37 градусів. У цей період вони починають проявляти свої агресивні якості, які призводять до гемолізу. До таких гемолизинам відноситься клас G - lgG.
Симптоми аутоімунної гемолітичної анемії можуть відрізнятися.
Це багато в чому залежить від того, які саме чинники спровокували її розвиток:
Маніфестувала чи анемія на тлі кризи, або на тлі здоров'я.
Тепло або холод необхідний агресорам для розвитку патологічної реакції.
Де саме відбувається процес загибелі червоних кров'яних тілець.
Чи є у людини патологічні зміни внутрішніх органів.
Чи є якесь хронічне захворювання.
Основними симптомами, які будуть вказувати на гемолітична анемія, виступають: гемолітичний криз з пожовтінням шкірних покривів, збільшення температури тіла, збільшення селезінки в розмірі. Також у хворого падає рівень гемоглобіну та еритроцитів у крові, а в урине гемоглобін, навпаки, починає підвищуватися.
Непрямими ознаками гемолітичної аутоімунної анемії є: підвищена слабкість і стомлюваність, збільшення печінки в розмірах.
Під час діагностики, лікар відправить пацієнта на здачу крові на біохімічний та загальний аналіз, а також на загальний аналіз сечі. Обов'язково проводиться проба Кумбаса, яка дає інформацію про тип антитіл, що атакують еритроцити.
Якщо у хворого розвивається гостра гемолітична анемія аутоімунної природи, то його поміщають в стаціонар. Лікування вимагає введення кортикостероїдів і імунодепресантів. Якщо це не допомагає, то потрібна операція, спрямована на видалення селезінки.

