
 Актініческім дерматитом називають запальне ураження шкіри, яке виникає через променевого впливу. Виділено гостра і хронічна форми патології. Гостра виникає при короткочасному сильному впливі променів на шкіру. Хронічна форма актініческого дерматиту нерідко розвивається у представників певних професій, які регулярно контактують з джерелами випромінювання - це зварники, рентгенологи і багато інших.
Актініческім дерматитом називають запальне ураження шкіри, яке виникає через променевого впливу. Виділено гостра і хронічна форми патології. Гостра виникає при короткочасному сильному впливі променів на шкіру. Хронічна форма актініческого дерматиту нерідко розвивається у представників певних професій, які регулярно контактують з джерелами випромінювання - це зварники, рентгенологи і багато інших.
Клінічна симптоматика даної патології досить різноманітна - вона залежить від інтенсивності і часу впливу променів на шкірні покриви.
Лікування актініческого дерматиту полягає в застосуванні засобів з регенеративними (заживляющими) властивостями. Через підвищеної вразливості шкіри важливою є профілактика приєднання інфекції, а також і боротьба з больовим синдромом. У більшості випадків консервативної терапії досить, але при некротизации (омертвіння) великих ділянок шкіри необхідні їх висічення і пластична операція - закриття дефекту.
Актініческій дерматит: що це таке?
Актініческій дерматит діагностується в будь-якому віці - від немовлят до людей похилого віку. Найчастіше його виявляють у регіонах з підвищеним радіаційним фоном і великою кількістю сонячних днів.
Раніше захворюваність актініческім дерматитом в сонячних країнах була не вище тієї, яка визначалася в інших регіонах, але останнім часом зросла. Це пояснюється збільшенням кількості фотосенсібілізірованних людей (тих, шкіра яких особливо чутлива до впливу сонячних променів) і більшою захворюваністю шкірними хворобами, ряд яких сприяє розвитку і прогресуванню актініческого дерматиту.
причини
Головною безпосередньою причиною виникнення цієї патології є променева дія:
- сонячних променів;
- штучно створеного ультрафіолетового випромінювання;
- іонізуючої радіації.
Різні вікові категорії піддаються впливу променів, згенерованих різними джерелами. Також вид опромінення залежить від роду діяльності та проведення деяких медичних і діагностичних процедур.
Актініческій дерматит під впливом сонячних променів частіше виникає у:
- дітей;
- молодих дівчат і жінок середнього віку.
Актініческій дерматит часто розвивається у маленьких дітей, яких батьки спеціально везуть "на моря" з метою інсоляції (сонячного опромінення).
Вплив сонячних променів частіше призводить до актініческого дерматиту також у молодих дівчат і жінок, які тривалий час свідомо перебувають на сонці, щоб засмагнути.
Актініческій дерматит, отриманий через вплив штучних джерел ультрафіолетового випромінювання, розвивається при:
- відвідування солярію;
- використанні ультрафіолетового опромінення в якості фізіотерапевтичної процедури.
 Через відвідини солярію в основному страждають молоді дівчата і жінки. Але в останні десять років зросла кількість чоловіків, які відвідують солярій - тому в силу такого обставини кількість випадків діагностованого у них сонячного актініческого дерматиту збільшилася.
Через відвідини солярію в основному страждають молоді дівчата і жінки. Але в останні десять років зросла кількість чоловіків, які відвідують солярій - тому в силу такого обставини кількість випадків діагностованого у них сонячного актініческого дерматиту збільшилася.
Описувана патологія, що з'являється під впливом ультрафіолетового опромінення як методу лікування, однаково часто виникає практично у всіх вікових категоріях - від дітей до дорослих. Кілька частіше хворіють літні - в силу інволюції (зворотного розвитку) шкірних покривів і, як результат, їх підвищеної чутливості.
Радіаційний актинічний дерматит розвивається при дії на шкіру радіаційних медичних та немедичних чинників.
До медичних факторів належать процедури, засновані на використанні радіоактивного опромінення:
- діагностичні - ті, які застосовуються з метою обстеження;
- лікувальні - спрямовані на купірування ряду захворювань.
З діагностичних процедур, заснованих на застосуванні іонізуючої радіації, актинічний дерматит можуть викликати:
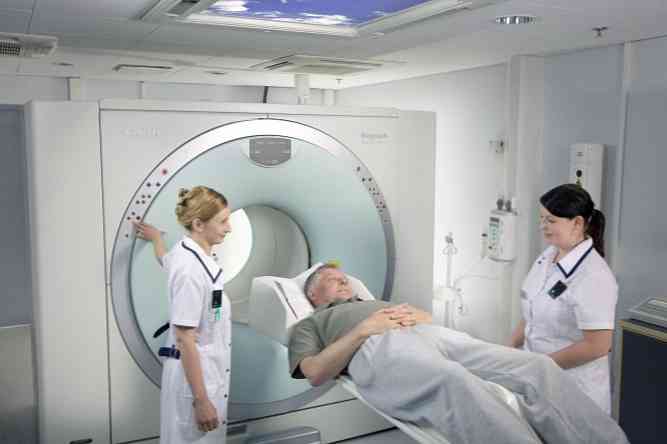 рентгеноскопія - метод рентгенологічного дослідження, при якому на флюоресцентної (світиться) екрані в режимі реального часу отримують зображення органів і тканин;
рентгеноскопія - метод рентгенологічного дослідження, при якому на флюоресцентної (світиться) екрані в режимі реального часу отримують зображення органів і тканин;- рентгенологічний метод дослідження - під час нього роблять рентгенологічні знімки різних структур організму;
- комп'ютерна томографія (КТ) - високоточний метод діагностики, під час якого отримують пошарові знімки органів і тканин;
- позитронно-емісійної томографії, поєднана з комп'ютерною томографією (ПЕТ КТ) - томографічний метод дослідження органів і тканин з використанням радіонуклідів.
Окремі різновиди рентгенологічного методу особливо часто використовуються при обстеженні пацієнта, а значить, є частими факторами ризику розвитку актініческого дерматиту. це:
- оглядова рентгенографія органів черевної порожнини;
- оглядова рентгенографія органів грудної клітини;
- флюорографія - фотографування видимого зображення легенів і середостіння на флюоресцентної екрані;
- мамографія - сукупність рентгенологічних методів дослідження молочної залози (рентгенівська, томосинтезу і інші).
цікаво: Клінічні діагности стверджують, що під час проведення однієї середньостатистичної процедури комп'ютерної томографії людина отримує дозу опромінення, яка дорівнює дозі, отриманої за добу перебування на пляжах Єгипту. Вона розподіляється в тканинах нерівномірно - шкірні покриви є одними з тих структур, які опромінюються більше інших органів і тканин.
До медичних лікувальних процедур, засновані на застосуванні радіоактивного опромінення, а значить, здатним викликати актинічний дерматит, відноситься променева терапія. У більшості випадків її використовують в онкологічній практиці для лікування новоутворень злоякісної природи.
Поза медичної сфери іонізуючарадіація здатна спровокувати розвиток описуваної патології при таких умовах, як:
- регулярний контакт з радіоактивними речовинами та / або апаратурою в силу певної професійної зайнятості;
- несанкціонований доступ до них;
- випадковий доступ до радіоактивних речовин та / або апаратурі;
- радіоактивне опромінення організму під час військових дій. Цей фактор в порівнянні з іншими є найбільш рідкісною причиною виникнення описуваного захворювання.
Актініческій дерматит може розвинутися у представників таких професій, як:
- рентгенологи;
- рентген-лаборанти;
- зварювальники;
- робочі плавильних цехів;
- ливарники
і деякі інші.
розвиток патології
Описується захворювання є класичним прикладом дерматиту - патології шкіри, яка має запальну природу. В її основі лежать патологічні зміни, характерні для запалення будь-якої локалізації: почервоніння, набряклість, підвищення місцевої температури і порушення функцій. В останньому випадку це порушення захисно-бар'єрної, терморегуляторного, обмінної, чутливої функції шкіри і деяких інших.
Щодо порушень структур шкірних покривів, які виникають при променевому впливі, не завжди можна визначити, яке джерело випромінювання викликав такі порушення - в основному вони залежать від інтенсивності і часу впливу променів.

У розвитку описуваного захворювання дуже чітко проявляється роль індивідуальних особливостей шкіри. Для одних пацієнтів досить одного короткочасного опромінення, щоб виникли перші явища актініческого дерматиту, у інших ця патологія виникає тільки при регулярному опроміненні.
Симптоми актініческого дерматиту
За типом розвитку виділено дві форми актініческого дерматиту:
- гостра - може виникнути при одноразовому опроміненні шкіри. Класичною формою є сонячний актинічний дерматит;
- хронічна - з'являється при впливі променів на шкірні покриви протягом певного часу. Такою формою є радіаційний дерматит.
Перші ознаки гострого актініческого дерматиту виникають не відразу - їх появі передує латентний (прихований) період. Його тривалість може залежати від того, яке джерело випромінювання впливає на шкірні покрив, і становить:
- кілька годин - при сонячному дерматиті;
- від 1 дня до 2 місяців - при радіаційному дерматиті.
Ознаки гострого актініческого дерматиту, який виник під впливом сонячних променів, бувають:
- місцеві;
- загальні.
Найбільш характерними місцевими симптомами цієї форми описуваного захворювання є:
- почервоніння шкіри;
- її набряклість;
- свербіж;
- біль;
- лущення шкірних покривів;
- утворення пухирів.
Характеристики болів:
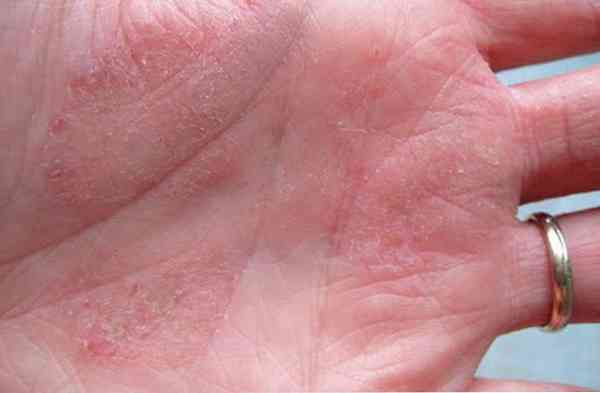 по локалізації - в області поразки;
по локалізації - в області поразки;- по поширенню - іррадіація відсутня;
- за характером - найчастіше палять;
- по вираженості - найчастіше середньої інтенсивності, рідко бувають вираженими, але завжди толерантні;
- по виникненню - в середньому з'являються через 30-60 хвилин з моменту опромінення, далі наростають.
Лущення шкіри при актініческого дерматиті досить характерне - у вигляді великого пластинчастого відшаровування її клітин.
Бульбашки виникають не в усіх випадках розвитку цієї патології. Якщо вони з'являються, то завжди виявляються наповненими серозною рідиною. Після розтину таких бульбашок на шкірі залишаються ерозії - її поверхневе пошкодження.
До загальних ознак гострого сонячного актініческого дерматиту відносяться:
- гіпертермія (підвищення температури тіла). Найчастіше вона досягає 38,0-38,5 градусів за Цельсієм;
- нудота;
- слабкість;
- розбитість;
- погіршення апетиту;
- зниження розумової і фізичної працездатності.
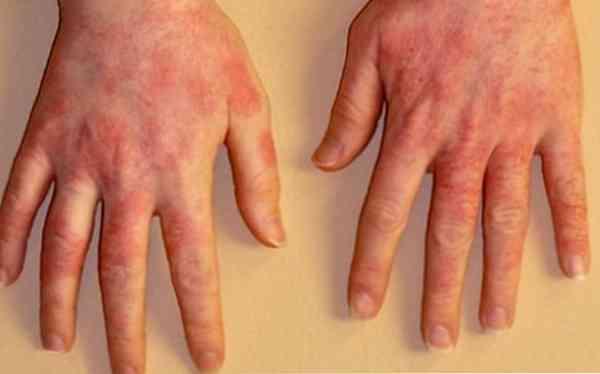
Ознаками хронічного сонячного дерматиту є наступні зміни шкіри:
- бронзовий відтінок;
- підвищена сухість;
- потовщення;
- поява червоних бляшок.
Такі зміни стосуються ділянок шкіри, які постійно перебувають відкритими.
У клініці гострого променевого дерматиту виділено 3 стадії:
- перша - почервоніння (еритематозна);
- друга - бульозна (пухирчаста);
- третя - некрозу (омертвіння).
У першій стадії описуваної патології з боку шкіри з'являються такі порушення:
- набряклість;
- почервоніння;
- хворобливість ураженої ділянки;
- при прогресуванні захворювання - точкові крововиливи. Їх поява свідчить про глибоке ураження шкірних покривів і може означати несприятливий прогноз.
Бульозна стадія променевого гострого актініческого дерматиту характеризується такими порушеннями з боку шкіри, як:
- посилення її набряклості;
- наростання болю;
- утворення великих бульбашок (аж до розміру з куряче яйце), "увінчаних" товстої покришкою;
- мокнучі ерозії - утворюються після розтину бульбашок. При їх загоєнні формуються рубці.
Після бульозної розвивається стадія некрозу - але омертвіння тканин може спостерігатися і без попереднього утворення бульбашок. У цій стадії спостерігається місцева і загальна симптоматика. Місцевими ознаками є:
- поява виразок, що не загоюються протягом декількох місяців;
- формування рубця при загоєнні виразок. Якщо спостерігається його навіть поверхове травмування, то воно може привести до розвитку повторного некрозу і формування трофічної виразки;
- сильні болі в місці змертвіння.
Загальна симптоматика, яка супроводжує місцеву, дуже виражена - стан пацієнта важкий, найбільш характерними ознаками є:
- висока температура;
- безсоння.
Якщо під впливом іонізуючого випромінювання розвивається хронічний актинічний дерматит, то він супроводжується атрофічними процесами. З боку шкіри спостерігаються такі патологічні зміни:
- витончення;
- втрата еластичності;
- підвищена сухість;
- посилена чутливість;
- поява хворобливих тріщин;
- поява ділянок гіперкератозу (підвищеного зроговіння) - вони виникають при подальшому прогресуванні патології;
- поява бородавчатих розростань.
Клінічна картина актініческого дерматиту, який виник при впливі на шкіру ультрафіолетового опромінення, генерованого штучними джерелами, схожа на картину сонячного дерматиту, але при цьому також розвиваються:
- явища інтоксикації - гіпертермія до 38,0-39,0 градусів за Цельсієм, загальна слабкість, розбитість, зниження апетиту, погіршення розумової і фізичної працездатності;
- кератит - запальне ураження рогівки, що виявляється в основному її помутнінням, виразкою, болем і почервонінням;
- кон'юнктивіт - запалення кон'юнктиви (зовнішньої оболонки ока), яке проявляється почервонінням, сверблячкою, болем і сльозотечею.
діагностика
Діагноз актініческого дерматиту ставлять на підставі скарг пацієнта, даних анамнезу (історії) хвороби, результатів додаткових методів дослідження.
Вивчаючи анамнез хвороби, слід уточнити наступні дані:
- чи був контакт пацієнта з джерелом випромінювання;
- якщо був, то як довго / регулярно;
- які порушення шкіри спостерігалися;
- чи проводилося лікування, а якщо так, то яке, чи було воно ефективним.
Результати фізикального обстеження будуть такими:
- при огляді - в залежності від причини виникнення даної хвороби і її стадії можуть виявлятися плями, міхури, ерозії або ділянки некрозу;
- при пальпації (промацуванні) - пальпаторно можуть відзначатися підвищення місцевої температури і болючість.
З інструментальних методів дослідження в діагностиці актініческого дерматиту мають значення:
- огляд шкіри через лупу;
- біопсія - паркан фрагментів змінених шкірних ділянок з подальшим вивченням під мікроскопом.
Лабораторні методи дослідження, які залучаються в діагностиці описуваної патології, це:
- загальний аналіз крові - наявність запального процесу підтверджується підвищеною кількістю лейкоцитів і ШОЕ;
- мікроскопічне дослідження - під мікроскопом вивчають биоптат, в залежності від різновиду актініческого дерматозу і його стадії в ньому виявляють велику кількість слущенних клітин шкіри, омертвілі клітини і волокна фібриногену.
Диференціальна діагностика
Диференціальну (відмінну) діагностику актініческого дерматиту найчастіше проводять з такими захворюваннями і патологічними станами, як:
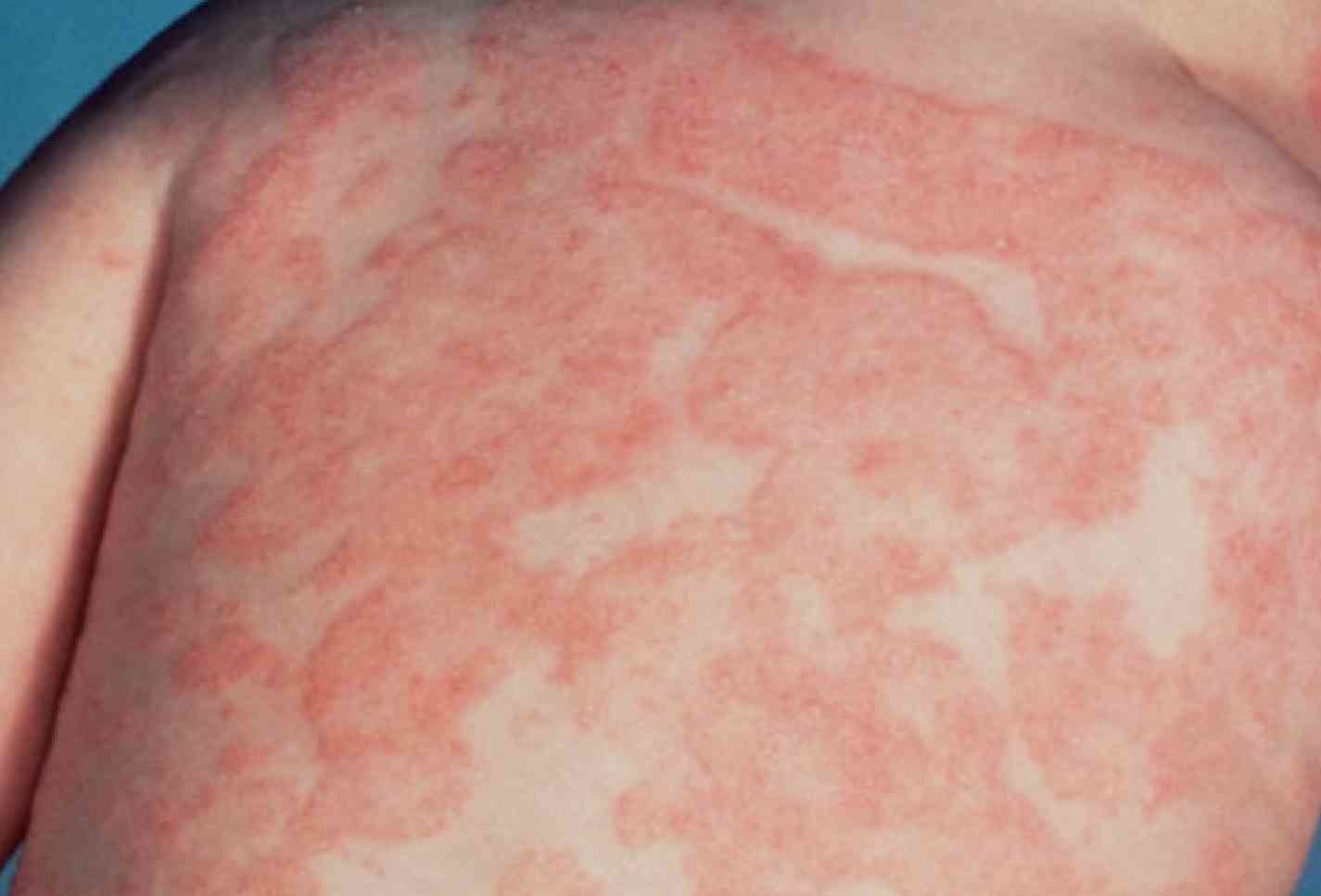 екзема - незаразні, схильне до рецидивів запальне ураження шкірних покривів, яке характеризується появою різноманітної висипу, печіння і свербіння;
екзема - незаразні, схильне до рецидивів запальне ураження шкірних покривів, яке характеризується появою різноманітної висипу, печіння і свербіння; - контактний дерматит - гостре запалення шкіри, викликане її контактом з дратівливими речовинами;
- алергічний дерматит - гострий запальний процес в шкіри, який розвивається при її контакті з алергенами;
- інфекційний дерматит - запалення шкіри, спровоковане інфекційним агентом;
- псоріаз - хронічне неінфекційне ураження шкіри з утворенням папул (червоних сухих бляшок, які підняті над шкірних покривів).
ускладнення
Ускладнення, які найчастіше спостерігаються при актініческого дерматиті, це:
- піодермія - гнійничкові ураження поверхневих шарів шкіри, яке розвивається при впровадженні інфекції в неї при розчісуванні, спровоковане сверблячкою;
- рак шкіри - злоякісна пухлина. Здатний виникнути при хронічному сонячному або хронічному радіаційному дерматиті. Його причиною можуть стати в першому випадку червоні бляшки, у другому - ділянки підвищеного зроговіння і розростання шкіри.
Лікування актініческого дерматиту
При лікуванні гострого актініческого дерматиту, що виник при впливі сонячних або штучних ультрафіолетових променів, застосовуються:
- охолоджуючі примочки;
- креми;
- засоби для лікування опіків;
- при появі бульбашок - їх проколювання в асептичних умовах.
При лікуванні радіаційного актініческого дерматиту в першій стадії місцево застосовуються:
- мазі на підставі кортикостероїдів;
- лінетол;
- лінол;
- при формуванні бульбашок - їх проколювання, евакуація рідини шляхом відсмоктування і накладання пов'язки, що давить;
- при нагноєнні бульбашок - розтин, санація (промивання антисептичними препаратами), накладання пов'язок з дезінфекційної маззю.
В останньому випадку призначається таблетований або ін'єкційний антибіотик широкого спектру дії.
Якщо виник некроз, то призначаються:
- антибактеріальні препарати;
- знеболюючі засоби;
- імуностимулятори;
- висічення ділянки некрозу.
Якщо омертвіли великі ділянки шкіри, то після їх видалення може знадобитися пластична операція.
важливоЯкщо при тяжкому перебігу актініческого дерматиту некроз утворився на руках або ногах, то у вкрай запущених випадках може знадобитися ампутація кінцівки.
профілактика
В основі профілактики актініческого дерматиту лежить уникнення опромінення шкіри. Рекомендації досить прості:
- дозоване перебування під сонячними променями і відвідування солярію (в останньому випадку - краще відмова від нього). При необхідності переміщення по вулиці в сонячну погоду - використання легкої закритої одягу, змазування відкритих ділянок сонцезахисним кремом;
- дотримання правил техніки безпеки при необхідності контакту з радіоактивними речовинами або апаратурою за родом діяльності. Якщо на підприємстві система техніки безпеки не розроблена, необхідно змінювати місця роботи;
- використання захисних пристосувань при проходженні обстеження з використанням радіоактивного обладнання;
- при променевої терапії - призначення правильно розрахованих доз, захист інших органів і тканин.
У клінічних умовах використовуються наступні принципи і методи захисту від променевого навантаження:
 зменшення тривалості дослідження. Цього можна досягти, якщо відмовитися від проведення томографії одночасно в поперечної і сагітальній проекціях, зменшити силу струму, що подається на рентгенівську трубку, зменшити кількість фаз томографії, застосувати швидку томографію;
зменшення тривалості дослідження. Цього можна досягти, якщо відмовитися від проведення томографії одночасно в поперечної і сагітальній проекціях, зменшити силу струму, що подається на рентгенівську трубку, зменшити кількість фаз томографії, застосувати швидку томографію;- проведення комп'ютерної томографії через вісмутові екрани. В цьому випадку променеве навантаження на хворого знижується, але якість знімків не стає нижче;
- збільшення відстані між діагностичною апаратурою і пацієнтом. Потужність випромінювання зменшується пропорційно квадрату відстані.
Слід врахувати, що випромінювання поширюється не прямолінійно, тому пучок променів, який був спочатку обмеженим, розходиться в сторони і може потрапити на інші частини тіла. Тому в таких випадках слід застосовувати свинцеву захист - спеціальні фартухи або накладки зі вставками зі свинцю.
прогноз
Прогноз при актініческого дерматиті різний, але в цілому в незапущених випадках сприятливий. Іноді для зникнення ознак хвороби досить припинити контакт з джерелом випромінювання.
важливоНайчастіше прогноз погіршується в некротической стадії променевого гострого актініческого дерматиту, але при своєчасній діагностиці і адекватних призначеннях її розвиток можна зупинити.
Ковтонюк Оксана Володимирівна, медичний оглядач, хірург, лікар-консультант


 рентгеноскопія - метод рентгенологічного дослідження, при якому на флюоресцентної (світиться) екрані в режимі реального часу отримують зображення органів і тканин;
рентгеноскопія - метод рентгенологічного дослідження, при якому на флюоресцентної (світиться) екрані в режимі реального часу отримують зображення органів і тканин; по локалізації - в області поразки;
по локалізації - в області поразки; екзема - незаразні, схильне до рецидивів запальне ураження шкірних покривів, яке характеризується появою різноманітної висипу, печіння і свербіння;
екзема - незаразні, схильне до рецидивів запальне ураження шкірних покривів, яке характеризується появою різноманітної висипу, печіння і свербіння;  зменшення тривалості дослідження. Цього можна досягти, якщо відмовитися від проведення томографії одночасно в поперечної і сагітальній проекціях, зменшити силу струму, що подається на рентгенівську трубку, зменшити кількість фаз томографії, застосувати швидку томографію;
зменшення тривалості дослідження. Цього можна досягти, якщо відмовитися від проведення томографії одночасно в поперечної і сагітальній проекціях, зменшити силу струму, що подається на рентгенівську трубку, зменшити кількість фаз томографії, застосувати швидку томографію;