
 У дітей гострий апендицит вважається найпоширенішим хірургічним захворюванням. З усіх випадків гострого живота в дитячому віці оперували в 75% випадків саме з приводу цієї хвороби.
У дітей гострий апендицит вважається найпоширенішим хірургічним захворюванням. З усіх випадків гострого живота в дитячому віці оперували в 75% випадків саме з приводу цієї хвороби.
Статистика свідчить, що чим старша дитина, тим більше ризик зіткнутися з гострим апендицитом. Так, у віці від 1 року до 3 років захворюваність становить 0,6 на 1000 чоловік, від 4 до 7 років - 2,6 на 1000, а від 8 до 13 років різними формами гострого апендициту хворіють 8 дітей з 1000.
Причини, їх анатомо-фізіологічні передумови
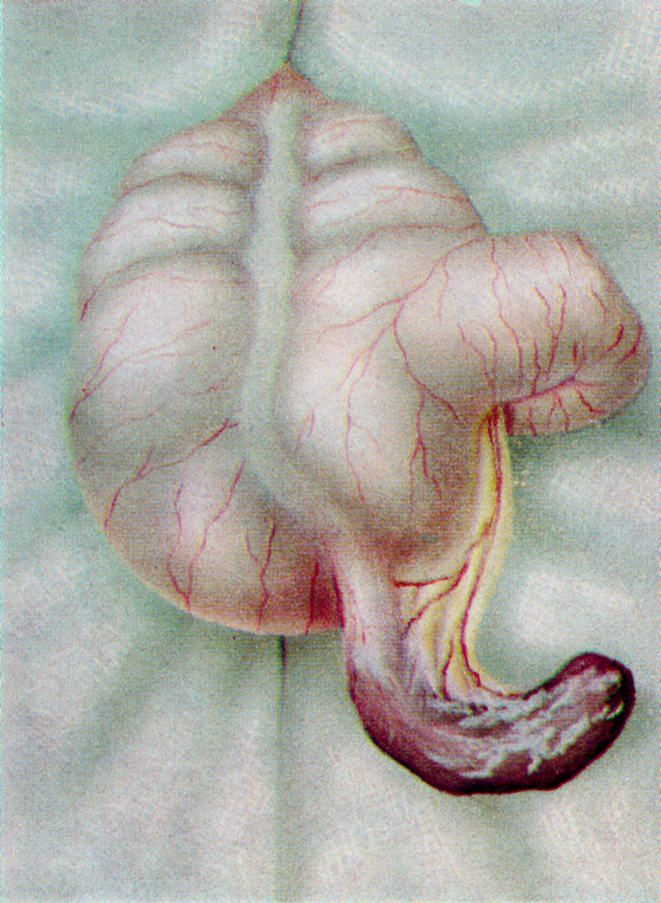
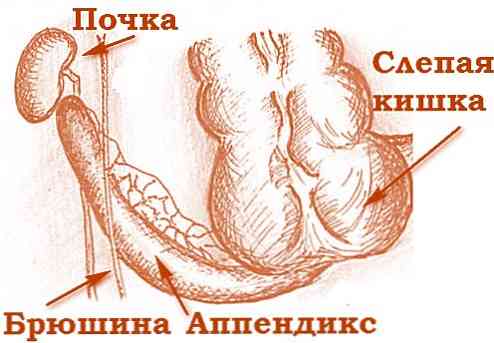
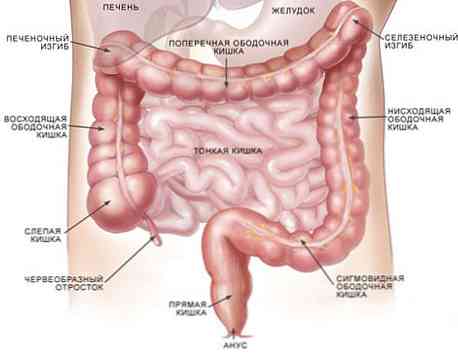
Як у дорослих, так і у дітей червоподібний відросток знаходиться в області переходу клубової кишки (кінцевого відділу тонкого кишечника) в сліпу (початковий відділ товстого кишечника). Цей фрагмент шлунково-кишкового тракту називається ілеоцекальний кутом. Від його анатомо-фізіологічних особливостей і залежить висока захворюваність на гострий апендицит у дитячому віці, а також його симптоматика. Серед усіх вікових категорій дітей найбільше виділяються нюансами захворювання гострим апендицитом маленькі пацієнти у віці від одного року до трьох років.
Основні фактори, від яких залежать особливості протікання гострого апендициту в дитячому віці, це:
 форма червоподібного відростка;
форма червоподібного відростка;- особливості аппендикулярного клапана;
- більша мобільність (рухливість) сліпої кишки, а разом з нею і аппендикулярного відростка.
Аппендікулярним клапаном називають потовщення тканин, яке знаходиться в місці відходження червоподібного відростка (апендикса) від сліпої кишки. Якщо кишковий вміст потрапило в просвіт апендикса, аппендикулярний клапан перешкодить її виходженню в зворотному напрямку, що загрожує:
- застоєм рідкого кишкового вмісту в просвіті апендикса;
- освітою калових каменів, які, в свою чергу, теж можуть спровокувати деструктивні (руйнівні) зміни в стінці червоподібного відростка.
Більш низька захворюваність гострим апендицитом у віці від одного року до трьох років життя в порівнянні з іншими віковими категоріями обумовлена тим, що в цей відрізок життя аппендикулярний клапан або слабо розвинений, або відсутній взагалі, тому кишковий вміст, потрапивши в порожнину апендикса, безперешкодно покидає її . Як наслідок, немає передумов до застійних явищ і освіти калових каменів.
Також у дітей до трьох років сліпа кишка більш рухлива, ніж в іншому віці - це пояснюється її довшою брижі (сполучнотканинною плівкою, якою кишечник кріпиться до черевної стінки). Через її незатрудненное зміщення ілеоцекальний кут разом з апендиксом має можливість безперешкодно мігрувати по більшій частині черевної порожнини дитини, що впливає на клінічні прояви патології. Варіанти розташування червоподібного відростка у таких дітей можуть бути наступними:
- спадний (апендикс звисає вільно в черевній порожнині) - в 35% випадків;
- серединне (по середній лінії живота) - в 26%;
- ретроцекальное (за сліпою кишкою) - в 20%;
- латеральное (бічне - тобто, по самому краю черевної порожнини) - в 15%;
- інші варіанти - в 4%.
У віці до трьох років апендикс має конусоподібну форму, що допомагає йому швидше звільнитися від випадково потрапив в просвіт кишкового вмісту. Починаючи з трьох років відросток немов витягується, його просвіт стає схожим на циліндр, це сприяє затримці в ньому кишкового вмісту і, як наслідок, застійних явищ, небезпечним запаленням.
Всупереч усім вищевикладеним факторів, завдяки яким діти до трьох років страждають гострим апендицитом рідше, ніж в інших вікових категоріях, ризик виникнення апендициту зростає, якщо у такої дитини:
- апендикс має тонкі стінки;
- м'язовий шар відростка розвинений слабо.
Часте розвиток гострого апендициту у дітей всіх вікових категорій залежить від таких факторів, як:
- убоге кількість лімфатичної тканини апендикса;
- освіту анастомозів (Повідомлення) між лімфатичними судинами товстого кишечника і лімфатичних судинах і вузлами внутрішніх органів. Це означає, що при будь-якому запальному процесі, що розвивається в черевній порожнині дитини, він має всі можливості швидко дійти до червоподібного відростка. Ця закономірність стосується не тільки асептичного (без присутності мікроорганізмів) процесу, а й інфекційного ураження. А так як, в свою чергу, лімфатична система внутрішніх органів має широкі анатомічні зв'язку з такою ж системою інших органів (зокрема, дихальних), це означає, що інфекційний процес в будь-якій точці дитячого організму може "відгукнутися" в аппендикулярном відростку;
- незрілість (як анатомічна, так і функціональна) нервових закінчень і сплетінь апендикса. Нею пояснюють особливо важкі випадки захворювання маленьких пацієнтів гострим апендицитом. Суть наступна: через незрілість нервові закінчення пізно сигналізують про зміни апендикса, тому симптоми можуть не відповідати ступеню тяжкості змін до аппендикулярном відростку;
- недорозвинення великого сальника. Ця структура з сполучної і жирової тканини, покриваючи внутрішні органи, не дозволяє запального процесу поширюватися від органу до органу. У дитячому віці великий сальник закоротка, він не дістає до нижніх відділів черевної порожнини - зокрема, ілеоцекального кута. Тому інфекційно-запальний процес поширюється в нижніх відділах живота набагато швидше, ніж у дорослих;
- добре розвинена сітка кровоносних судин очеревини. Рясне кровопостачання обох листків очеревини сприяє кращому всмоктуванню в кров токсичних речовин.
розвиток захворювання
Теорій розвитку гострого апендициту є багато. Медики схиляються до двох механізмів розвитку цього захворювання у дітей:
- нервово-судинного;
- застійному.
Згідно нервово-судинної теорії гострий апендицит у маленьких пацієнтів виникає внаслідок послідовного розвитку таких чинників:
- порушення діяльності з боку шлунково-кишкового тракту;
- змін з боку проходження нервових імпульсів в нервовому апараті червоподібного відростка.
Через порушення в системі травлення (зокрема, при порушеннях в харчуванні) спостерігається спазм гладкої мускулатури шлунково-кишкового тракту і його судин. Він досягає і червоподібного відростка. Так як в дитячому віці кровопостачання апендикса не так виражено, як у інших відділів шлунково-кишкового тракту, порушується його харчування. Відросток досить чутливий до дефіциту кисню і поживних речовин - це є поясненням швидко розвивається омертвіння (некрозу) апендикса. Через порушення харчування підвищується проникність слизової оболонки, а це означає поліпшені умови для проникнення в тканини органу мікрофлори, яка посилює руйнівні процеси в відростку.

Відповідно до теорії застою, в просвіт червоподібного відростка надходить кишковий вміст і затримується там. Це завдає до:
- застійному підвищення тиску в просвіті відростка;
- погіршення лімфатичного відтоку.
Ці фактори, в свою чергу, ведуть до набряку тканин апендикса і порушення венозного відтоку. В кінцевому результаті відзначається збій всіх нормальних процесів в відростку (відтік кишкового вмісту і венозної крові) призводить до тиску на артеріальні судини, що означає погіршення кровопостачання і живлення відростка. Ці умови сприяють якнайшвидшому приєднанню мікробної інфекції. В кінцевому результаті стінка апендикса не витримує таких патологічних умов, запалюється і руйнується.
Різновиди апендициту у дітей наступні:
- катаральний - зовнішня (серозна) оболонка набрякла, а слизова із'язвлена;
- флегмонозний - спостерігається гнійне запалення всіх шарів відростка. Апендикс - напружений і потовщений, покритий білими волокнами фібрину. У слизовій оболонці спостерігається не тільки виразка з гноєм, а й часткове відторгнення фрагментів тканини;
- гангренозний - часто-густо в апендиксі розвиваються деструктивні процеси. Відросток темно-сірого, "брудного" кольору, обліплений гноєм і фібрином, у багатьох місцях його стінка схильна до омертвіння.
Симптоми гострого апендициту у дітей
Якщо апендицит у дорослих образно характеризують як "хамелеон в черевній порожнині", то у апендицит у дітей він - хамелеон двічі. Це означає, що запалення апендикулярного відростка у маленьких пацієнтів може проявлятися в самих різних несподіваних формах, коли навіть досвідчені дитячі хірурги не можуть поставити правильний діагноз.
Проте, в основі клінічних проявів гострого апендициту у дітей лежать такі симптоми:
- біль в животі;
- нудота і блювота;
- підвищення температури тіла;
- розлади з боку кишечника.
Характеристики болю:
- починається або з верхніх поверхів живота, або з області пупка (в останньому випадку - частіше у віці до трьох років);
- по тривалості - постійна;
- за характером - ниючий;
- за інтенсивністю - середнього ступеня, потім посилюється;
 через кілька годин від початку захворювання може зміститися в праву клубову область (низ живота праворуч), але може і мати невизначену локалізацію, дитина не може точно вказати, в якому місці у нього болить живіт. Після зміщення біль може посилюватися при сміху, кашлі, бігу, стрибках;
через кілька годин від початку захворювання може зміститися в праву клубову область (низ живота праворуч), але може і мати невизначену локалізацію, дитина не може точно вказати, в якому місці у нього болить живіт. Після зміщення біль може посилюватися при сміху, кашлі, бігу, стрибках;- жевріє під час сну - дитина спить неспокійно, перевертається, по гримасі видно, що йому боляче навіть уві сні. Найгірше діти сплять в першу ніч з початку захворювання, далі ослаблення болів може статися через те, що деструктивний процес зруйнував нервові закінчення апендикса;
- іноді біль турбує дитину тільки при активних рухах - зміні положен-ня тіла, в процесі оді-вання, недбалому випадковому при-косновение до живота.
Характеристики блювоти:
- у дітей до трьох років - може спостерігатися 3-5 разів;
- у дітей старше трьох років - одно-або дворазова;
- має рефлекторний характер - тобто, не приносить полегшення.
Характеристики гіпертермії:
- температура тіла дитини до трьох років - фебрильна (може підвищуватися до 38 градусів за Цельсієм);
- гіпертермія у дитини від трьох років - субфебрильна (в основному дорівнює 37,3-37,4 градуса за Цельсієм);
- у дітей старше трьох років спостерігається розбіжність гіпертермії і пульсу - при підвищенні температури на 1 градус пульс прискорюється на 8-10 ударів в хвилину. Це пояснюється ще недоскональним загальним відповіддю дитячого організму на місцеві зміни в апендиксі.
Характеристики спорожнення:
- у дитини молодше трьох років в ряді випадків спостерігається пронос (до 70% випадків захворювання), хоча нерідкі випадки нормального випорожнення;
- у віці понад три роки стілець найчастіше залишається в нормі. Може бути діагностована і затримка випорожнення, хоча якщо дитині вдалося оговтатися, то помітно, що калові маси - не такі щільні, як при класичному замку.
Затримка стільця пояснюється рефлекторним ослабленням діяльності товстого кишечника (він немов оберігає себе від зайвих рухів, тому його функції слабшають).
Деякі особливості гострого апендициту у дітей до трьох років, які можуть бути підмогою в діагностиці:
 більш важкий клінічний перебіг, ніж у дітей інших вікових категорій. Переважають загальні симптоми (іноді в перші кілька годин місцева симптоматика з боку живота може не спостерігатися взагалі). Такий нюанс пояснюється тим, що нервова система у дитини ще не розрізняє типи і локалізацію болів;
більш важкий клінічний перебіг, ніж у дітей інших вікових категорій. Переважають загальні симптоми (іноді в перші кілька годин місцева симптоматика з боку живота може не спостерігатися взагалі). Такий нюанс пояснюється тим, що нервова система у дитини ще не розрізняє типи і локалізацію болів;- червоподібний відросток руйнується швидше, ніж у дітей старше трьох років, як наслідок - запалення швидше генерализуется (поширюється) по всій черевної порожнини;
- дуже часто в процес втягуються інші органи черевної порожнини, тому на тлі симптоматики з їх боку може виникнути плутанина в діагностиці;
- дуже яскраво виражені зміни з боку поведінки дитини - він неспокійний, плаче, погано спить, відмовляється від їжі, хоча при цьому на болі в животі може і не скаржитися.
діагностика
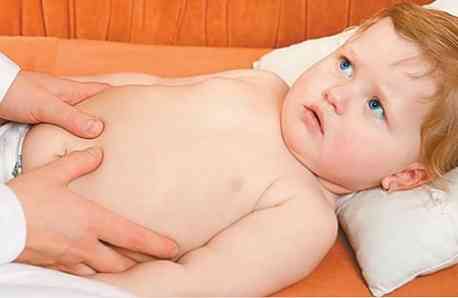
Тільки за скаргами дитини діагноз гострого апендициту вдається поставити не завжди. В діагностиці захворювання допомагають дані фізикального обстеження - огляду, промацування (пальпації), перкусії (простукування) і аускультації (вислуховування фонендоскопом) живота.
Дані огляду наступні:
- дитина апатичний - навіть якщо плаче від болю, то мляво;
- маленький пацієнт лежить на правому боці, зігнувшись в дугу, підібгавши ноги і охопивши живіт руками;
- у дітей до трьох років язик сухий, обкладений, після - вологий, обкладений;
- живіт в переважній більшості випадків не роздутий, бере участь в акті дихання.
Дані пальпації живота:
- посилення болю в правої клубової області (навіть якщо до пальпації дитина скаржилася на болі в районі пупка);
- напруга м'язових масивів передньої стінки живота;
- характерним є наступний ознака: при пальпації лікарем в правої клубової області дитина підтягує праву ніжку, а руку лікаря відштовхує правої ручкою;
- позитивні симптоми подразнення очеревини - зокрема, симптом Щоткіна-Блюмберга (посилення болю при відібранні притиснутою до живота руки пальпують).
 Дані аускультації при розвитку малоінформативні - кишкові шуми не змінені. При значній деструкції (руйнування) червоподібного відростка може спостерігатися ослаблення перистальтики, а при перитоніті - тільки окремі кишкові шуми.
Дані аускультації при розвитку малоінформативні - кишкові шуми не змінені. При значній деструкції (руйнування) червоподібного відростка може спостерігатися ослаблення перистальтики, а при перитоніті - тільки окремі кишкові шуми.
Рекомендується провести пальцеве обстеження прямої кишки дитини - при цьому буде спостерігатися виражена хворобливість в районі прямої кишки праворуч, особливо при тазовому розташуванні червоподібного відростка. Також пальцеве ректальне обстеження допоможе лікарю зорієнтуватися з діагнозом у дівчаток, якщо є підозри на захворювання органів малого таза.
Скарги і дані фізикального методу обстеження дозволяють поставити правильний діагноз. Інструментальні та лабораторні методи дослідження залучаються під час діагностики гострого апендициту у дітей не так часто, як при інших захворювання.
З інструментальних методів застосовують:
 ультразвукове дослідження органів черевної порожнини (а у дівчаток також - органів малого тазу) - буде визначатися трубчасте утворення з розмазали контурами і неоднорідною структурою, діаметр його - понад 6 мм, а товщина стінки - більше 2 мм. Це і є змінений червоподібний відросток. Також УЗД-ознаками гострого апендициту у дітей можуть бути вільна рідина в районі апендикса (в невеликих кількостях), рідина в тазі, потовщення стінки сліпої кишки (особливо в місці переходу в червоподібний відросток), млявість або навіть відсутність кишкової перистальтики.
ультразвукове дослідження органів черевної порожнини (а у дівчаток також - органів малого тазу) - буде визначатися трубчасте утворення з розмазали контурами і неоднорідною структурою, діаметр його - понад 6 мм, а товщина стінки - більше 2 мм. Це і є змінений червоподібний відросток. Також УЗД-ознаками гострого апендициту у дітей можуть бути вільна рідина в районі апендикса (в невеликих кількостях), рідина в тазі, потовщення стінки сліпої кишки (особливо в місці переходу в червоподібний відросток), млявість або навіть відсутність кишкової перистальтики.
З лабораторних методів діагностики інформативним є:
- загальний аналіз крові - буде виявлено збільшення кількості лейкоцитів і ШОЕ (швидкості осідання еритроцитів).
- Також практикується гістологічне дослідження видаленого відростка, яке продемонструє наявність гнійної і некротичної тканини, але воно відноситься до постоперационной уточнюючої діагностики.
Диференціальна діагностика
Так як сліпа кишка разом з аппендікулярним відростком у дітей можуть займати нестандартне положення (особливо у віці до трьох років), то і симптоматика може нагадувати ознаки інших захворювань - в першу чергу це:
- дискінезія жовчовивідних шляхів;
- кишкові кольки;
- гострий гастрит і дуоденіт (у дітей шкільного віку);
- мезаденит (запалення кишкових лімфовузлів);
- глистяні інвазії.
Останнє захворювання здатне дуже точно симулювати гострий апендицит (розвиваються гострі болі в животі, як при запаленні апендикса), що значно ускладнює діагностику.
Лікування гострого апендициту у дітей
При симптомах гострого апендициту дитини слід госпіталізувати в стаціонар. Навіть якщо симптоматика сумнівна і викликає питання - госпіталізація все одно необхідна для динамічного спостереження з боку лікарів. Якщо ознаки не прогресують, то спостереження здійснюється протягом 12 годин з повторними оглядами кожні 2-3 години.
При підтвердженні діагнозу негайно приступають до лікування:
- консервативному;
- оперативному.
Основне лікування гострого апендициту у дітей - хірургічне. Консервативні методи виступають допоміжними і ніяк не можуть замінити хірургічну тактику.
Оперативне лікування запалення апендикса це його хірургічне видалення з наступним дренуванням черевної порожнини. Якщо під час операції виявили несуттєві катаральні зміни в апендиксі, то показано додаткове інтраопераційне обстеження черевної порожнини на предмет інших патологій:
 ретельна ревізія брижі тон-кою кишки на наявність мезаденита;
ретельна ревізія брижі тон-кою кишки на наявність мезаденита;- огляд клубової кишки, щоб упевнитися, що клініка була спровокована запаленням дивертикула Меккеля - вроджену аномалію клубової кишки у вигляді відростка;
- ревізія органів малого тазу у дівчаток.
Так як апендектомія це екстрена операція, яку часто проводять через кілька годин після надходження дитини в стаціонар, консервативні методи традиційно відносяться до післяопераційного лікування. це:
- постільний режим, але з переходом на раннє піднімання з ліжка і руховий режим;
- перев'язки;
- знеболюючі препарати;
- голод з поступовим переходом на годування (як тільки відійдуть гази);
- антибіотикотерапія.
Антибактеріальні препарати можуть почати призначати ще в період підготовки до операції, щоб попередити розвиток післяопераційних інфекційних ускладнень у дитини.
Особливості їх призначення в залежності від різновиду гострого апендициту:
- при катаральному - не показані;
- при флегмонозном - протягом 24-48 годин;
- при гангренозний - протягом 3-5 діб (в залежності від стану і тривалості гіпертермії).
Прооперованого школяра слід звільнити на деякий час від уроків фізкультури і суспільної праці, пов'язаного з фізичними навантаженнями.
профілактика
Навіть при дотриманні профілактичних заходів ризик виникнення гострого апендициту у дитини залишається (втім, як у дорослого). Проте, такі пункти профілактики допоможуть зменшити ризик розвитку цього хірургічного захворювання:
- забезпечення дитини збалансованою їжею з обмеженням жирної їжі;
- вироблення правильних харчових звичок (правильний режим харчування, неспішне поглинання їжі і її ретельне пережовування);
- діагностика і лікування хронічних захворювань.
прогноз
При своєчасних діагностиці та оперативному лікуванні прогноз для здоров'я і життя дитини сприятливий. Він погіршується при зволіканні (наприклад, занадто тривалої вичікувальну тактику, якої дотримуються молоді малодосвідчені хірурги, недооцінюючи вже наявної клінічної картини). Також прогноз різко погіршується при спробі лікування дитини батьками в домашніх умовах. Цього робити не можна. особливо виражені негативні наслідки може спровокувати прикладання теплої або гарячої грілки до місця хворобливості в животі.
Ковтонюк Оксана Володимирівна, медичний оглядач, хірург, лікар-консультант


 форма червоподібного відростка;
форма червоподібного відростка;

 через кілька годин від початку захворювання може зміститися в праву клубову область (низ живота праворуч), але може і мати невизначену локалізацію, дитина не може точно вказати, в якому місці у нього болить живіт. Після зміщення біль може посилюватися при сміху, кашлі, бігу, стрибках;
через кілька годин від початку захворювання може зміститися в праву клубову область (низ живота праворуч), але може і мати невизначену локалізацію, дитина не може точно вказати, в якому місці у нього болить живіт. Після зміщення біль може посилюватися при сміху, кашлі, бігу, стрибках; більш важкий клінічний перебіг, ніж у дітей інших вікових категорій. Переважають загальні симптоми (іноді в перші кілька годин місцева симптоматика з боку живота може не спостерігатися взагалі). Такий нюанс пояснюється тим, що нервова система у дитини ще не розрізняє типи і локалізацію болів;
більш важкий клінічний перебіг, ніж у дітей інших вікових категорій. Переважають загальні симптоми (іноді в перші кілька годин місцева симптоматика з боку живота може не спостерігатися взагалі). Такий нюанс пояснюється тим, що нервова система у дитини ще не розрізняє типи і локалізацію болів; ультразвукове дослідження органів черевної порожнини (а у дівчаток також - органів малого тазу) - буде визначатися трубчасте утворення з розмазали контурами і неоднорідною структурою, діаметр його - понад 6 мм, а товщина стінки - більше 2 мм. Це і є змінений червоподібний відросток. Також УЗД-ознаками гострого апендициту у дітей можуть бути вільна рідина в районі апендикса (в невеликих кількостях), рідина в тазі, потовщення стінки сліпої кишки (особливо в місці переходу в червоподібний відросток), млявість або навіть відсутність кишкової перистальтики.
ультразвукове дослідження органів черевної порожнини (а у дівчаток також - органів малого тазу) - буде визначатися трубчасте утворення з розмазали контурами і неоднорідною структурою, діаметр його - понад 6 мм, а товщина стінки - більше 2 мм. Це і є змінений червоподібний відросток. Також УЗД-ознаками гострого апендициту у дітей можуть бути вільна рідина в районі апендикса (в невеликих кількостях), рідина в тазі, потовщення стінки сліпої кишки (особливо в місці переходу в червоподібний відросток), млявість або навіть відсутність кишкової перистальтики. ретельна ревізія брижі тон-кою кишки на наявність мезаденита;
ретельна ревізія брижі тон-кою кишки на наявність мезаденита;