 Дихальна недостатність - стан, при якому газовий склад крові страждає через порушення процесів дихання, що підтримують його в нормі.
Дихальна недостатність - стан, при якому газовий склад крові страждає через порушення процесів дихання, що підтримують його в нормі.
На 10 тисяч населення близько 8-10 чоловік страждають різними формами дихальної недостатності. У 60-75% хворих з гострими або хронічними захворюваннями органів дихання вона відзначалася хоча б раз в житті.
Причини і класифікація дихальної недостатності
Це патологічний стан може супроводжувати більшість захворювань органів дихання. Але найчастіше воно виникає при таких хворобах, як:
- запалення легенів;
- кардіогенний набряк легенів (спровокований серцевими захворюваннями);
- респіраторний дистрес-синдром дорослих (РДСД) - гостре пошкодження легенів, при якому спостерігається набухання і набряк їх тканин.
Дихальна недостатність буває:
- вентиляційна - при порушенні провітрювання легенів; в цьому випадку в основному страждають дихальні шляхи;
- паренхиматозная - через ураження тканин самих легких.
Вентиляційний тип патології найчастіше зустрічається при:
- порушення з боку мозкового дихального центру;

- втомі, ослабленні або ураженні м'язів, причетних до акту дихання;
- механічному пошкодженні кістково-м'язового кістяка грудної клітини - в основному через вроджених чи набутих вад (найчастіше це кіфосколіози), при травмах, після операцій;
- хронічних обструктивних захворюваннях дихальної системи;
- ожирінні.
Паренхіматозна дихальна недостатність виникає при дуже багатьох захворюваннях легенів - це:
- пневмонії;
- туберкульоз;
- муковісцидоз;
- гангрена
і так далі.
механізми розвитку
Дихальна недостатність характеризується:
- надлишком вуглекислого газу в крові (вентиляційний тип);
- нестачею кисню (паренхіматозний тип).
За швидкістю виникнення і розвитку дихальна недостатність буває:
- гостра;
- хронічна.
Гостра дихальна недостатність характеризується такими ознаками:
- виникає раптово - протягом декількох днів або годин, іноді навіть хвилин;
- швидко прогресує;
- супроводжується порушеннями з боку кровотоку;
- може загрожувати життю пацієнта, через що потрібно інтенсивна терапія.
Характеристики хронічної дихальної недостатності:
- починається з непомітних або які не викликають особливого суб'єктивного дискомфорту проявів;
- може розвиватися місяцями і роками;
- здатна розвиватися в разі, якщо хворий не повністю відновився після гострої дихальної недостатності.
важливо! Навіть якщо пацієнт страждає хронічною дихальною недостатністю, на її тлі може виникнути її гостра форма - це означає, що організм не впорався з хронічною дихальною недостатністю, вона не компенсується.
Виділяють легку, середню і важку ступеня дихальної недостатності, які розмежовують по тиску кисню і насиченості їм крові: при легкому ступені тиск кисню становить 60-79 мм рт. ст., насичення - 90-94%, при середній - 40-59 мм рт. ст. і 75-89%, при тяжкій - менше 40 мм рт. ст. і менше 75%.
У нормі тиск кисню становить понад 80 мм рт. ст., насичення - більше 95%.
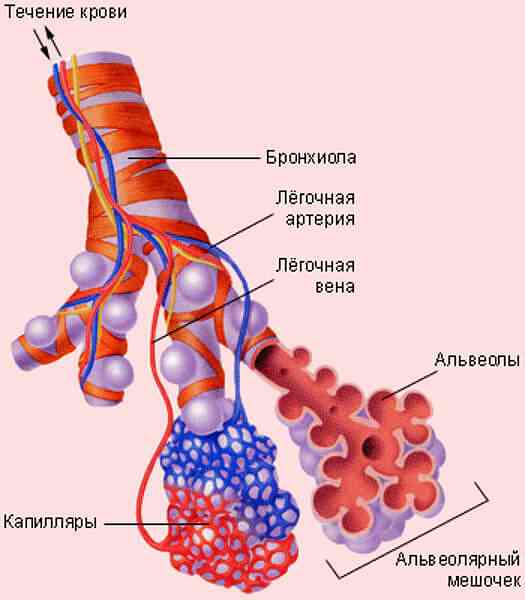
Зовнішнє дихання (тобто, надходження кисню через дихальні шляхи в легені) підтримується багатьма ланками одного налагодженого механізму - це:
- центральна нервова система і центр дихання;
- нейром'язова система (зокрема, структури грудної клітини);
- дихальні шляхи;
- альвеоли легенів.

Поломка будь-якої ланки призведе до дихальної недостатності.
Ураження ЦНС і центру дихання, які найчастіше призводять до недостатності дихання:
- передозування наркотичних засобів (в тому числі медикаментозних);
- знижена функція щитовидної залози;
- погіршення мозкового кровообігу.
Патологічні стани з боку нейром'язової системи, що провокують дихальну недостатність:
- синдром Гієна-Барре (стан, при якому імунна система реагує на власні нервові клітини як на чужорідні структури);
- ботулізм;
- міастенія (м'язова слабкість, яка, в свою чергу, може розвинутися з огляду на безліч причин);
- хвороба Дюшена (характеризується дистрофією м'язів);
- вроджені слабкість і швидка стомлюваність дихальних м'язів.
Порушення з боку грудної клітки, через які може розвинутися дихальна недостатність:
- кифосколиоз (викривлення хребта в двох проекціях);
- ожиріння;
- стан після торакопластіческіх операцій;
- пневмоторакс (повітря в плевральній порожнині);
- гідроторакс (рідина в плевральній порожнині).
Патологічні стани і захворювання дихальних шляхів, унаслідок яких виникає дихальна недостатність:
- ларингоспазм (звуження просвіту гортані через скорочення її м'язів);
- набряк гортані;
- обструкція (закупорка) чужорідним тілом на будь-якому рівні дихальних шляхів;
- бронхіальна астма;
- хронічні обструктивні хвороби дихальної системи (зокрема, обструктивний бронхіт з астматичним компонентом);
- муковісцидоз (ураження всіх залоз зовнішньої секреції - в тому числі дихальних шляхів);
- облітеруючий бронхіоліт (запалення дрібних бронхів з їх подальшим заростанням).
Поразки альвеол, що ведуть до дихальної недостатності:
- різні види пневмоній;
- респіраторний дистрес-синдром дорослих;
- спадання легень (ателектаз), яке може бути викликане безліччю причин;
- набряк легенів різноманітного походження;
- альвеоліт (запалення альвеол);
- фіброз легенів (масивне проростання легеневої паренхіми сполучною тканиною);
- саркоїдоз (масова освіта в органах своєрідних вузликів - в тому числі і в легенях).
Описані причини призводять до гіпоксемії - зниження рівня кисню в тканинах. Безпосередні механізми її виникнення:
- в порції повітря, яку вдихає людина, знижується так зване парціальний тиск кисню;
- легке погано провітрюється;
- гази погано проходять між стінками легеневих альвеол і стінками судин;
- венозна кров скидається в артерії (цей процес носить назву шунтування ");
- тиск кисню в змішаній венозній крові зменшується.
Парціальний тиск кисню в порції повітря, яку вдихає людина, може знижуватися при наступних умовах:
 в безпосередній близькості біля джерел горіння (воно споживає кисень);
в безпосередній близькості біля джерел горіння (воно споживає кисень);- в разі вдихання отруйних газів;
- на великій висоті (зокрема, в умовах високогір'я) в результаті розрідження повітря і зниження атмосферного тиску.
Через те, що легке провітрюється погано, в його альвеолах збільшується тиск вуглекислого газу, а це призводить до зниження тиску кисню в тих же альвеолах.
Погіршення проходження газів в стінках альвеол і судин найчастіше виникає при таких хворобах і станах, як:
 альвеоліти;
альвеоліти;- розростання сполучної тканини в легенях;
- саркоїдоз;
- азбестоз (професійне захворювання через роботу на асбестно виробництві, в результаті чого азбест накопичується в легенях);
- карціноматоз (метастази в легені через злоякісної пухлини будь-якої локалізації);
- вікові зміни легких;
- зміна положення тіла, через що може змінитися обсяг легких.
При шунтуванні венозна кров не проходить через судинне русло легень, а якщо проходить, то тільки в тих ділянках легких, де газообмін не спостерігається. З цієї причини венозна кров не позбавляється від вуглекислого газу, він продовжує циркулювати в судинної системи, тим самим не дозволяючи крові насичуватися киснем. Брак кисню, яка виникає при такому шунтуванні, дуже складно коригувати киснева.
Дихальна недостатність через скидання крові виникає при таких станах, як:
- тромбоемболія легеневої артерії;
- шокові стани різного походження;
- виконання фізичної роботи хворими, що страждають хронічними хворобами органів дихання.
Збільшення вмісту вуглекислого газу розвивається внаслідок:
- погіршення провітрювання легенів;
- збільшення обсягу так званого мертвого простору (сегментів легені, які не беруть участі в газообміні);
- збільшення вмісту вуглекислого газу в зовнішньому середовищі.
Процес провітрювання легкого залежить від безлічі факторів, які підтримують його - починаючи від нервового забезпечення і закінчуючи дихальними м'язами.
Якщо збільшується обсяг тих ділянок легкого, які не беруть участі в газообміні, запускаються компенсаторні механізми, завдяки яким вентиляція легкого утримується на потрібному рівні. Як тільки ці механізми виснажуються - настає погіршення провітрювання.
Збільшення кількості вуглекислого газу може спостерігатися як через його надмірного надходження із зовнішнього середовища, так і в результаті його посиленого вироблення тканинами. Найчастіше це відбувається при таких станах, як:
- підвищення температури тіла; збільшення її на 1 градус призводить до посилення вироблення вуглекислого газу на 10-14%;
- м'язова активність - не тільки фізіологічна (заняття спортом, фізична праця), але і та, що в нормі не спостерігається (судоми, конвульсії);
- посилення парентерального харчування - надходження поживних речовин у вигляді вводяться розчинів.
Особливо парентеральне харчування позначається на посиленні вироблення вуглекислого газу, якщо в ньому підвищений вміст вуглеводів. Цей механізм не такий значущий для підвищеного вироблення вуглекислого газу - але при інших збоях посилює їх.
симптоми
Клінічна симптоматика відображає як нестачу кисню, так і надлишок вуглекислого газу. Найчастіші їх прояви - це:
- задишка;
- відчуття задухи;
- посиніння шкірних покривів і видимих слизових оболонок;
- зміни з боку ЦНС;
- слабкість, а потім стомлення мускулатури, яка бере участь в акті дихання.
При задишці пацієнт робить зусилля, щоб зробити вдих, чого в нормальному стані не потрібно. Ступінь задишки не є показником рівня браку кисню або надлишку вуглекислого газу - по ній важко зробити висновок, наскільки виражена дихальна недостатність.
Про рівень гіпоксемії і гіперкапнії (надлишку вуглекислого газу) більш яскраво сигналізують інші клінічні ознаки - зміна кольору шкіри, порушення гемодинаміки і прояви з боку центральної нервової системи.
Ознаки гіпоксемії:
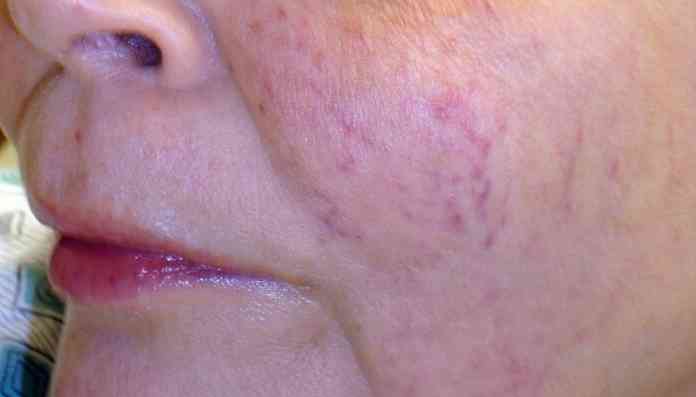 ціаноз - завжди з'являється при ній. Синюшного відтінку шкіри з'являється стандартно при парціальному тиску кисню нижче 60 мм рт. ст. і насиченні крові киснем менше 90%;
ціаноз - завжди з'являється при ній. Синюшного відтінку шкіри з'являється стандартно при парціальному тиску кисню нижче 60 мм рт. ст. і насиченні крові киснем менше 90%;- почастішання серцебиття і пульсу, а також підвищення артеріального тиску;
- порушення з боку центральної нервової системи: якщо тиск кисню знизилося до 55 мм рт. ст., то у пацієнта починаються порушення пам'яті, якщо до 30 мм рт. ст. - непритомніє;
- якщо дихальна недостатність спостерігається у хворого давно, то виявляється розростанням клітин кісткового мозку. Такий процес спрямований на те, щоб компенсувати кисневе голодування (кістковий мозок бере участь в кровотворенні, а значить, забезпечує нормальний перенесення кисню елементами крові).
Симптоми, які вказують на збільшення кількості вуглекислого газу - це результат:
- підвищеної активності симпатичного відділу вегетативної нервової системи (тієї її частини, яка посилює активність внутрішніх органів);
- безпосередньої дії вуглекислого газу на тканини.
Найбільш типові клінічні симптоми, які свідчать про надлишок вуглекислого газу, це:
- порушення з боку гемодинаміки (руху крові по судинах);
- зміни з боку центральної нервової системи.
При надлишку вуглекислого газу гемодинаміка змінюється наступним чином:
- частішають серцебиття і пульс;
- розвивається розширення судин по всьому організму;
- підвищується серцевий викид крові.
Центральна нервова система реагує на зростання рівня вуглекислого газу в такий спосіб:
- з'являється тремор (тремтіння тулуба і кінцівок);
- хворі мучаться від безсоння, якщо їм вдається заснути - часто прокидаються серед ночі, а вдень не можуть подолати сонливість;
- виникають головні болі (в основному вранці);
- відзначаються напади нудоти, які пов'язані з прийомом їжі або зміни положення тіла в просторі.
Якщо тиск вуглекислого газу наростає стрімко, то хворий навіть може впасти в кому.
Завдяки клінічними проявами можна виявити стомлення і слабкість дихальних м'язів:
- спочатку дихання частішає (стомлення фіксую в тому випадку, якщо частота дихання становить 25 актів вдиху-видиху в хвилину);
- далі при наростанні тиску вуглекислого газу дихання стає рідше. Якщо частота дихання становить менше 12 за 1 хвилину, це повинно викликати тривогу медиків: така ЧД може свідчити про швидку можливу зупинку дихання.
У нормі частота дихання становить в спокої 16-20 актів на хвилину.
Організм намагається забезпечити нормальне диханням тим, що підключає додаткові м'язи, які в нормі не беруть участі в акті дихання. Це проявляється скороченням м'язів, які призводять до роздування крил носа, напругою м'язів шиї, скорочення черевних м'язів.
Якщо стомлення і ослаблення дихальних м'язів досягло вкрай ступеня, то починає проявляється парадоксальне дихання: під час вдиху грудна клітка буде звужуватися і опускатися вниз, видиху - розширюватися і підніматися вгору (в нормі все відбувається навпаки).
діагностика
Зазначені симптоми дозволяють зафіксувати факт дихальної недостатності і оцінити ступінь її розвитку. Але для її більш точної оцінки необхідно досліджувати газовий склад крові і кислотно-лужний баланс. Найбільше значення має вивчення таких показників, як:
- парціальний тиск кисню;
- парціальний тиск вуглекислого газу;
- pH крові (визначення кисло-лужного балансу);
- рівень бікарбонатів (солей вугільної кислоти) в артеріальній крові.
При вентиляційної дихальної недостатності спостерігається зміщення pH крові в кислу сторону, при ураженні легеневої тканини - в лужну.
Визначення рівня бікарбонатів дозволяє судити про занедбаності процесу: якщо їх кількість становить понад 26 ммоль на літр, то це вказує на тривале підвищення рівня вуглекислого газу в крові.
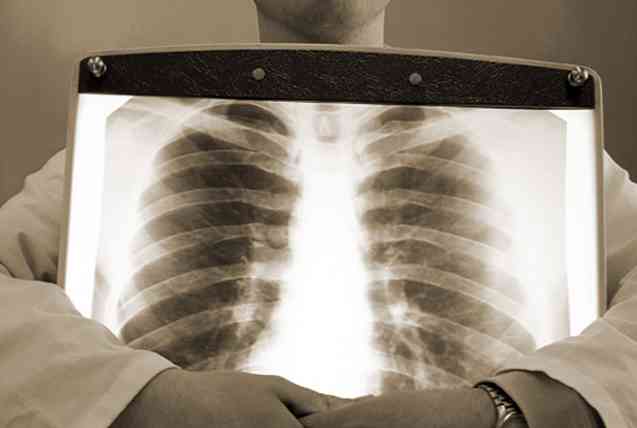
Для оцінки порушень газового обміну проводять рентгенографію легенів. У ряді випадків рентген-ознаки можуть бути не зафіксовані, хоча клініка говорить про дихальну недостатність. Таке трапляється при:
- скиданні венозної крові (шунт);
- хронічних обструктивних хворобах;
- бронхіальній астмі;
- пневмоторакс;
- ожирінні.
З іншого боку 2-сторонні масивні рентгенологічні зміни при помірній клініці можуть спостерігатися при:
- масивної пневмонії;
- набряку легкого;
- попаданні рідини в легені;
- легеневій кровотечі.
Також для дослідження дихання, щоб зрозуміти, яке саме його ланка страждає, проводять спірометрії - дослідження зовнішнього дихання. Для цього хворого просять зробити вдихи-видихи з заданими параметрами (наприклад, з різною інтенсивністю). Такі методи допомагають проаналізувати:
- наскільки прохідні дихальні шляхи;
- в якому стані знаходиться тканину легкого, його судини і дихальні м'язи;
- яка тяжкість дихальної недостатності.
Під час проведення таких методів дослідження в першу чергу визначають:
- життєву ємність легенів - обсяг повітря, який можуть помістити легкі при максимальному вдиху;
- форсовану життєву ємність легенів - кількість повітря, яке хворий може видихнути при максимальній швидкості видиху;
- обсяг повітря, який пацієнт видихає в першу секунду видиху
та інші параметри.
Лікування та невідкладна допомога при дихальної недостатності
В основі лікування дихальної недостатності лежать:
- усунення причин, які спровокували її;
- забезпечення прохідності дихальних шляхів;
- заповнення відсутніх кисню в організмі.
Методів усунення причин дихальної недостатності дуже багато, вони залежать від причини її виникнення:
- якщо спостерігається інфекція дихальних шляхів - призначають антибіотики;

- при дихальної недостатності через пневмотораксу здійснюють дренування плевральної порожнини;
- при закупорці дихальних шляхів стороннім тілом його витягають
і так далі.
Хронічна дихальна недостатність підступна тим, що на її перебіг вплинути консервативними методами неможливо. Останнім часом такі спроби робляться - завдяки трансплантації легенів. Але на даний момент цей метод до поширених не відноситься - переважна кількість хворих лікується за допомогою усталених консервативних методів, які можуть полегшити послабити прояви дихальної недостатності, але не усунути її.
Прохідність дихальних шляхів забезпечують методами, які розріджують мокротиння і допомагають хворому откашлять її. В першу чергу це:
- прийом бронхолитических і муколітичних засобів;
- постуральний дренаж (хворий займає певне положення і починає відкашлювати мокротиння);
- вибромассаж грудної клітини.
Навіть не дуже тривала гіпоксемія може привести до летального результату, тому заповнення відсутніх кисню в організмі надзвичайно важливо. З цією метою використовують:
- кислородотерапию;
- прийом медикаментів, що поліпшують дихання;
- зміна положення тіла;
- поліпшення серцевого викиду.
Кисень при оксигенотерапії доставляють в організм різними способами - в першу чергу через:
- так звану носову канюлю (трубку зі спеціальним наконечником);
- просту лицьову маску;
- спеціально розроблену маску Вентурі;
- маску з витратним мішком.
Фармпрепарати, покликані поліпшити дихання, підбирають в залежності від того, яка ланка дихання уражено.
Незважаючи на гадану невитіюватість, метод зміни положення тіла (з живота на бік) може значно покращувати надходження кисню в кров, а потім в тканини. При цьому:
- під впливом сили тяжіння відбувається перерозподіл струму крові і зменшення скидання венозної крові (шунтування). Пацієнт може лежати на животі до 20 годин на добу;
- за рахунок того, що зменшується податливість здорового легкого, посилюється вентиляція в ураженій легені.
Поліпшення серцевого викиду здійснюють за допомогою препаратів, які заповнюють об'єм циркулюючої крові.
У важких випадках, коли інші методи не допомагають, вдаються до апаратної штучної вентиляції легенів. Вона показана при:
- порушеннях свідомості, що свідчить про значну дихальної недостатності;
- втомі м'язів, задіяних в акті дихання;
- нестабільній гемодинаміці;
- повної зупинки дихання.
Ефективною вважається інгаляція гелієво-кисневої суміші.
профілактика
Заходи, що попереджають розвиток дихальної недостатності - це цілий комплекс заходів, які на сьогоднішній день можна виділити в окремий невеликий розділ пульмонології. Профілактика дихальної недостатності зводиться до:
- попередження хвороб, що викликають її;
- лікуванню вже наступили хвороб, які можуть бути ускладнені дихальною недостатністю.
Дуже важливо не допустити розвитку хронічної дихальної недостатності, яку важко коригувати.
прогноз
Навіть нетривалі гіпоксемія може привести до летального результату. Оперативні діагностичні та лікувальні заходи при гострій дихальній недостатності допомагають ліквідувати її без наслідків для організму. Дії при хронічній дихальній недостатності допомагають послабити її прояви, але не виліковують її.
Ковтонюк Оксана Володимирівна, медичний оглядач, хірург, лікар-консультант



 в безпосередній близькості біля джерел горіння (воно споживає кисень);
в безпосередній близькості біля джерел горіння (воно споживає кисень); альвеоліти;
альвеоліти; ціаноз - завжди з'являється при ній. Синюшного відтінку шкіри з'являється стандартно при парціальному тиску кисню нижче 60 мм рт. ст. і насиченні крові киснем менше 90%;
ціаноз - завжди з'являється при ній. Синюшного відтінку шкіри з'являється стандартно при парціальному тиску кисню нижче 60 мм рт. ст. і насиченні крові киснем менше 90%;