
 Глибокої піодермією називається група гнійних інфекційних патологій, які вражають глибокі шари шкіри. Найчастіше їх викликають стафілококи і стрептококи.
Глибокої піодермією називається група гнійних інфекційних патологій, які вражають глибокі шари шкіри. Найчастіше їх викликають стафілококи і стрептококи.
Клінічна картина в обов'язковому порядку проявляється набряком шкіри, хворобливістю, почервонінням, а також утворенням гною. Але також можуть розвиватися і інші симптоми, які залежать від інтенсивності запалення і типу збудника.
Діагноз глибокої піодермії ставлять на підставі огляду шкірних покривів, а підтверджують за допомогою додаткових методів дослідження (найбільш важливою є ідентифікація збудника).
Лікування хірургічне (створення умов для відтоку гною) і консервативне (застосування антибіотиків, перев'язки).
Загальні дані
При глибокої піодермії вражені дерма, підшкірна жирова клітковина, а також придатки шкіри - волосяні фолікули, потові і сальні залози, які розташовані в глибоких шарах шкіри.
Зверніть увагуГлибока піодермія є одним з найбільш часто зустрічаються порушень з боку шкіри - вона складає від 30 до 40% всіх дерматологічних хвороб. Однаково часто розвивається у дорослих і дітей, чоловіків і жінок.
Практично у кожної людини хоча б кілька разів у житті виникали різні різновиди глибокої піодермії. Причинами такої високої захворюваності є:
- широка поширеність збудників (стафілококів і стрептококів);
- їх висока вірулентність (здатність викликати інфекційне захворювання);
- дуже велика різноманітність штамів.
Як правило, дана патологія життю не загрожує, а іноді ліквідується самостійно завдяки гарній роботі імунної системи. Але описані випадки, коли гнійна пиодермия ставала причиною:
- розвитку інтоксикації;
- формування метастатичних гнійних вогнищ;
- появи сепсису - генералізованого поширення інфекційного агента з потоком крові або лімфи по всьому організму з формуванням вторинних гнійних вогнищ;
- летального результату через розвиток важких ускладнень.
причини
Безпосередньою причиною розвитку глибокої піодермії є гноеродная мікрофлора. Але виявлено, що і негноеродние збудники здатні привести до розвитку даної патології.
Інфекційні агенти, яких висували при глибокої піодермії, бувають:
- патогенні - відрізняються певною агресією по відношенню до тканин людини і здатні викликати в них порушення при будь-яких умовах;
- умовно патогенні - ті, які в звичайних умовах шкоди не завдають, але при наявності несприятливих для організму чинників розвивають бурхливу агресивну діяльність.
В основному глибоку пиодермию викликають:
- стафілококи (у тому числі золотистий стафілокок);
- стрептококи;
- синьогнійна паличка.
З'ясовано, що в понад 95% випадків описуваного захворювання його провокує кокковая флора. Причини цього наступні:
- вона дуже широко поширена в навколишньому середовищі;
- така мікрофлора живе на поверхні шкіри абсолютно здорової людини.
Глибока піодермія з'являється частіше і розвивається швидше при наявності низки сприятливих факторів. До таких належать:
- травми;
- зниження імунітету;
- хронічні вогнища інфекції в організмі;
- деякі ендокринні патології;
- виснаження організму;
- гіповітаміноз;
- нехтування правилами особистої гігієни;
- надлишкова продукція шкірного сала;
- переохолодження.
З травм розвитку гнійної піодермії найчастіше сприяють опіки.
Зниження імунітету, що сприяє появі глибокої піодермії, спостерігається при імунодефіцитах:
- вроджених;
- придбаних.
Якщо в організмі знаходяться хронічні вогнища інфекції, це означає, що вони є "постачальником" патогенної мікрофлори, яка, поширюючись з потоком крові або лімфи в шкірні покриви, провокує розвиток різних форм глибокої піодермії.
З ендокринних патологій найчастіше фоном для розвитку описуваної патології стає цукровий діабет - порушення обміну вуглеводів через брак гормону інсуліну.
Виснаження пацієнта, що сприяє розвитку глибокої піодермії, може спостерігатися в таких випадках, як:
- стан після операцій - особливо тривалих порожнинних;
- захворювання шлунково-кишкового тракту;
- важкі травми;
- важкі інфекційні хвороби - туберкульоз;
- недоїдання;
- затяжні дієти;
- анорексія - нервово-психічний розлад, який проявляється нав'язливим прагненням до схуднення і страхом ожиріння.
Гіповітаміноз здатні привести до розвитку піодермії в разі, якщо вони спостерігаються тривалий час.
Навіть одноразове нехтування правилами особистої гігієни може призвести до розвитку глибокої піодермії.
Зверніть увагуНадлишкова продукція шкірного сала сприяє формуванню ідеального середовища для розвитку патогенної мікрофлори, а тому призводить до виникнення описуваної патології.
Переохолодження шкірних покривів веде до порушення балансу місцевих метаболічних процесів, що може сприяти приєднанню патогенної мікрофлори і розвитку глибокої піодермії.
розвиток патології
Залежно від виду збудника найчастіше різні форми глибокої піодермії - найчастіше це:
- стафилодермии;
- стрептодермії;
- стрептостафілодерміі - змішані форми.
Мікрофлора тяжіє до того, щоб проникати вглиб тканин (зокрема, безпосередньо вглиб шкіри), так як в них більше відповідних умов для розмноження і життєдіяльності. Проникнення відбувається через:
- тріщини і мікротріщини;
- пошкодження епідермісу (поверхневого шару шкіри);
- вздовж волосяних стрижнів;
- по протоках шкірних залоз - сальних і потових.
Потрапивши всередину тканин, мікроорганізми починають дуже швидко розмножуватися. В процесі їх життєдіяльності виділяються:
- ферменти, необхідні власне для активності мікробів;
- токсини.
І ті, і інші здатні викликати деструкцію (руйнування) клітин шкіри. На тлі таких процесів в дермі утворюється первинний осередок, але ознак глибокої піодермії на даному етапі не спостерігається.
Мікробні збудники і будь-які речовини, які вони виділяють, мають сильні імуногенні властивості. Через це буквально відразу після утворення первинного вогнища негайно активується імунна система. В порядку черговості спостерігаються такі реакції:
- до вогнища надходять тканинні макрофаги - клітини, які здатні поглинати чужорідні елементи;
- шляхом хемотаксису в майбутній осередок глибокої піодермії прибувають нейтрофіли - одна з різновидів лейкоцитів;
- останніми надходять лімфоцити - також різновид лейкоцитів.
Всі клітинні елементи виділяють біологічно активні речовини, які призводять до традиційної тканинної реакції:
- місцевим набряку;
- гіперемії (почервоніння);
- підвищення місцевої температури;
- хворобливих відчуттів.
Саме в цей час і розвивається перша стадія глибокої піодермії - формування запального вогнища і його подальше збільшення.
Якщо у людини нормальний імунітет, то він обмежує запальний процес - той на навколишні тканини не поширюється. При цьому спостерігається наступне:
- нейтрофіли атакують патогенні мікроорганізми, а також власні пошкоджені тканини (у другому випадку патологічний процес називається вторинною альтерацією - пошкодженням);
- формується гній. Він складається з фрагментів збудників, зруйнованих власних клітин і загиблих нейтрофілів.
Симптоми глибокої піодермії
Існує кілька форм глибокої піодермії, симптоми яких відрізняються. це:
- глибокий гнійний фолікуліт;
- вульгарна ектіма;
- виразково-вегетуючих піодермія.
Глибокий гнійний фолікуліт - інфекційне гнійне ураження глибоких відділів волосяного фолікула. Це одна з найлегших форм глибокої піодермії. Її відмінність від звичайного фолікуліту - деструктивне ураження волосяних цибулин. Симптоми такі:
- болю в області запалення;
- припухание тканин;
- почервоніння шкірних покривів над вогнищем ураження;
- при прогресуванні - вибухне над шкірою гнійного вогнища, який просвічується через шкіру.
вульгарна ектіма - це різновид глибокої піодермії, яку викликає стрептококова мікрофлора. При цьому найчастіше вражені шкірні покриви гомілки. В основному розвивається у ослаблених хворих, але іноді виникає і у здорових - через велике скупчення стрептококової мікрофлори на шкірі і наявності в ній дрібних пошкоджень, які в звичайних умовах не розцінюються як рани, так як утворюються на мікроскопічному рівні. Клінічна картина при ектіми наступна:
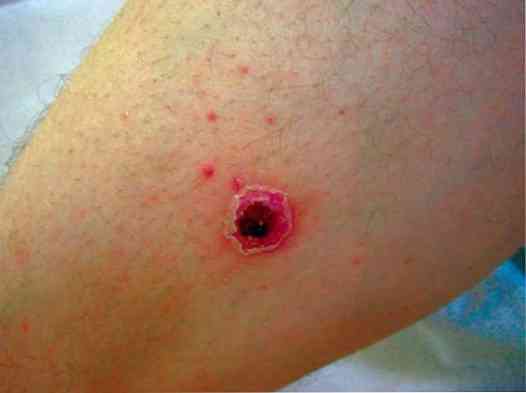 спершу на шкірі утворюються пустули - маленькі порожнини з мутним вмістом серозного характеру (іноді - геморагічного);
спершу на шкірі утворюються пустули - маленькі порожнини з мутним вмістом серозного характеру (іноді - геморагічного);- пустула зникає, і на її місці з'являється типовий осередок глибокої піодермії - болісна виразка, оточене вираженим запальним обідком, з шаром гною на дні;
- через 2-3 тижні після формування виразки вона починає поступово рубцеваться - виникає помітний шрам.
Виразково-вегетуючих піодермія - це різновид глибокої піодермії, яка проявляється ерозіями і яку викликає змішана мікрофлора. "Лідерами" є золотистий стафілокок і стрептококи групи А. Виразково-вегетуючих піодермія такого виду в основному розвивається в ослаблених пацієнтів:
- виснажених осіб;
- які страждають на алкоголізм;
- літніх.
Ерозії мають наступні характеристики:
- по локалізації - розвиваються на нижніх кінцівках;
- за формою - неправильної форми;
- по контурах - з рваними краями, які оточені обідком запалення;
- за типом дна - покриті кіркою або гноєм;
- по запаху - якщо виникають виділення, то ерозії виділяють неприємний смердючий запах.
Такі ерозії тривалий час не загоюються і схильні до повторного виникнення або появи на інших ділянках шкіри.
Також до глибоких піодеріям можна віднести:
- фурункули;
- карбункули;
- гнійні гідраденіти.
 фурункул - гнійно-некротичне ураження волосяного мішечка з залученням до патологічного процесу навколишніх тканин. Він може як ускладнювати фолікуліт, так формуватися самостійно. При цьому на ділянці шкіри, навколишнього волосся, спершу утворюється вогнище багряного кольору в діаметрі від декількох міліметрів до 1-2 см, болючий, щільний, гарячий на дотик. Інфільтрація змінюється на гноеобразованіе, при цьому в центрі гною формується некротичний стрижень. Він відривається через 3-5 днів, на його місці з'являється виразка, яке швидко рубцюється.
фурункул - гнійно-некротичне ураження волосяного мішечка з залученням до патологічного процесу навколишніх тканин. Він може як ускладнювати фолікуліт, так формуватися самостійно. При цьому на ділянці шкіри, навколишнього волосся, спершу утворюється вогнище багряного кольору в діаметрі від декількох міліметрів до 1-2 см, болючий, щільний, гарячий на дотик. Інфільтрація змінюється на гноеобразованіе, при цьому в центрі гною формується некротичний стрижень. Він відривається через 3-5 днів, на його місці з'являється виразка, яке швидко рубцюється.
карбункул - гнійно-некротичне ураження декількох волосяних мішечків із залученням до патологічного процесу навколишніх тканин. При ньому уражаються більш глибокі шари дерми і підшкірної жирової клітковини. Спочатку в глибині шкіри з'являється щільний, гарячий і болючий інфільтрат, шкіра над ним синюшно-червона. Далі формуються пустули, які проривають, при цьому виділяються гній і некротичні стрижні. З'являється виразка, яке очищається і заживає - формується рубець. Характерно порушення загального стану організму - гіпертермія (підвищення температури тіла) до 38,0-39,0 градусів за Цельсієм, слабкість.
гнійний гідраденіт - гнійне запалення потових залоз. Гнійники виникають в пахвових западинах, навколососкових і аногенитальной областях. Спочатку з'являється хворобливий синюшний вузол, який піддається нагноєння. Через кілька днів він мимоволі розкривається, виділяється рясне кількість гною. Відбувається очищення від гною і загоєння, при цьому рубцювання спостерігається вкрай рідкісне. Загальна симптоматика слабка.
діагностика
Поставити діагноз різних форм глибокої піодермії нескладно - це роблять на підставі скарг пацієнта, анамнезу хвороби, даних огляду. Але також важливим є уточнення деталей - зокрема, визначення різновиду збудника, який спровокував розвиток гнійного процесу.
При фізикальному обстеженні виявляються:
- при огляді - припухлість тканин, почервоніння шкіри над гнійним вогнищем;
- при пальпації (промацуванні) - хворобливість, припухлість, підвищення місцевої температури.
З інструментальних методів дослідження в діагностиці глибокої піодермії використовуються:
- пункція - прокол гнійного вогнища з відсмоктуванням гнійного вмісту, яке потім вивчають під мікроскопом;
- біопсія - паркан фрагментів поверхні рани з подальшим вивченням під мікроскопом. Буде потрібно для оцінки стану тканин в підозрілих випадках - наприклад, при їх нетиповому вигляді, занадто щільних стінках виразки, загоюються після очищення від гною, і так далі;
- ревізія за допомогою хірургічного зонда - якщо при гноеобразованіі сформувався глибокий "кратер", то його характеристики вивчають за допомогою хірургічного зонда. Також, використавши зонд, можна обмацати дно виразки.
Якщо є підозра на формування метастатичних гнійних вогнищ, то можуть бути використані:
- ультразвукове дослідження м'яких тканин;
- рентгенологічне обстеження органів грудної клітини;
- рентгенологічне обстеження органів живота;
- комп'ютерна томографія (КТ) - найбільш інформативна для аналізу твердих тканин, тому її застосовують при підозрі на ураження кісток (зокрема, остеомієліту - гнійного розплавлення кісткової тканини з формуванням свищів);
- магнітно-резонансна томографія (МРТ) - найбільш інформативна при вивченні м'яких тканин.
Лабораторні методи дослідження, які застосовуються, це:
 загальний аналіз крові - виявляється підвищення ШОЕ і кількості лейкоцитів (лейкоцитоз) зі зміщенням лейкоцитарної формули вліво, яке свідчить про запальний процес;
загальний аналіз крові - виявляється підвищення ШОЕ і кількості лейкоцитів (лейкоцитоз) зі зміщенням лейкоцитарної формули вліво, яке свідчить про запальний процес;- посів крові на стерильність - виконується при прогресуванні будь-який з форм глибокого піодермії, коли є підозра на розвиток сепсису. У нормі кров людини стерильна;
- бактеріоскопічне дослідження - під мікроскопом досліджують пунктат, в ньому ідентифікують збудника. Також виявляють велику кількість лейкоцитів, іноді - еритроцити;
- бактеріологічне дослідження - проводять посів пунктату на поживні середовища, кілька днів очікують зростання колоній, за їх характеристиками визначають вид збудника. Найчастіше виявляються стафілококи або стрептококи, нерідко - змішана мікрофлора. Також даний метод діагностики використовують для визначення чутливості інфекційного агента до антибіотиків, що є важливим для подальших лікарських призначень;
- гістологічне дослідження - під мікроскопом вивчають гістологічне (тканинне) будова биоптата. Це, в першу чергу, важливо для підтвердження або заперечення діагнозу злоякісної патології - ряд таких новоутворень може проявлятися у вигляді виразки, яка також здатна нагноиться при приєднанні вторинної інфекції.
Диференціальна діагностика
Диференціальну (відмінну) діагностику поводять між формами глибокої піодермії. Також потрібно відрізняти гнійний фолікуліт і серозний.
важливоУ ряді випадків потрібне проведення діффдіагностіке між виразками, які формуються при описуваної патології, і злоякісними новоутвореннями в формі виразок.
ускладнення
Глибоку пиодермию можуть ускладнювати:
 лімфаденіт - запальне (в складних випадках гнійне) ураження лімфатичних вузлів;
лімфаденіт - запальне (в складних випадках гнійне) ураження лімфатичних вузлів;- лимфангит - запальне ураження лімфатичних судин;
- менінгіт - запальний процес в мозкових оболонках. Особливо часто він розвивається при розташуванні вогнищ гнійної піодермії в межах носогубного трикутника - там є анастомози (повідомлення) кровоносних судин, по яких інфекція заноситься в структури черепа;
- абсцес - обмежений гнійник м'яких тканин;
- флегмона - розлите гнійне ураження м'яких тканин;
- сепсис - важкий стан через поширення інфекції по всьому організму. Може супроводжуватися формуванням вторинних гнійників в органах і тканинах;
- токсичний шок - тяжке порушення мікроциркуляції через масове надходження токсинів мікроорганізмів в кров.
Лікування глибокої піодермії
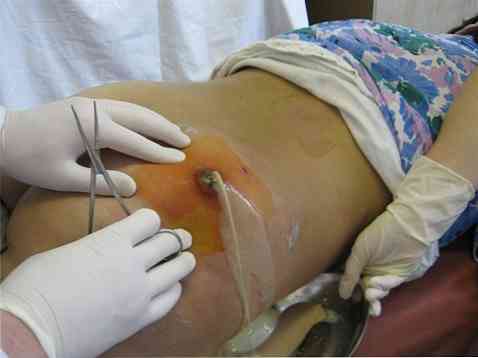
У хірургії існує правило: "Якщо є гній - його слід видалити". Тому якщо виявляються ознаки скупчення навіть невеликої кількості гною, це є показанням для його евакуації хірургічним методом. Раніше вживаються спроби пункції гнійників і відсмоктування гною виявилися неефективними - гнійна порожнина повинна бути широко розкрита для адекватного відтоку патологічного вмісту.
Строго заборонено:
- розкривати ділянки гною самостійно - таку маніпуляцію повинен проводити хірург в умовах поліклініки або хірургічного стаціонару;
- гріти вогнища нагноєння - це може бути чревате більш широким поширенням патологічного процесу.
Хірургічне втручання може бути різного об'єму в залежності від розмірів гнійного вогнища, але часто проводяться такі маніпуляції:
- розтин гнійного вогнища. При цьому завжди слід пам'ятати про наявність можливих "кишень", гнійних затекло, тому розтин має бути при необхідності широким;
- санація (очищення) гнійного вогнища методом промивання антисептичними розчинами;
- дренування гумовими випускниками (вузькими довгими смужками), а при розтині великих гнійних вогнищ - тонкими поліхлорвініловими трубками. Кінець випускників або трубок вводять в порожнину гнійника, інший виводять назовні для виведення залишкового гнійного вмісту і промивних вод;
- накладання пов'язки з гіпертонічним розчином.
Ушивання післяопераційної рани не проводиться.
Одночасно привертають консервативну терапію. В її основі - такі призначення:
 антибактеріальні препарати. Спершу застосовуються антибіотики широкого спектру дії, далі, коли будуть готові результати бактеріологічного посіву, призначаються антибактеріальні препарати з урахуванням чутливості збудника до них;
антибактеріальні препарати. Спершу застосовуються антибіотики широкого спектру дії, далі, коли будуть готові результати бактеріологічного посіву, призначаються антибактеріальні препарати з урахуванням чутливості збудника до них;- знеболюючі засоби;
- перев'язки. До повного очищення післяопераційної рани застосовуються антисептичні препарати місцевого призначення, далі - регенерують кошти, що прискорюють заростання порожнини колишнього гнійника грануляційною тканиною:
- стафілококовий анатоксин, антистафілококовий гіперімунна плазма - в складних випадках.
профілактика
Правила профілактики глибокої піодермії дуже прості - це:
- дотримання правил особистої гігієни;
- правильна і своєчасна обробка пошкоджень шкіри;
- профілактика розвитку будь-якої інфекції в організмі, а якщо вона вже розвинулася - своєчасне виявлення вогнищ і їх ліквідація. Особливо це стосується карієсу (пошкодження твердих тканин зуба), хронічних інфекції ЛОР-органів і так далі.
прогноз
Прогноз при глибокій піодермії в цілому сприятливий - її добре навчилися лікувати в сучасній хірургії.
Прогноз погіршується у ослаблених пацієнтів зі зниженим рівнем імунітету, так як за досить короткий період часу можливий розвиток важких ускладнень, які здатні привести до летального результату.
Ковтонюк Оксана Володимирівна, медичний оглядач, хірург, лікар-консультант


 спершу на шкірі утворюються пустули - маленькі порожнини з мутним вмістом серозного характеру (іноді - геморагічного);
спершу на шкірі утворюються пустули - маленькі порожнини з мутним вмістом серозного характеру (іноді - геморагічного); загальний аналіз крові - виявляється підвищення ШОЕ і кількості лейкоцитів (лейкоцитоз) зі зміщенням лейкоцитарної формули вліво, яке свідчить про запальний процес;
загальний аналіз крові - виявляється підвищення ШОЕ і кількості лейкоцитів (лейкоцитоз) зі зміщенням лейкоцитарної формули вліво, яке свідчить про запальний процес; лімфаденіт - запальне (в складних випадках гнійне) ураження лімфатичних вузлів;
лімфаденіт - запальне (в складних випадках гнійне) ураження лімфатичних вузлів; антибактеріальні препарати. Спершу застосовуються антибіотики широкого спектру дії, далі, коли будуть готові результати бактеріологічного посіву, призначаються антибактеріальні препарати з урахуванням чутливості збудника до них;
антибактеріальні препарати. Спершу застосовуються антибіотики широкого спектру дії, далі, коли будуть готові результати бактеріологічного посіву, призначаються антибактеріальні препарати з урахуванням чутливості збудника до них;