
 Інфарктом кишечника називають некроз (омертвіння) ділянки кишкової стінки, який виникає через вираженого погіршення або повного припинення току крові по мезентеріальним (брижєєчним) судинах, що живлять кишечник. У свою чергу, порушення кровотоку по цих судинах може статися через їх закупорки або спазмування, що і виллється в голодування кровозабезпечується ними тканин.
Інфарктом кишечника називають некроз (омертвіння) ділянки кишкової стінки, який виникає через вираженого погіршення або повного припинення току крові по мезентеріальним (брижєєчним) судинах, що живлять кишечник. У свою чергу, порушення кровотоку по цих судинах може статися через їх закупорки або спазмування, що і виллється в голодування кровозабезпечується ними тканин.
Загальні дані
 В основному інфаркт кишечника настає через гострої форми порушення мезентериального кровообігу. Кількість випадків патології за останні 10 років зросла, і тепер вона становить одну з проблем хірургії шлунково-кишкового тракту нарівні з іншими поширеними патологіями, які входять в групу захворювань гострого живота - гострим апендицитом, гострим панкреатитом, перитонітом і так далі.
В основному інфаркт кишечника настає через гострої форми порушення мезентериального кровообігу. Кількість випадків патології за останні 10 років зросла, і тепер вона становить одну з проблем хірургії шлунково-кишкового тракту нарівні з іншими поширеними патологіями, які входять в групу захворювань гострого живота - гострим апендицитом, гострим панкреатитом, перитонітом і так далі.
Також відзначається тенденція, що зростає кількість випадків порушення мезентериального кровообігу, які виникають на тлі важких захворювань з боку серцево-судинної системи - як гострих (інфаркт міокарда), так і хронічних (миокардиопатии, гіпертонічна хвороба, порушення ритму серця).
Зверніть увагуІнфаркт кишечника зустрічається найчастіше в літньому віці - середній вік таких хворих становить 70 років. Але останнім часом збільшується кількість випадків інфаркту кишечника в молодому віці (таку тенденцію ще називають омолодженням захворюваності). Так, на даний момент кожен десятий пацієнт, у якого діагностовано інфаркт кишечника, знаходиться у віці молодше 30 років. Жінки хворіють частіше, ніж чоловіки (в 60% випадків).
Якщо в кінці 20-го століття відзначалися поодинокі випадки пацієнтів з інфарктом кишечника, то на даний момент захворювання зустрічається в 0,63% всіх клінічних випадків. Це пояснюється:
- збільшенням кількості населення похилого віку;
- збільшенням випадків серцево-судинної патології в молодому віці. Також залишається невирішеною проблема зі смертністю від інфаркту кишечника, так як хірурги стикаються з проблемою хірургічного лікування хвороби, яке є проблематичним у віковій категорії хворих через вікових змін в організмі і великої кількості супутніх захворювань.
Давня проблематика при лікуванні цього захворювання - утруднена діагностика. Без ангіографії діагноз поставити досить складно - а цей метод діагностики через відсутність апаратури можна застосувати не у всіх лікарнях. Помилкова діагностика призводить до затягування передопераційної підготовки - через це в кишечнику встигають розвинутися незворотні зміни, які в кращому випадку ускладнюють роботу лікарів, період реабілітації і наслідки хвороби, в гіршому - призводять до смерті хворого. Якщо лікування починається у пізній стадії хвороби, то смертність при інфаркті кишечника досягає, за різними даними, від 50 до 100% (Незважаючи на те, що методи діагностики та лікування даного захворювання продовжують удосконалювати). При великому інфаркті кишечника потрібно резекція великих обсягів кишечника - якщо вона виконана в пізній стадії, то це призводить до стійкої інвалідизації пацієнта.

причини
Причини, через які розвивається інфаркт кишечника, можна розділити на три групи:
- тромботические - через закупорку судин брижі тромбом (згустком крові, який утворився в якомусь місці і в ньому ж перекрив просвіт судини). Найчастіше закупорюються брижових артерії, рідше - вени;
- емболіческіе - через закупорку судин брижі будь-якими утвореннями, які були занесені потоком крові;
- неоклюзіонние - що виникають через не закупорки судин брижі, а інших їх патологічних станів.
До утворення тромбів, що закупорюють брижових судини, можуть привести такі причини, як:
 підвищення згортання крові (до цього може призвести цілий ряд захворювань);
підвищення згортання крові (до цього може призвести цілий ряд захворювань);- полицитемия (посилений процес утворення еритроцитів через посиленого розростання кісткового мозку);
- серцева недостатність (до неї може привести практично будь-який різновид серцево-судинних захворювань);
- гострий панкреатит;
- травми кишечника;
- пухлини кишечника;
- прийом гормональних контрацептивних препаратів.
Як емболів, занесених потоком крові і закупорюють кровоносні судини, можуть виступати:
- відірвалися тромби - найчастіше;
- бульбашки повітря - наприклад, вони можуть потрапити в потік крові через неправильно виконаної внутрішньовенної ін'єкції;
- скупчення паразитів;
- фрагменти жирової тканини.
До заносу емболів, що закупорюють брижових судини, можуть привести такі причини, як:
- миготлива аритмія (хаотичне скорочення волокон серцевого м'яза, через якого також порушується нормальний потік крові по кровоносних судинах);
- освіту пристінкових тромбів при інфаркті (омертвіння серцевого м'яза) і аневризмі аорти (випинання її стінки);
- значні порушення з боку системи згортання крові.
Крім закупорки брижових судин, до погіршення кровотоку по ним можуть привести необтураціонние причини:
- погіршення діяльності серця, через що страждає кровообіг всього організму - зокрема, і кровопостачання кишечника;
- спазм брижових судин;
- зниження кількості циркулюючої крові - це може трапитися при різних кровотечах, зневодненні, сепсисі, масивних опіках і так далі;
- погіршення загального кровотоку при різних шокових станах.
У ряді випадків може виявлятися комбінація перерахованих факторів.
перебіг захворювання
При погіршенні кровотоку по мезентеріальним (брижєєчним) судинах кровопостачання стінки кишечника погіршується поступово - тому в погіршенні його кровотоку розрізняють три стадії:
- компенсації - кровотік погіршений, але живлення тканин кишкової стінки ще не страждає;
- субкомпенсации - на тлі посилення погіршення кровотоку тканини перестають отримувати кисень і поживні речовини в належній кількості;
- декомпенсаціїі - через вираженого порушення кровотоку настає голодування тканин кишкової стінки.
З точки зору розвитку клінічних проявів розрізняють три стадії інфаркту кишечника, послідовно переходять один в одного:
- ішемії (кисневого голодування);
- інфаркту (змертвіння стінки кишечника);
- перитоніту (запалення очеревини через попадання на неї продуктів змертвіння кишкової стінки).
 Найсприятливіша для лікування - стадія ішемії: Зміни, які настали під час неї в кишечнику, є оборотними і можуть успішно піддаватися лікуванню. Симптоми, які з'явилися на стадії ішемії, пов'язані з тим, що організм рефлекторно реагує на погіршення кровопостачання кишкової стінки.
Найсприятливіша для лікування - стадія ішемії: Зміни, які настали під час неї в кишечнику, є оборотними і можуть успішно піддаватися лікуванню. Симптоми, які з'явилися на стадії ішемії, пов'язані з тим, що організм рефлекторно реагує на погіршення кровопостачання кишкової стінки.
Під час стадії інфаркту тканини кишечника омертвевают. Навіть якщо на цій стадії відновити кровотік - омертвіння все одно триває. На тлі деструкції (руйнування) тканин приєднується інфекція, дія якої посилює розпад тканин кишкової стінки.
стадія перитоніту - сама несприятлива. Інфекція, що знаходиться в просвіті кишечника, починає проникати через кишкову стінку в черевну порожнину. Тканини кишкової стінки продовжують розпадатися, продукти розпаду провокують запалення очеревини.
Симптоми інфаркту кишечника
Ознаки інфаркту кишечника залежать від його стадії.
Стадія ішемії триває в основному до шести годин. Симптоми, які при цьому виявляються, це:
- болю в животі;
- нудота і блювота;
- пронос.
Характеристики болів:
- в основному больовий синдром з'являється раптово, хоча можливо і поступове його початок;
- локалізація залежить від того, яку ділянку кишечника залучений в процес.
При ураженні тонкої кишки болі турбують в околопупочной області, сліпої і висхідної частини ободової кишки - в правій половині живота, поперечно-ободової і низхідній частини ободової кишки - в лівій половині живота;
- за інтенсивністю - дуже сильні;
- за характером - спершу у вигляді схваткообразного нападів, далі - постійні.
Стадії інфаркту та перитоніту характеризуються такими ознаками, як:
- значне наростаюче погіршення загального стану хворого;
- біль в животі зменшується, а потім і зовсім зникає, що є поганим прогностичним ознакою - він свідчить про омертвінні тканин кишечника, в тому числі і нервових закінчень;
- може спостерігатися здуття живота і погіршення відходження газів, а потім і повне його припинення.
При триваючому прогресуванні захворювання наростає інтоксикація - пацієнт стає абсолютно байдужим до свого стану і подій, що відбувається навколо нього. Стан хворого погіршується критично, і навіть при наданні медичної допомоги починаються судоми, настає кома, а потім летальний результат.
діагностика
Симптоми інфаркту кишечника характерні не тільки для цього захворювання. Тому для постановки діагнозу важливо застосувати фізичне обстеження (огляд, промацування, простукування і вислуховування живота фонендоскопом), а також інструментальні та лабораторні методи діагностики.
При огляді виявляються такі ознаки:
- на початкових стадіях захворювання шкіра і видимі слизові оболонки нормального кольору, при прогресуванні захворювання - бліді;
- язик сухий, обкладений білим нальотом;
- при прогресуванні захворювання і настання стадії перитоніту живіт роздутий і не приймає участі в акті дихання.
При тому, що промацує (пальпації) живота характерні такі ознаки:
- на початкових стадіях дані пальпації не відповідають відчуттям хворого - нехай хворі і скаржаться на виражені болі в животі в стані спокою, але живіт при тому, що промацує малоболезненний і м'який;
- характерне для здуття живота напруга черевної стінки відзначається на більш пізніх стадіях розвитку хвороби;
- на пізніх стадіях при глибокій пальпації можна намацати щільне хворобливе освіту у вигляді циліндра, яке мало зміщується - це набряклий уражену ділянку кишки.
При перкусії живота характерно наступне:
- при постукуванні над нормальними ділянками кишки звук буде дзвінкий, немов стукають по барабану, над омертвілими ділянками кишечника - притуплений, немов стукають по дереву;
- глухий звук при постукуванні по передній черевній стінці може виникнути через асциту - вільна рідина в черевній порожнині здатна утворитися вже через кілька годин з моменту розвитку хвороби.
При аускультації живота виявляються такі дані:
- в початковій стадії захворювання можна почути посилені перистальтичні шуми;
- при прогресуванні хвороби перистальтика затихає протягом буквально кількох годин, а при омертвінні кишкової стінки - зникає зовсім.
Інструментальні методи діагностики, за допомогою яких підтверджують діагноз інфаркту кишечника, це:
- оглядова рентгеноскопія і -графія органів черевної порожнини - інформативні на більш пізніх стадіях захворювання, коли видно так звані кишкові арки, які можуть утворитися при інфаркті кишечника.
Рентгенографія з контрастуванням малоинформативна, а так як вона вимагає певного часу (через що затягується діагностика), то при діагностиці інфаркту кишечника не рекомендована.
 ультразвукове дослідження органів черевної порожнини (УЗД) - метод дозволяє виявити ознаки інфаркту кишечника - потовщену стінку кишки і асцитичної рідини в черевній порожнині;
ультразвукове дослідження органів черевної порожнини (УЗД) - метод дозволяє виявити ознаки інфаркту кишечника - потовщену стінку кишки і асцитичної рідини в черевній порожнині;- дуплексное кольорове ультразвукове сканування (Різновид УЗД) - єдиний достовірний метод УЗД, за допомогою якого можна діагностувати закупорку мезентеріальних артерій і вен;
- Мультизрізова спіральна комп'ютерна томографія (МСКТ) - вона дає більше інформації про стан кишечника і брижі, за яким можна запідозрити інфаркт кишечника;
- магнітно-резонансна томографія мезентеріальних (брижових) судин - за допомогою цього методу оцінюють стану судин брижі, а також виявляють в них тромби і емболії;
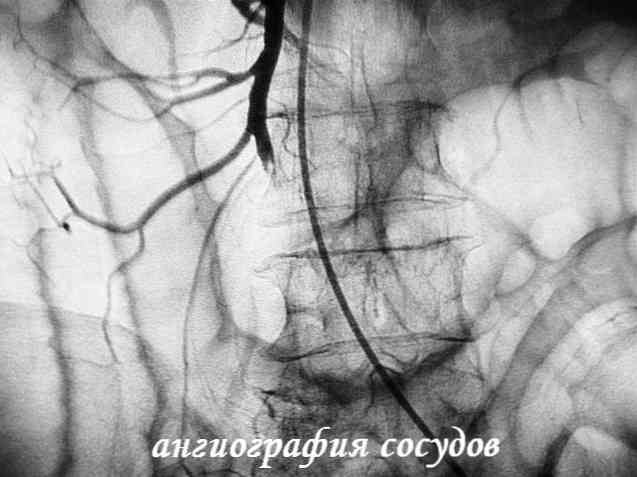 ангіографія мезентеріальних судин - найточніший метод дослідження, тому як під час нього оцінюють зміни безпосередньо в брижових судинах. Метод дозволяє визначити точне місцезнаходження патологічних змін в брижових судинах;
ангіографія мезентеріальних судин - найточніший метод дослідження, тому як під час нього оцінюють зміни безпосередньо в брижових судинах. Метод дозволяє визначити точне місцезнаходження патологічних змін в брижових судинах;- діагностична лапароскопія - за допомогою зонда з вбудованою оптикою, введеного в черевну порожнину через невеликий розріз черевної стінки, можна візуально оцінити характеристики петель кишечника - колір, пульсацію, судинний малюнок, а по ним зробити висновок про стан судин брижі. Наявність лапароскопа в клініці в деякій мірі компенсує неможливість проведення ангіографії: за допомогою даних лапароскопії можна більш точно визначитися з лікувальною тактикою при підозрі на інфаркт кишечника - зокрема, призначити ургентне (екстрене) хірургічне лікування.
Лапароскопія протипоказана при вираженому здутті петель кишечника і при вкрай важкому стані хворого.
Лабораторні методи дослідження можуть бути застосовані тільки як доповнюючі загальну діагностичну картину - а саме:
- загальний аналіз крові - в ньому виявляють дедалі більше збільшення кількості лейкоцитів;
- аналіз калу на приховану кров - він позитивний, якщо розвинулася стадія змертвіння кишкової стінки;
- мікроскопічне дослідження тканин фрагмента кишечника, видаленого під час операції - допомагає підтвердити діагноз інфаркту кишечника.
Диференціальна діагностика
Через схожою симптоматики диференціальну (розрізняльну) діагностику інфаркту кишечника слід проводити з такими захворюваннями, як:
- гострий апендицит;
- закупорка судин брижі;
- виразка шлунка або 12-палої кишки, ускладнена проривом або пенетрацией (переходом виразкового процесу на сусідні органи);
- розрив кіст, що локалізуються в черевній порожнині або малому тазі;
- некроз печінки;
- закупорка жовчовивідних проток;
- защемлення міжкишкові грижі;
- перитоніт іншого походження (зокрема, гнійний);
- гострий панкреатит (зокрема, гнійний);
- панкеонекроз (омертвіння підшлункової залози).
Лікування інфаркту кишечника
Інфаркт кишечника лікують методами:
- консервативними;
- оперативними.
Так як діагностика інфаркту кишечника утруднена, і нерідко діагноз ставлять на більш пізніх стадіях, через що на змінені тканини одними тільки консервативними методами вплинути неможливо, хірургічне лікування проводять в переважній більшості випадків. Консервативні методи дозволяють:
- призупинити розвиток некротичного процесу в кишці;
- підготувати пацієнта до операції;
- попередити розвиток ускладнень;
- полегшити період післяопераційної реабілітації.
Як консервативної терапії використовуються:
 фібринолітики - препарати, здатні розчинити тромби;
фібринолітики - препарати, здатні розчинити тромби;- инфузионное внутрішньовенне крапельне введення розчинів - проводиться, в першу чергу, з метою дезінтоксикації (виведення з організму продуктів змертвіння кишкової стінки) і поліпшення харчування тканин. З цією метою вводять електроліти, сольові розчини, свіжозамороженої плазми крові і так далі;
- якщо кисневе голодування кишкової стінки настало не через тромбів або емболів, то застосовують спазмолітики - з метою поліпшення кровотоку;
- антибіотикотерапія - для боротьби з інфекцією, що приєдналася, а також з метою попередження перитоніту, а якщо він вже розвинувся - з метою його усунення.
Консервативна терапія істотно ефективніше до початку розвитку ознак перитоніту. Всі консервативні методи найбільш ефективні, якщо їх почали застосовувати в перші два-три години з моменту розвитку перших симптомів. Підготовка пацієнта до оперативного втручання за допомогою консервативної терапії повинна здійснюватися в максимально стислі терміни.
Радикальним при даній патології вважають тільки те оперативне втручання, під час якого з судинного русла брижі витягають тромби і емболії. Також під час операції показано видалення (резекція) омертвілого сегмента кишечника. Воно проводиться з захопленням здорових ділянок кишечника, так як зовнішні прояви з боку кишкової стінки можуть відставати від змін на рівні тканин. Якщо тільки видалити омертвілі ділянку кишки, це не призведе до належного результату, так як не усуне причину захворювання - закупорку судин брижі.
важливоЯкщо оперативне втручання було проведено пізніше, ніж в 24-й період від початку симптоматики, то під час операції омертвіння кишкової стінки констатують в 95% клінічних випадків. Видалення омертвілого сегмента кишечника може запобігти летальний результат.
Якщо під час операції виконали видалення великої ділянки кишечника і хворий вижив, наступне завдання лікарів - прийняття рішення про харчування хворого, яке може бути:
- комбінованим - частково парентеральним (через рот) і частково парентеральним (введення поживних речовин в кровоносне русло);
- виключно парентеральним.
У більшості випадків таких пацієнтів годують за допомогою парентерального введення білків, жирів і вуглеводів протягом усього їхнього життя.
профілактика
Специфічних методів профілактики інфаркту кишечника як таких немає. Фактично попередити цей складний і небезпечний недугу можна, все життя дотримуючись методів профілактики всіх тих станів і захворювань, які можуть привести до інфаркту кишечника, а при їх виникненні - швидкого і грамотного лікування.
В якості профілактичних найважливіші такі заходи:
- періодичне обстеження на предмет стану системи згортання крові, при її погіршенні - своєчасна корекція;
 профілактика захворювань з боку кісткового мозку, які можуть спровокувати його розростання і, як наслідок, посилене вироблення клітинних елементів крові, через що посилюється ризик тромбозу;
профілактика захворювань з боку кісткового мозку, які можуть спровокувати його розростання і, як наслідок, посилене вироблення клітинних елементів крові, через що посилюється ризик тромбозу;- раннє виявлення і своєчасне лікування серцево-судинних хвороб (зокрема, миготливої аритмії, інфаркту міокарда і аневризми аорти), своєчасна диспансеризація таких хворих (постановка на облік);
- своєчасне виявлення і грамотне лікування гострого панкреатиту і пухлин кишечника;
- уникнення травм кишечника;
- лікарський контроль за прийомом гормональних контрацептивів і гормональних препаратів в цілому;
- правильне виконання внутрішньовенних ін'єкцій;
- попередження, а при виникненні - грамотна тактика при захворюваннях і станах, що ведуть до кровотеч, зневоднення, сепсису, шоковим станам і інших ускладнень і наслідків, які можуть привести до порушення локального кровотоку.
Прогноз при інфаркті кишечника
Прогноз в разі інфаркту кишечника розцінюється як несприятливий, виною тому - пізня діагностика і, як наслідок, неефективність пізнього оперативного лікування. Також прогноз погіршується при наявності наступних чинників:
- швидко приєдналася інфекція;
- раніше перенесені захворювання кишечника;
- тривалі хронічні захворювання з боку серцево-судинної системи;
- старечий вік;
- вага пацієнта - нижче норми.
У деяких випадках хворих вдається врятувати, але прогноз для здоров'я буде сумнівний, так як втрата фрагмента кишечника призводить до інвалідизації пацієнта.
Ковтонюк Оксана Володимирівна, медичний оглядач, хірург, лікар-консультант


 підвищення згортання крові (до цього може призвести цілий ряд захворювань);
підвищення згортання крові (до цього може призвести цілий ряд захворювань); ультразвукове дослідження органів черевної порожнини (УЗД) - метод дозволяє виявити ознаки інфаркту кишечника - потовщену стінку кишки і асцитичної рідини в черевній порожнині;
ультразвукове дослідження органів черевної порожнини (УЗД) - метод дозволяє виявити ознаки інфаркту кишечника - потовщену стінку кишки і асцитичної рідини в черевній порожнині; ангіографія мезентеріальних судин - найточніший метод дослідження, тому як під час нього оцінюють зміни безпосередньо в брижових судинах. Метод дозволяє визначити точне місцезнаходження патологічних змін в брижових судинах;
ангіографія мезентеріальних судин - найточніший метод дослідження, тому як під час нього оцінюють зміни безпосередньо в брижових судинах. Метод дозволяє визначити точне місцезнаходження патологічних змін в брижових судинах; фібринолітики - препарати, здатні розчинити тромби;
фібринолітики - препарати, здатні розчинити тромби; профілактика захворювань з боку кісткового мозку, які можуть спровокувати його розростання і, як наслідок, посилене вироблення клітинних елементів крові, через що посилюється ризик тромбозу;
профілактика захворювань з боку кісткового мозку, які можуть спровокувати його розростання і, як наслідок, посилене вироблення клітинних елементів крові, через що посилюється ризик тромбозу;