
 Інфаркт легені - це кисневе голодування ділянки легеневої тканини, яке спостерігається через те, що кров, що несе кисень, не надходить до тканин. Перешкода току крові в свою чергу відбувається через виникнення бар'єру в кровоносній судин, які живлять певну ділянку легеневої паренхіми.
Інфаркт легені - це кисневе голодування ділянки легеневої тканини, яке спостерігається через те, що кров, що несе кисень, не надходить до тканин. Перешкода току крові в свою чергу відбувається через виникнення бар'єру в кровоносній судин, які живлять певну ділянку легеневої паренхіми.
суть захворювання
 Найчастіше кисневе голодування легкого настає через тромбозу (утворення кров'яного згустку на внутрішній стінці артерії, що закупорює її просвіт) або емболії (закупорки чужорідним тілом, принесеним з потоком крові з будь-якої ділянки людського тіла - в даному випадку воно називається емболом). Рідше патологічний процес настає через здавлювання кровоносної судини ззовні. Інфаркт легені також називають легеневої емболії, маючи на увазі під емболією закупорку судини в загальному, незалежно від закупорює фактора.
Найчастіше кисневе голодування легкого настає через тромбозу (утворення кров'яного згустку на внутрішній стінці артерії, що закупорює її просвіт) або емболії (закупорки чужорідним тілом, принесеним з потоком крові з будь-якої ділянки людського тіла - в даному випадку воно називається емболом). Рідше патологічний процес настає через здавлювання кровоносної судини ззовні. Інфаркт легені також називають легеневої емболії, маючи на увазі під емболією закупорку судини в загальному, незалежно від закупорює фактора.
В силу анатомічних особливостей інфаркт легкого трапляється на обмеженому сегменті (ділянці) тканини легені, так як тромбом або емболом закупорюються окремі артерії - часткові, сегментарні або більш дрібні. Множинної емболії можуть піддатися судини дрібного калібру, але вони кровопостачають невелику ділянку легкого - завдяки цьому кисневе голодування органу не тотальне, а обмежене.
Згідно статистиці:
- інфаркт правої легені спостерігається в 2 рази частіше, ніж лівого;
- нижні частки легких уражаються в 4 рази частіше, ніж верхні.
Таким чином, найбільш часто піддається інфаркту локація - нижні частки правої легені. Будь-яка патологія, що розвивається в них (зокрема, з вираженою симптоматикою ішемії тканин), повинна кожен раз викликати настороженість пульмонологів, не розвинувся там інфаркт легкого.
причини
Одна з найголовніших причин захворювання - тромбоемболія легеневої артерії (ТЕЛА): через неї спостерігається від 10 до 25% клінічних випадків інфаркту легкого. Було висунуто припущення, що їх насправді набагато більше - але часто патологія не виявляється при житті через помилкову діагностики і не підтверджується після смерті в силу медичної етики (необхідність реагувати позитивно на відмову родичів померлого від його розтину). На даний момент вважається, що через тромбоемболії легеневої артерії летальний результат від інфаркту легкого настає у 5-30% хворих з цим захворюванням.
ТЕЛА не тільки сама по собі вважається патологією з високою ймовірністю виникнення кисневого голодування легеневої тканини - ризик фатальних випадків при викликаному нею інфаркті легкого ще більше зростає через таких факторів, як:
- відсутність лікування;
- неодноразово рецидивуючі тромбози - повторне утворення тромбу в одному і тому ж посудині, нерідко - в одному і тому ж його місці. Причина рецидивів - фізико-хімічне компрометації внутрішньої оболонки судини;
- тромбоемболії, що спостерігаються в роду (обтяження спадковості по ТЕЛА);
 вік старше 60 років;
вік старше 60 років;- прийом гормональних контрацептивів;
- ожиріння;
- пухлини підшлункової залози;
- легенева гіпертензія (підвищення тиску в легеневій артерії);
- фонові (супутні) захворювання, що погіршують загальний стан пацієнта;
- неправильне використання внутрішньовенних катетерів, що застосовуються для крапельних вливань (вони можуть провокувати тромбоутворення в місці введення).
Одними з найнебезпечніших фонових хвороб в плані виникнення ТЕЛА і подальшого інфаркту легенів вважаються захворювання крові - зокрема:
- серповидно-клітинна анемія (еритроцити мають форму серпа);
- ДВС-синдром (порушення балансу системи згортання крові, що призводить до утворення множинних тромбів).
Крім ТЕЛА, більшість клінічних випадків інфаркту легені розвивається у пацієнтів, які страждають іншими серцево-судинними захворюваннями (зокрема, хронічними). В першу чергу це такі патології серця, як:
 миготлива аритмія (хаотичне скорочення окремих волокон серцевого м'яза);
миготлива аритмія (хаотичне скорочення окремих волокон серцевого м'яза);- мітральний стеноз (звуження лівого передсердно-шлуночкового отвору серця);
- ішемічна хвороба серця (ураження серцевого м'яза через брак кисню);
- інфаркт міокарда як ускладнення ІХС (омертвіння серцевого м'яза);
- кардіоміопатії (ураження різного походження, крім порушення кровеобеспеченія);
- інфекційний ендокардит (інфекційне запалення внутрішньої оболонки серця);
- міксома передсердя (доброякісна пухлина);
- серцева недостатність;
- васкуліти (запалення судин з їх подальшим руйнуванням)
і так далі.
При патології серця тромби в більшості випадків утворюються на внутрішній поверхні вушка правого передсердя. Деякий час вони можуть утримуватися в місці формування, поки струм крові не відірве їх і не занесе в артерії малого кола кровообігу, завдяки якому легкі забезпечуються кров'ю.
З інших причин, не пов'язаних з патологією серця, найчастіше до легеневої емболії, яка провокує інфаркт легкого, можуть привести такі захворювання і стану:
- тромбози вен (частіше - глибоких) нижніх кінцівок;
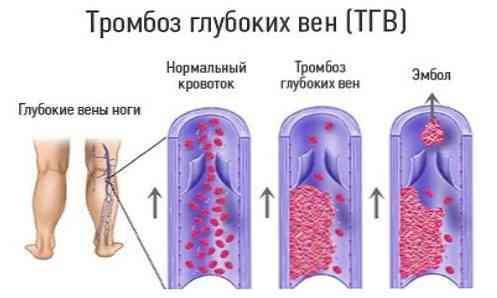
- тромбофлебіти глибоких тазових вен;
- постільний режим, призначений в післяпологовому або післяопераційному періоді, з приводу важких захворювань або необхідний в силу специфіки тих чи інших станів (наприклад, перебування пацієнта в комі);
- іммобілізація (знерухомлення) верхніх і нижніх кінцівок при переломах.
Постільний режим і іммобілізація кінцівок тривалістю навіть в один тиждень значно підвищують ризик виникнення тромбозу, що тягне за собою інфаркт легкого.
В післяопераційному періоді ризик тромбозу з розвитком інфаркту легкого - найвищий при:
- кесаревому розтині;
- операціях на органах черевної порожнини;
- гінекологічних втручаннях;
- операціях на органах грудної порожнини;
- геморроідектоміі (видаленні геморою);
- операціях з приводу варикозного розширення вен нижніх кінцівок, ускладненого тромбозом або тромбофлебітом (запаленням судинної стінки і утворенням в цьому місці тромбу).
Особливо небезпечні тромби, які до внутрішньої поверхні судини кріпляться дуже маленькою поверхнею (в порівнянні з усією площею своїй поверхні). Такі тромби називаються флотируются (плаваючими). Вони практично завжди відриваються і заносяться током крові в пайові та сегментарні судини легкого.
Крім згустку крові (тромбу), в якості ембола, що закупорює судину, можуть служити:
- жирові частинки;
- скупчення пухлинних клітин;
- скупчення мікроорганізмів або їх фрагментів;
- конгломерати яєць паразитів, що потрапили в потік крові;
- газові бульбашки.
Жирова емболія кровоносних судин легенів може наступити при:
- помилковому введенні в кровоносне русло жирових суспензій (суспензій);
- переломі трубчастих кісток - особливо при політравмі (множинних травматичних ушкодженнях - наприклад, в важких ДТП), коли ламається кілька кісток, і ризик емболізації істотно зростає.
Пухлинну емболію теоретично можуть викликати клітини будь-яких пухлин, але в переважній кількості випадків її завдають скупчення клітин, що утворилися при розпаді злоякісних новоутворень на термінальних стадіях.

Якщо місце, звідки прибув емболії, невідомо, такий інфаркт легкого називають первинним, якщо воно визначено - вторинним.
розвиток хвороби
Класично інфаркт легені може розвинутися від 2-3 годин до доби. Після гострого періоду в постраждалі тканини відкладаються сольові з'єднання - процес називається організацією. Триває він не більше 7 діб.
В силу будови легкого його ділянку, який постраждав від браку кисню, за формою схожий на піраміду (або клин). Її верхівка спрямована в бік кореня легені, а підстава - в протилежну сторону.
 У міру того, як уражена тканина страждає від нестачі кисню, вона стає темно-вишневого кольору, щільної по консистенції і випирає над сусідніми здоровими ділянками. Незважаючи на те, що кровопостачання плеври, прилеглої до ураженого фрагменту легкого, не страждає, вона змінюється теж - стає матовою, а далі й зовсім тьмяною, в відповідній ділянці плевральної порожнини може накопичуватися кровянистое вміст.
У міру того, як уражена тканина страждає від нестачі кисню, вона стає темно-вишневого кольору, щільної по консистенції і випирає над сусідніми здоровими ділянками. Незважаючи на те, що кровопостачання плеври, прилеглої до ураженого фрагменту легкого, не страждає, вона змінюється теж - стає матовою, а далі й зовсім тьмяною, в відповідній ділянці плевральної порожнини може накопичуватися кровянистое вміст.
Кисневе голодування фрагмента легкого, що трапилося через закупорку гілок легеневих артерій, призводить до того, що клітини легеневої тканини починають пошкоджуватися. Буває, що з сусідніх ділянок легені з нормальним кровопостачанням сюди спрямовується кров - розвивається так звана геморагічна (кров'яна) різновид інфаркту легкого. До вогнища ураження нерідко спрямовується інфекція, тому при інфаркті легкого може приєднатися так звана інфаркт-пневмонія, істотно ускладнює перебіг захворювання.
Інфаркт легені - це не остаточний результат порушеного кровопостачання. Його можливі результати:
- резорбція (розсмоктування зміненої через кисневе голодування тканини);
- інфільтраційні зміни (ущільнення);
- рубцювання;
- абсцес (нагноєння) потерпілого ділянки легкого;
- гангрена (руйнування) легеневої тканини.
Симптоми інфаркту легкого
Симптоми інфаркту легкого залежать від того, на якому рівні трапилася закупорка кровоносної судини. Вона буває наступних видів:
- емболія дрібних гілок легеневих артерій;
- субмассівную (емболи забивають гілки, які відповідають за кровопостачання сегментів легені або цілих його часткою);
- масивна (закупорка центрального стовбура легеневої артерії або її основних гілок).
За цими критеріями розрізняють такі види інфаркту легкого, як:
- обмежений - закупорюються ті гілки легеневої артерії, які забезпечують кров'ю сегменти легкого і менші його ділянки;
- великий - уражаються більш великі судини або безліч дрібних (множинна емболія).
Симптоми інфаркту легкого розвиваються не відразу з моменту закупорки кровоносної сосуда- вони починають чітко виявлятися в середньому через 2-3 дня з моменту закупорки. Основні клінічні ознаки захворювання:
- біль в грудній клітці;
 кровохаркання - виділення мокротиння з домішкою крові ( "іржава мокрота");
кровохаркання - виділення мокротиння з домішкою крові ( "іржава мокрота");- підвищення температури тіла;
- при вираженій гіпертермії можливі задишка (до 20 актів дихання за хвилину) і почастішання серцебиття (більше 100 ударів в хвилину);
- блідість, а потім ціаноз (синюшність) шкірних покривів і видимих слизових оболонок;
- можливі перебої в роботі серця арітміческого характеру, а також зниження артеріального тиску - в критичних випадках з розвитком колапсу (раптово розвивається серцево-судинної недостатності).
Біль у грудній клітці при інфаркті легкого має наступні характеристики:
- гостра;
- інтенсивна (схожа частково на біль при стенокардії - грудній жабі);
- посилюється при активностях - кашлі, спробі вдихнути глибше, нахилі тулуба.
Больові відчуття означають, що з ураженням плеври (сама легенева тканина не болить) - в місці ураженого фрагмента легкого розвивається так званий реактивний плеврит, їм страждає близько половини хворих з інфарктом легкого.
Кровохаркання спостерігається майже у половини хворих з інфарктом легкого. У 5-6% пацієнтів можливо легенева кровотеча.
Гіпертермія становить від 37,1 до 37,8 градусів за Цельсієм. Вона здатна утримуватися тривалий час - до 2 тижнів. Якщо розвинулася інфаркт-пневмонія - температура тіла може піднятися до 39 градусів за Цельсієм.
Слід пам'ятати, що при інфаркті легкого можуть розвинутися симптоми з боку не тільки серцево-судинної і дихальної, а й інших органів і систем - в першу чергу:
- головного мозку;
- травної системи.
Можливі церебральні розлади:
- запаморочення;
- судоми;
- кома.
Симптоми ос боку шлунково-кишкового тракту:
- нудота;
- блювота, не пов'язана з прийомом їжі;
- жовтяниця (вона настає через вторинних змін в печінкової тканини, які тягнуть до розпаду гемоглобіну).
Якщо вражений ділянку легкого, розташований близько до діафрагмальної плеври, можуть виникнути ознаки гострого живота - в першу чергу виражені болі в животі і порушення роботи кишечника.
Інфаркт легені буває:
- неускладнений;
- ускладнений.
Найчастішими ускладненнями тієї патології є:
- бактеріальна пневмонія;
- кандидоз (грибкове ураження);
- абсцес легені (обмежене нагноєння);
- гангрена (омертвіння) легені;
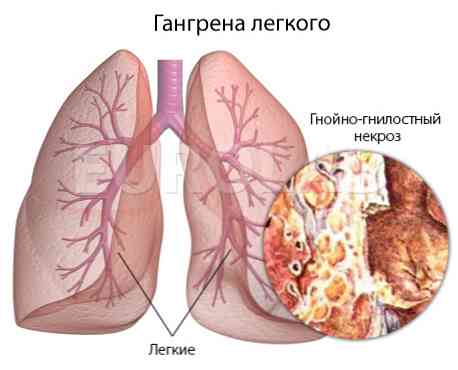
- емпієма плеври (нагноєння з нечіткими межами);
- сепсис (тотальне інфекційне ураження організму).
Діагностика інфаркту легкого
Інфаркт легені діагностують спільними зусиллями пульмонолог і кардіолог. Діагноз ставлять на підставі скарг, даних фізикального дослідження (огляд, обмацування грудної клітини, її простукування і вислуховування фонендоскопом) і результатів додаткових методів дослідження.
При інфаркті легкого інформативним є цілий ряд інструментальних методів дослідження - це:
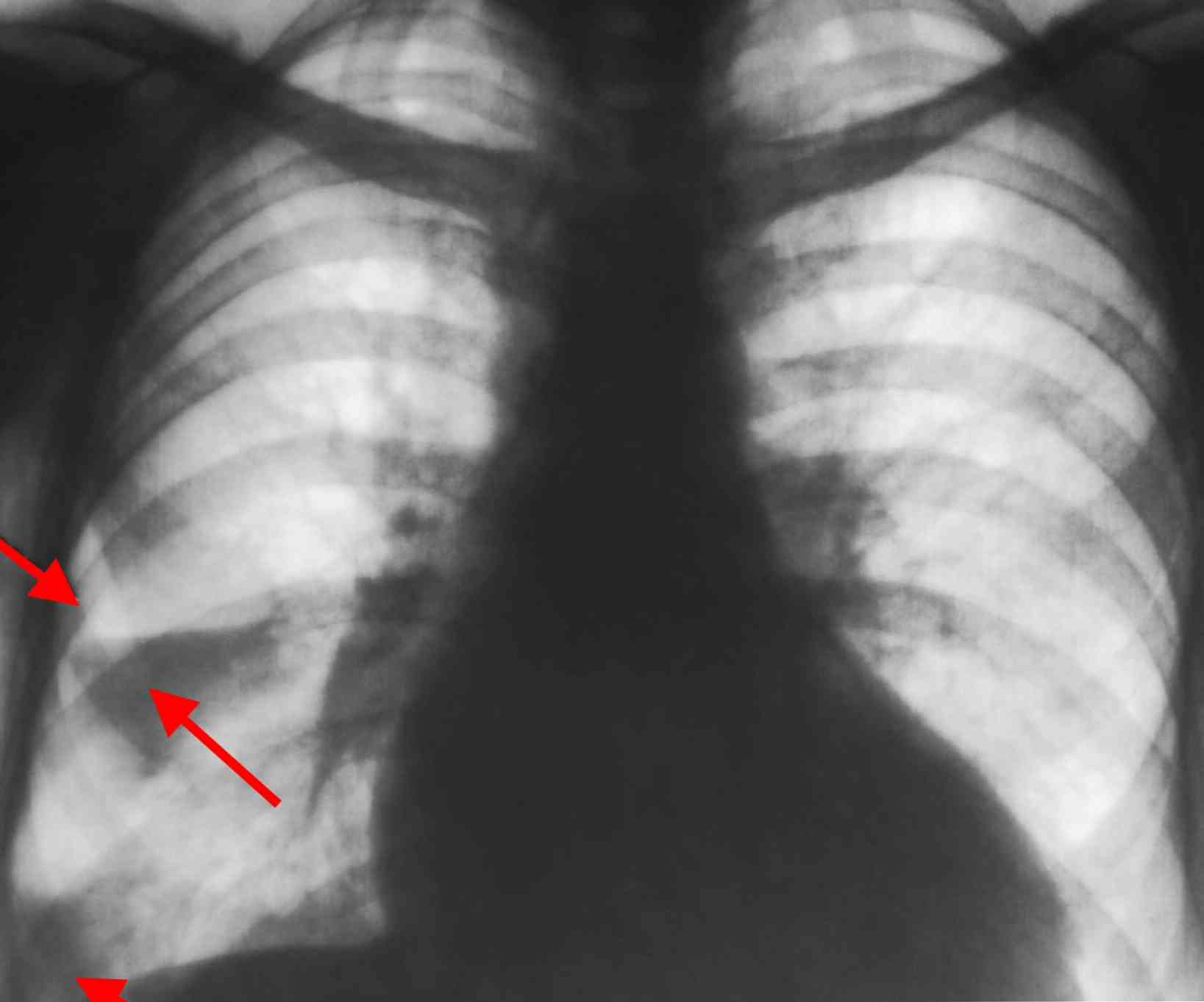 рентгенографія легенів в двох проекціях - на знімку можна побачити той самий "клин" легеневої тканини, який постраждав від браку кисню, а також рідину в плевральній порожнині;
рентгенографія легенів в двох проекціях - на знімку можна побачити той самий "клин" легеневої тканини, який постраждав від браку кисню, а також рідину в плевральній порожнині;- комп'ютерна томографія і її більш прогресивна різновид мультиспіральному комп'ютерна томографія (МСКТ) - результати будуть ті ж, що і при рентгенографії;
- ЕКГ - фіксуються ознаки перевантаження правої половини серця;
- ехокардіографія (ЕхоКГ) - під час неї виявляють ознаки (їх ще називають ЕхоКГ-маркерами) підвищення тиску крові в легеневій артерії, а також тромби в розширених правих відділах серця;
- ультразвуковадоплерографія вен нижніх кінцівок (УЗДГ), або УЗД судин - з її допомогою можна виявити тромби у венах нижніх кінцівок;
- ангіопульмонографія - вона демонструє закупорку гілок легеневої артерії;
- сцинтиграфія легких - за допомогою цього методу підтверджують погіршення кровопостачання тканини легені.
Лабораторні методи дослідження, які застосовують в діагностиці інфаркту легкого, такі:
- загальний аналіз крові - діагностується помірне збільшення кількості лейкоцитів як реакція на "зіпсовані" клітини легкого;
- біохімічний аналіз крові - в ньому будуть підвищені лактатдегидрогеназа (утворюється в процесі клітинного дихання) і загальний білірубін (через розпад гемоглобіну у вторинно ураженої печінки);
- аналіз газового складу крові - фіксується зниження кількості кисню.
Диференціальна (відмінна) діагностика
Через схожість ознак інфаркт легкого слід відрізняти від таких захворювань, як:
- крупозна пневмонія (запалення легенів з утворенням рідини в альвеолах);
- спонтанний пневмоторакс (поява без видимих причин повітря в плевральній порожнині);
- ателектаз (спадання) легені;
- інфаркт міокарда (омертвіння серцевого м'яза через брак кисню);
- перикардит (запалення серцевої сорочки);
- міокардит (запалення серцевого м'яза різного походження);
- перелом ребер
і деякі інші.
Лікування інфаркту легкого
Лікувальні заходи при інфаркті легкого полягають в:
- першої допомоги;
- лікуванні в умовах стаціонару.
У зв'язку з тим, що кисневе голодування легких загрожує для всього організму, лікування інфаркту легкого слід почати в екстреному порядку.
У якості першої допомоги купируют больовий синдром - з цією метою вводять сильнодіючі ненаркотичні або наркотичні знеболюючі. Хворого негайно доставляють у відділення реанімації та інтенсивної терапії.
Найперша лікувальна завдання при інфаркті легкого:
- ліквідувати вже наявний тромб;
- запобігти подальшому тромбоутворення;
- підвищити артеріальний тиск, що знизилася через закупорку легеневої артерії.
Для руйнування (розчинення) вже тромбів використовують фібринолітики.
Для запобігання повторного тромбоутворення застосовують антикоагулянти:
- прямої дії (до них відноситься і гепарин);
- непрямої дії.
Антикоагулянти слід вводити під постійним контролем коагулограми, щоб не спровокувати кровотечу. Необхідно пам'ятати, що вони мають протипоказання до застосування - це:
- внутрішня кровотеча будь-якого походження;
- виразкова хвороба шлунка і 12-палої кишки;
- геморагічні діатези (підвищена кровоточивість тканин);
- злоякісні пухлини різної локалізації.
 При артеріальній гіпотонії вводять препарати, що звужують судини, а також проводять внутрішньовенне крапельне введення інфузійних розчинів.
При артеріальній гіпотонії вводять препарати, що звужують судини, а також проводять внутрішньовенне крапельне введення інфузійних розчинів.
Для лікування, а також профілактики инфарктной пневмонії призначають антибіотики широкого спектру дії.
Вкрай важливим методом лікування при інфаркті легкого є інгаляція кисню.
Якщо всі ці методи не викликали належного ефекту, ставиться питання про оперативне витяганні тромбу з легеневої артерії - тромбоектоміі. Під час цієї операції також в систему нижньої порожнистої вени вставляють спеціальний фільтр, який в подальшому буде "відсіювати" тромби.
При закупорці гілок легеневої артерії іншими емболами лікування практично те саме. У тому числі вводять препарати, що запобігають утворенню тромбів - при емболії будь-якого генезу може розвинутися коагулопатія (порушення згортання крові).
профілактика
Для попередження інфаркту легкого слід уникати всіх факторів, які можуть викликати закупорку легеневої артерії. Так як в переважній кількості випадків емболізації викликає тромб, слід дотримуватися способу життя, що виключає тромбоутворення або принаймні знижує його ризик:
- своєчасно надавати медичну допомогу при ознаках тромбофлебіту (особливо при варикозному розширенні вен нижніх кінцівок);
- при захворюваннях вен нижніх кінцівок використовувати трикотажне білизну (спеціальні еластичні панчохи) або, як мінімум, проводити бинтування ніг еластичними бинтами (архаїчний метод, але менш витратний);
- після оперативних втручань не ігнорувати заняття звичайної лікувальною гімнастикою, сподіваючись тільки на медикаменти;
- в міру можливостей після операцій практикувати ранній підйом;
- дотримуватися термінів використання внутрішньовенних катетерів для краплинного введення ліків;
- кинути палити (викликаючи звуження судин, нікотин ускладнює перебіг інфаркту легкого).
Прогноз при інфаркті легкого
Прогноз при інфаркті легкого - досить непростий: зволікання в діагностиці та лікуванні може привести до необоротного руйнування легеневої тканини. Загрози для здоров'я і життя пацієнта можна уникнути завдяки своєчасній діагностиці та екстреним лікувальним заходам.
Ризик для здоров'я і життя при інфаркті легкого підвищується за таких умов:
- наявність важкої хронічної серцево-судинної недостатності;
- настали ускладнення (інфаркт-пневмонія, абсцес і гангрена легкого, сепсис);
- повторювані випадки тромбоемболії легеневої артерії.
Ковтонюк Оксана Володимирівна, медичний оглядач, хірург, лікар-консультант


 вік старше 60 років;
вік старше 60 років; миготлива аритмія (хаотичне скорочення окремих волокон серцевого м'яза);
миготлива аритмія (хаотичне скорочення окремих волокон серцевого м'яза);
 кровохаркання - виділення мокротиння з домішкою крові ( "іржава мокрота");
кровохаркання - виділення мокротиння з домішкою крові ( "іржава мокрота");
 рентгенографія легенів в двох проекціях - на знімку можна побачити той самий "клин" легеневої тканини, який постраждав від браку кисню, а також рідину в плевральній порожнині;
рентгенографія легенів в двох проекціях - на знімку можна побачити той самий "клин" легеневої тканини, який постраждав від браку кисню, а також рідину в плевральній порожнині;