
 Кіста жовчного міхура - його освіту, яке виникає через скупчення всередині міхура порції слизу, що давить на міхурну стінку і випинається її у вигляді окремої структури з порожниною. Це утворення невоспалительного походження. У разі приєднання патогенної інфекції стінка кісти може запалюватися і провокувати картину гострого живота.
Кіста жовчного міхура - його освіту, яке виникає через скупчення всередині міхура порції слизу, що давить на міхурну стінку і випинається її у вигляді окремої структури з порожниною. Це утворення невоспалительного походження. У разі приєднання патогенної інфекції стінка кісти може запалюватися і провокувати картину гострого живота.
Патологію ще називають водянкою жовчного міхура.
причини
Найголовніша безпосередня причина виникнення кісти жовчного міхура - порушення відтоку його вмісту. Також має значення раніше перенесене запалення жовчного міхура і жовчовивідних шляхів, через якого порушується нормальна структура слизової оболонки міхура і проток.
В свою чергу порушення відтоку з жовчного міхура можуть викликати будь-які причини, через які його вміст не може вийти в просвіт 12-палої кишки. Всі фактори можна розділити на дві великі групи:
- обструктивні (внутрішні);
- рестриктивні (зовнішні).
Обструктивні чинники - все ті, які стають на шляху струму жовчі в протоки міхура. До них відносяться:
- згустки слизу (при аномально вузькому протоці);
- камені жовчного міхура, що застрягли в його протоці;
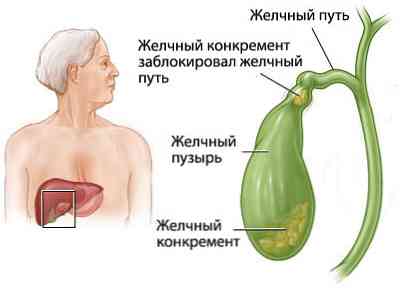
- дрібнодисперсні конкременти - їх ще називають піском;
- новоутворення. Це можуть бути пухлини гирла жовчного міхура (місця його переходу в протоки міхура), протоки міхура і просвіту жовчного міхура, які змістилися і закрили вихід з нього;
- рідше - скупчення паразитів.
Рестриктивні чинники - все ті, які чинять тиск на міхуровопротока, через що його просвіт звужується, і вміст жовчного міхура не здатна вилитися в 12-палої кишки. До таких факторів належать такі патології і стану:
- пухлини, що утворюються в черевній порожнині і тиснуть на жовчовивідні протоки;
- рубцеві зміни (зокрема, після операцій на жовчовивідних шляхах);
- перегини протоки, що є за своїм походженням вродженими аномаліями;
- спайки - сполучнотканинні перемички, які можуть утворитися в черевній порожнині з багатьох причин.
 Особливо часто до здавлення жовчної протоки призводять спайки, що утворилися при захворюваннях з боку органів черевної порожнини, які супроводжуються гнійними ускладненнями. Організм намагається захиститися від гнійного процесу і продукує в надлишку фібрин, який «склеює» внутрішні органи, а в подальшому лежить в основі утворення спайок. Простір навколо жовчного міхура само по собі вузьке, тому навіть невеликої кількості спайок досить, щоб заповнити його і стати перешкодою для відтоку вмісту жовчного міхура по протоки міхура. Також утворення кіст жовчного міхура через передаються статевим шляхом часто спостерігається після оперативного втручання на органах черевної порожнини.
Особливо часто до здавлення жовчної протоки призводять спайки, що утворилися при захворюваннях з боку органів черевної порожнини, які супроводжуються гнійними ускладненнями. Організм намагається захиститися від гнійного процесу і продукує в надлишку фібрин, який «склеює» внутрішні органи, а в подальшому лежить в основі утворення спайок. Простір навколо жовчного міхура само по собі вузьке, тому навіть невеликої кількості спайок досить, щоб заповнити його і стати перешкодою для відтоку вмісту жовчного міхура по протоки міхура. Також утворення кіст жовчного міхура через передаються статевим шляхом часто спостерігається після оперативного втручання на органах черевної порожнини.
У ряді випадків зустрічається комбінація внутрішніх і зовнішніх факторів, що порушують відтік вмісту жовчного міхура і провокують виникнення його водянки.
розвиток хвороби
Зверніть увагуКіста жовчного міхура завжди є вторинним патологічним процесом - виникає на тлі інших патологічних захворювань, а сама по собі як первинна освіта не формується.
Спершу в жовчному міхурі накопичується жовч. Якщо якийсь час її порція не здатна вилитися поза міхура, вона поступово всмоктується епітеліальними клітинами, що вистилають жовчний міхур зсередини. Але для епітелію цей процес не є типовим - в його структурах починається збій, клітини починають виробляти тягучу слиз, яка не здатна до зворотного всмоктуванню. Саме через утворення та накопичення слизового вмісту в просвіті жовчного міхура і утворюється кіста - скупчення однієї тільки жовчі не здатна привести до її формування.
При подальшому накопиченні слизу міхур починає збільшуватися й розширюватися в області дна. Процес формування кісти запускається не відразу - при утворенні слизового вмісту під його тиском стінка жовчного міхура здатна розтягуватися зі збільшенням обсягу міхура до певної величини.

Утворення кісти жовчного міхура сприяє і те, що пасаж (відтік) по протоки міхура порушується досить швидко. Цьому сприяють особливості протоки:
- локалізація - він знаходиться в товщі сполучнотканинних формувань, досить тісно межують з ним;
- невеликий діаметр просвіту - до трьох міліметрів.
Процес формування кісти може затягнутися на досить тривалий час, тому що утворюється слиз частково витікає через протоки міхура в 12-палої кишки. З іншого боку, повільне поступове розтягування стінки жовчного міхура часто не проявляється ніякими клінічними симптомами. У цьому полягає небезпека розвитку кісти - найчастіше вона може проявитися тільки при виникненні ускладнень, які будуть описані нижче.
Якщо кіста існує тривалий час, то стінки жовчного міхура поступово товщають, а слизова оболонка стає пухкої, в ній утворюються щільні складки. Це стає передумовою для виникнення запального процесу в міхурі.
Симптоми кісти жовчного міхура
 Нерідко кіста жовчного міхура здатна довгі роки протікати безсимптомно. Хворих іноді можуть турбувати дискомфортні відчуття в правому підребер'ї і невиражена диспептична симптоматика (нудота), але вони списують такі прояви на порушення харчового режиму або інші захворювання з боку шлунково-кишкового тракту.
Нерідко кіста жовчного міхура здатна довгі роки протікати безсимптомно. Хворих іноді можуть турбувати дискомфортні відчуття в правому підребер'ї і невиражена диспептична симптоматика (нудота), але вони списують такі прояви на порушення харчового режиму або інші захворювання з боку шлунково-кишкового тракту.
Відсутність симптоматики також характерно, якщо кіста розвинулася через здавлювання протоки ззовні (найчастіше - рубцевими тканинами. У таких випадках перша симптоматика може з'явитися тільки при досягненні жовчним міхуром істотних розмірів.
При значному збільшенні кісти можуть турбувати:
- болю в животі;
- напади нудоти;
- іноді блювота.
Характеристики болів:
- по локалізації - в правому підребер'ї. Вони можуть віддавати (віддавати) в праву половину тулуба і грудної клітини (праву ключицю), спину (частіше - праву лопатку), рідко - в праву половину шиї;
- за характером - ниючі, іноді ниючі-колючі;
- по вираженості - до розвитку ускладнень помірні або середньої інтенсивності, виражені при порушенні харчового режиму і при приєднанні ускладнень;
- з нападами нудоти і блювоти можуть бути не пов'язані, хоча нудота і блювота іноді виникають на тлі больового синдрому;
- посилюються при зміні положення тіла. З цієї причини болю можуть турбувати в нічний час, коли хворий змінює положення під час сну;
- купіруються спазмолітиками і анальгетиками.
Часто больовий синдром починає проявлятися в разі загострення хронічного холециститу.
Через те, що кіста жовчного міхура так чи інакше впливає на пасаж жовчі в 12-палої кишки, можуть проявлятися диспептичні порушення:
- відрижка з присмаком гіркого (жовчі);
- розлади з боку шлунково-кишкового тракту (нечастий пронос).
Описані випадки великий кісти жовчного міхура, при раптовому спорожнення якої (наприклад, в результаті спонтанного зсуву конкременту) слиз виходила в 12-палої кишки, викликаючи її роздратування і, як наслідок, виражений пронос.
Якщо приєднується інфекція, то кіста жовчного міхура може проявлятися клінічними симптомами гострого холециститу (кам'яного або бескаменного). При цьому спостерігаються:
- наростання болю в правому підребер'ї;
- підвищення температури тіла (аж до 38,7-39,2 градусів за Цельсієм);
- виражена нудота;
- блювота - має швидше рефлекторний характер і полегшення не приносить.
діагностика

Через те, що кіста жовчного міхура тривалий час може не провокувати клінічної симптоматики, діагностика утруднена. Часто кісту виявляють випадково, під час обстеження з приводу будь-яких порушень з боку шлунково-кишкового тракту (і не тільки).
У ряді випадків кіста жовчного міхура виявляється як випадкова знахідка під час операцій на органах шлунково-кишкового тракту. Якщо в поле зацікавленості хірургів знаходяться не жовчовивідні шляхи, іноді таку кісту, якщо вона невеликого розміру, що не діагностують навіть під час операції - через деякий час вона проявляється вираженими ознаками.
Для виключення або підтвердження діагнозу кісти жовчного міхура необхідно залучити додаткові методи діагностики - фізикальні, інструментальні та лабораторні.
При ретельному огляді може бути виявлений злегка жовтуватий відтінок шкірних покривів.
При пальпації передньої черевної стінки спостерігаються:
- хворобливість в правому підребер'ї, яка може посилитися при зміні положення тіла хворого (через те, що кіста розміщується більш поверхнево і стає більш доступною для пальпації);
- при глибокій пальпації у худих або хворих з астенічним типом статури може прощупується рухливе пружне освіту овальної або витягнутої форми, помірно хворобливе.
При аномальному (поверхневому) розташуванні жовчного міхура його кіста може прощупується без особливих зусиль. Пальпацію живота при підозрі на кісту жовчного міхура слід проводити гранично акуратно, щоб уникнути порушення цілісності її стінки і прориву.
Перкусія (простукування) живота часто неінформативна, так як кіста є розширенням дна жовчного міхура, який лежить глибоко під печінкою. При нечастому поверхневому розташуванні звук при постукуванні по передній черевній стінці буде над кістою глухим (як по судині з рідиною). Аускультація живота (прослуховування фонендоскопом) неінформативна.
Основна роль в діагностиці належить інструментальним методам діагностики. Застосовують такі методи, як:
- оглядова рентгеноскопія і -графія органів черевної порожнини - вона допоможе виявити кісту при її великих розмірах. Необхідно обстеження зі зміною положення хворого, так як контури кісти можуть зливатися з контурами жовчного міхура і часткою печінки;
- ультразвукове дослідження (УЗД) жовчного міхура і жовчовивідних шляхів - більш інформативний метод, так як допоможе виявити кісту будь-яких розмірів. Можливості УЗД дозволяють оцінити розміри кісти, товщину її стінки (і, як результат, схильність до прориву), ступінь прилягання до сусідніх органів, стан жовчного міхура, а також при наявності конкрементів проаналізувати ризик їх переміщення в протоки міхура з ризиком його закупорки і збільшення кісти ;
- ретроградна холангіопанкреатографія - при ній за допомогою тонкого зонда через фатер сосок (місце впадання протоки в 12-палої кишки) водять контрастну речовину і роблять рентген-знімок. Якщо є кіста, то жовчний міхур буде нетипової форми, з МІШКОПОДІБНИХ освітою в області дна. Якщо в протоки міхура є камінь, міхур і кіста контрастною речовиною не заповнюються;
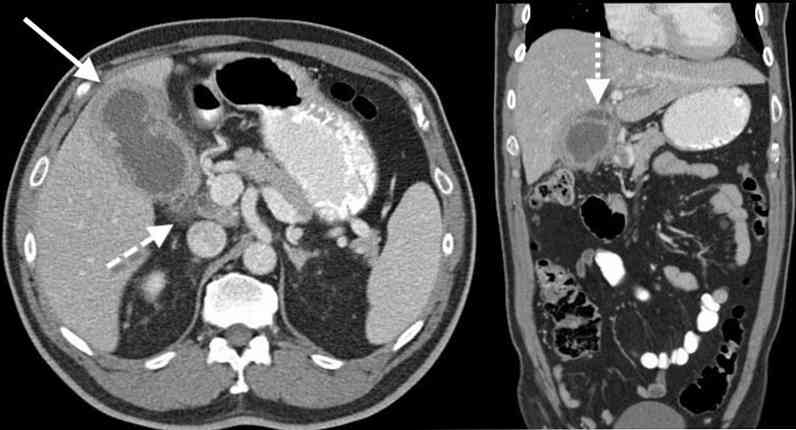 Комп'ютерна томографія жовчовивідних шляхів (КТ) дозволить оцінити на комп'ютерних зрізах стан жовчного міхура і не тільки вже сформувалася кісту практично будь-якого розміру, але і витончення стінки міхура, побічно свідчать про прийдешнє Випирання цього фрагмента і утворенні порожнини кісти. Також під час проведення КТ чітко візуалізуються рубці і пухлини, які здавлюють міхуровопротока. Перед майбутньою операцією це полегшує хірургам розуміння локальної анатомії;
Комп'ютерна томографія жовчовивідних шляхів (КТ) дозволить оцінити на комп'ютерних зрізах стан жовчного міхура і не тільки вже сформувалася кісту практично будь-якого розміру, але і витончення стінки міхура, побічно свідчать про прийдешнє Випирання цього фрагмента і утворенні порожнини кісти. Також під час проведення КТ чітко візуалізуються рубці і пухлини, які здавлюють міхуровопротока. Перед майбутньою операцією це полегшує хірургам розуміння локальної анатомії;- магніто-резонансна томографія (МРТ) - має ті ж діагностичні можливості, що і КТ;
- діагностична лапароскопія - самий інформативний метод для виявлення кісти жовчного міхура. Завдяки оптичній системі, вбудованої в лапароскоп, ендоскопіст бачить жовчний міхур, характер зміни його стінок, а також характерне білувате вміст, яке просвічує крізь витончення стінки жовчного міхура (це і буде слиз). Недолік лапароскопії - неможливість з'ясувати причину закупорки протоки міхура зсередини, але це виправляється проведенням інших методів діагностики (УЗД, КТ, МРТ).
Результати лабораторних методів дослідження будуть інформативними при кісті жовчного міхура тільки в разі ускладнень:
- загальний аналіз крові - при приєднанні інфекції визначається збільшення кількості лейкоцитів і ШОЕ;
- бактеріологічне дослідження кісти - його проводять постфактум, після видалення жовчного міхура.
Якщо слизової вміст виходить через протоки міхура в 12-палої кишки під час гастродуоденоскопії, виконуваної з приводу іншої патології шлунково-кишкового тракту, і забору кишкового вмісту для аналізу, то воно також буде виявлено при мікроскопічному дослідженні дуоденального вмісту.
Диференціальна діагностика
Диференціальну (відмінну) діагностику кісти жовчного міхура слід проводити в першу чергу з такими захворюваннями, як:
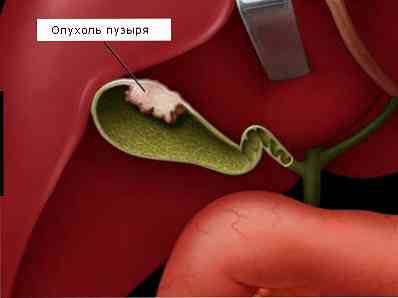 пухлини шлунка і товстого кишечника;
пухлини шлунка і товстого кишечника;- ехінококоз;
- калькульознийхолецистит;
- глистяні інвазії;
- чужорідне тіло черевної порожнини;
- пухлини печінки, жовчного міхура і жовчовивідних шляхів (як доброякісні, так злоякісні).
ускладнення
Ускладнення кісти жовчного міхура в 80-90% клінічних випадків зустрічаються при тривалому існуванні кісти (в середньому це 2-3 роки, хоча в деяких випадках спостерігається блискавичний розвиток ускладнень - в перші півроку "життя" кісти жовчного міхура). До найчастішим відносяться такі ускладнення, як:
- розрив кісти і вихід її слизового вмісту в черевну порожнину;
- приєднання інфекційного агента, нагноєння вмісту кісти з наступним можливим проривом в черевну порожнину і виникненням перитоніту;
- утворенняінфільтрату навколо жовчного міхура і його кісти. Він утворюється в тому випадку, якщо стінка кісти истончена до освіти мікропор, але не розривається. Через мікропори вміст мікропорціями виходить з жовчного міхура в черевну порожнину і провокує уповільнений запальний процес з випаданням пластівців фібрину, слипанием прилеглих структур і отграничением інфікованого ділянки від іншої частини черевної порожнини;
- кровотеча.
Інфікування кісти найчастіше провокується бактеріальною інфекцією, рідше вірусної і найпростішими - наприклад, кишковою паличкою, здатної проникнути в просвіт жовчного міхура і його кісти з 12-палої кишки. Інфекційний агент може бути занесений з 12-палої кишки в просвіт кісти під час ретроградної панкреатохоланіографіі, коли кінчик зонда, який містить частинки зараженого кишкового вмісту, вводиться лікарем у просвіт протоки міхура. Нагноєння вмісту кісти і самого жовчного міхура проходить практично одночасно - розвивається емпієма жовчного міхура.
Якщо вміст розірваної кісти асептичне - розвивається асептична форма перитоніту, яка при приєднанні інфекції переходить в гнійний перитоніт (спершу місцевий, потім розлитої).
Перитоніт, що виник через порушення цілісності стінки кісти, спочатку має досить мізерну симптоматику, так як жовчний міхур і його кіста знаходяться глибоко в подпеченочном просторі. Повноцінні симптоми розвитку перитоніту в таких випадках можуть розвинутися через 4-6-8 годин з моменту розриву стінки кісти.
Лікування кісти жовчного міхура
Через тривалу відсутність клінічної симптоматики лікування часто починають із запізненням. Нерідко лікарі змушені приступати відразу до лікування виник ускладнення - тільки завдяки йому в ряді випадків і діагностується кіста.
Лікування кісти жовчного міхура залежить від її:
- розмірів;
- причини виникнення;
- ускладнень.
Якщо кісту вдалося виявити на початкових стадіях, а повторне обстеження не фіксує її збільшення, то можлива консервативна тактика ведення такого пацієнта:
- дотримання дієти;
- динамічне спостереження;
- уникнення надмірних фізичних навантажень.
Єдиний радикальний метод позбавлення від кісти жовчного міхура - хірургічний. Негайна операція показана при:
- великих розмірах кісти;
- її прогресуючому збільшенні;
- прогресуючому истончении стінки кісти.
З операцією не слід баритися при виявленні кісти в середній віковій категорії - 40-45 років. Кіста тривалий час може проіснувати без ускладнень, але так як ризик їх є в 90-100% випадків, вони можуть розвинутися як раз в зрілому віці, коли зростає операційний ризик - а тим більше при хірургічному втручанні, виконаному в ургентному (терміновому) порядку.
Методом вибору є видалення жовчного міхура (холецистектомія). Поруч хірургів зроблені спроби висікання кісти (щоб зберегти жовчний міхур), але результати не відповідають очікуванням, так як міхур, "що має" кісту, вже скомпрометований спочатку. Також проводять внутрішнє дренування кісти - утворення повідомлення з її просвітом, щоб з нього витікала слиз. Така операція проводиться досить рідко.
Холецистектомію при наявності кісти жовчного міхура проводять:
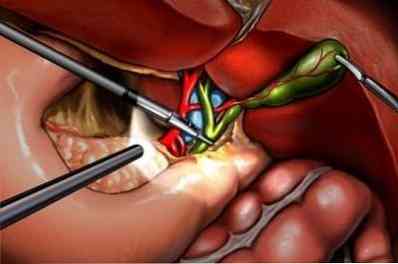 відкритим методом (Традиційна лапаротомія з розрізом передньої черевної стінки);
відкритим методом (Традиційна лапаротомія з розрізом передньої черевної стінки);- через міні-доступ (Версія відкритої холецистектомії, але без широкого розтину живота);
- за допомогою лапароскопічної холецистектомії - із залученням лапароскопа (апарату з вбудованою оптикою). Принцип такого методу: лапароскоп вводять в черевну порожнину через невеликий отвір і виконують видалення жовчного міхура.
Найменш травматичний метод - лапароскопічна холецистектомія. Але в разі атипового розташування міхура, великих розмірів кісти або наявності ускладнень видалення скомпрометованого жовчного міхура проводять за допомогою традиційного відкритого методу.
Холецистектомію в неускладнених випадках можуть провести за час діагностичної лапароскопії, яка з методу обстеження за фактом перетворюється в лікувальну маніпуляцію.
профілактика
Специфічної профілактики кісти жовчного міхура немає. З превентивної (попереджувальної) метою необхідно дотримуватися загальні рекомендації для підтримки анатомо-фізіологічного благополуччя жовчного міхура. це:
 здоровий спосіб життя;
здоровий спосіб життя;- посильні фізичні навантаження;
- раціональне харчування з грамотної навантаженням шлунково-кишкового тракту в цілому і жовчного міхура зокрема;
- обмеження гострої, солоної, смаженої їжі, відмова від шкідливих продуктів (чіпси, поп-корн, вуличні хот-доги, газована вода від відомих брендів і так далі);
- своєчасне виявлення патології жовчного міхура (особливо жовчнокам'яної хвороби), спостереження у гастроентеролога і своєчасне лікування (не виключається і хірургічний метод).
прогноз
Прогноз в більшості випадків сприятливий. В цілому кіста жовчного міхура не є небезпечним захворюванням.
Прогноз може погіршитися при тривалому безсимптомному перебігу і при досить пізньому виявленні кісти, коли ускладнення можуть настати в будь-яку хвилину, а також при вже виникли ускладнення. Такий розвиток клінічної ситуації можна попередити, якщо не ігнорувати проходження щорічних профілактичних оглядів на своєму підприємстві, а при їх відсутності самостійно ініціювати відвідування гастроентеролога навіть при відсутності будь-яких скарг з боку шлунково-кишкового тракту і, зокрема, жовчовивідних шляхів.
Ковтонюк Оксана Володимирівна, медичний оглядач, хірург, лікар-консультант



 Комп'ютерна томографія жовчовивідних шляхів (КТ) дозволить оцінити на комп'ютерних зрізах стан жовчного міхура і не тільки вже сформувалася кісту практично будь-якого розміру, але і витончення стінки міхура, побічно свідчать про прийдешнє Випирання цього фрагмента і утворенні порожнини кісти. Також під час проведення КТ чітко візуалізуються рубці і пухлини, які здавлюють міхуровопротока. Перед майбутньою операцією це полегшує хірургам розуміння локальної анатомії;
Комп'ютерна томографія жовчовивідних шляхів (КТ) дозволить оцінити на комп'ютерних зрізах стан жовчного міхура і не тільки вже сформувалася кісту практично будь-якого розміру, але і витончення стінки міхура, побічно свідчать про прийдешнє Випирання цього фрагмента і утворенні порожнини кісти. Також під час проведення КТ чітко візуалізуються рубці і пухлини, які здавлюють міхуровопротока. Перед майбутньою операцією це полегшує хірургам розуміння локальної анатомії; пухлини шлунка і товстого кишечника;
пухлини шлунка і товстого кишечника; відкритим методом (Традиційна лапаротомія з розрізом передньої черевної стінки);
відкритим методом (Традиційна лапаротомія з розрізом передньої черевної стінки); здоровий спосіб життя;
здоровий спосіб життя;