
 Ілеїт - гостре або хронічне запальне ураження клубової кишки, яка є кінцевим відділом тонкого кишечника.
Ілеїт - гостре або хронічне запальне ураження клубової кишки, яка є кінцевим відділом тонкого кишечника.
У порівнянні з іншими захворюваннями шлунково-кишкового тракту илеит не є критичним станом, але при виражених проявах здатний істотно погіршити якість життя пацієнтів.
Загальні дані
Це захворювання зустрічається досить часто - воно виникає в різних формах хоч раз в житті у, за різними даними, 70-95% населення. Ілеїт буває:
- ізольований, коли уражається тільки клубова кишка;
- поєднаний - якщо спостерігається разом із запальним ураженням інших відділів травного тракту.
Найчастіше илеит поєднується з:
- дуоденітом (запаленням 12-палої кишки);
- еюніта (запаленням тонкої кишки, яка знаходиться між 12-палої і клубової кишкою).
В основному хворіють в молодому віці - від 20 до 40 років. Кілька частіше страждає чоловіча стать.
 В цілому ж хронічна форма захворювання становить, за різними даними, від 5 до 7% всієї запальної патології тонкого і товстого кишечника - це вважається високим ступенем ураження. Такий факт пояснюється тим, що Ілеїт часто не встановлені, тому вчасно не лікуються: розташування клубової кишки заважає повноцінній діагностиці запальних процесів в ній, так як діагноз ставлять переважно на основі симптомів, виключаючи ураження інших відділів кишечника - інструментальна діагностика утруднена, оскільки клубова кишка недоступна для занурення в неї зонда під час фиброгастродуоденоскопии. Через недостатню діагностики илеита лікарі нерідко йдуть помилковою тактикою лікування.
В цілому ж хронічна форма захворювання становить, за різними даними, від 5 до 7% всієї запальної патології тонкого і товстого кишечника - це вважається високим ступенем ураження. Такий факт пояснюється тим, що Ілеїт часто не встановлені, тому вчасно не лікуються: розташування клубової кишки заважає повноцінній діагностиці запальних процесів в ній, так як діагноз ставлять переважно на основі симптомів, виключаючи ураження інших відділів кишечника - інструментальна діагностика утруднена, оскільки клубова кишка недоступна для занурення в неї зонда під час фиброгастродуоденоскопии. Через недостатню діагностики илеита лікарі нерідко йдуть помилковою тактикою лікування.
причини
Ілеїт буває:
- гострим - частіше спостерігається у дітей;
- хронічним - їм частіше страждають дорослі. Хронічна форма часто характеризується рецидивуючим перебігом - чергуванням періодів затишшя і загострень.
Вміст людського кишечника не є стерильним, і илеит часто провокується інфекційним ураженням клубової кишки - бактеріальним або вірусним.
Збудниками хронічного илеита виступають:
 иерсинии - частіше, ніж будь-який інший інфекційний агент. Іерсіній - це представник ентеробактерій, який, на відміну від багатьох інших інфекційних збудників, здатний виживати і розмножуватися при низьких температурах (1-4 градуси за Цельсієм, що відповідає температурі внутрішнього середовища холодильника), а також витримувати істотне нагрівання;
иерсинии - частіше, ніж будь-який інший інфекційний агент. Іерсіній - це представник ентеробактерій, який, на відміну від багатьох інших інфекційних збудників, здатний виживати і розмножуватися при низьких температурах (1-4 градуси за Цельсієм, що відповідає температурі внутрішнього середовища холодильника), а також витримувати істотне нагрівання;- сальмонели;
- стафілококи;
- кишкова паличка;
- глисти;
- лямблії - одні з найпоширеніших протозоев-паразитів в організмі людини.
Гостра форма илеита, крім зазначених збудників, також може бути викликана вірусами - такими, як збудники:
- ротавірусів;
- ентеровірусів.
Також виділено ряд факторів, які в однаковій мірі можуть сприяти виникненню як гострої, так і хронічної форми илеита. це:
- підвищена сенсибілізація організму (алергізація);
- куріння;
- зловживання спиртними напоями;
- порушення принципів правильного харчування - зловживання жирної, смаженої, приправленою, екстрактивної (що викликає підвищене виділення секрету і ферментів шлунково-кишкового тракту) їжею;
- інтоксикація. Мають значення побутові та промислові отрути, токсини грибів, важкі метали і речовини, що використовуються в якості хімічних реагентів;
- прийом деяких груп ліків;
- ферментопатии - порушення секреції ферментів, що, в свою чергу, порушує нормальне травлення. Найчастіше для ферментопатий характерна спадкова схильність;
- хірургічне втручання з приводу захворювань шлунково-кишкового тракту.
В цілому гострий ілеїт розвивається з-з поразки клубової кишки на тлі обтяжливої фактора (найчастіше - порушення режиму харчування). Хронічна форма захворювання в абсолютній більшості випадків розвивається у тих людей, які:
 ігнорують активний спосіб життя;
ігнорують активний спосіб життя;- налягають на жирну, смажену, гостру їжу і алкоголь;
- мають супутні хвороби шлунково-кишкового тракту. Найчастіше запальне ураження клубової кишки розвивається при таких хворобах шлунково-кишкового тракту, як хронічний панкреатит, жовчнокам'яна хвороба, хронічний холангіт (запалення жовчовивідних шляхів);
- перенесли операції на органах черевної порожнини з подальшим розвитком передаються статевим шляхом.
Гострий і хронічний илеит може виникати як первинна форма захворювання, так і як вторинне прояв деяких хвороб - зокрема, це:
- туберкульоз;
- иерсиниоз - генералізоване (загальне) ураження організму иерсиниями;
- черевний тиф;
- хвороба Крона - освіту в шлунково-кишкового тракті гранулем - дрібних горбків;
- язвений коліт.
Залежно від причини виникнення все Ілеїт поділяють на:
- паразитарні;
- інфекційні;
- медикаментозні;
- аліментарні (харчові);
- токсичні;
- ферментативні;
- післяопераційні;
- змішані - при поєднанні декількох причин (наприклад, інфекції і порушення харчового режиму).
Перебіг хвороби
Ілеїт буває:
- первинний - виникає у людини зі здоровим шлунково-кишкового тракту;
- вторинний - з'являється на тлі іншої патології шлунково-кишкового тракту.
За ферментативної активності існують дві форми даного захворювання:
- атрофическая;
- неатрофіческій.
За перебігом виділяють такі форми илеита, як:
- легка;
- среднетяжелая;
- важка без ускладнень;
- важка з ускладненнями.
Якщо мова йде про хронічний, довгостроково протікає илеите, то виділяють такі його стадії, як:
- загострення;
- неповна ремісія - йде процес відновлення слизової оболонки клубової кишки і її повернення до нормального стану, клінічно спостерігається часткове затихання симптомів;
- повна ремісія - слизова оболонка практично відновлена, клінічно спостерігається повне затихання симптомів.
З точки зору тканинних змін в слизовій оболонці илеита спостерігаються класичні ознаки запалення - почервоніння, набряклість тканин, підвищення місцевої температури, болючість, яка маніфестується болями в животі, погіршення всмоктуючої здатності клубової кишки.
симптоми илеита
Класичні симптоми запального ураження клубової кишки - це:
- болю в животі;
- диспепсичні порушення;
- гіпертермія (підвищення температури тіла);
- ознаки погіршення загального стану організму.
Характеристики болів:
- по локалізації - в правої клубової області (справа внизу живота);
- по іррадіації - можуть віддавати в довколишні області живота і в пупок;
- за характером - можуть бути як ниючі, "затяжними", так і у вигляді нападів, переймоподібним;
- за інтенсивністю - від среднеінтенсівних до дуже сильних.
Диспептичні розлади - нудота, блювота, пронос, бурчання в животі, здуття кишечника, рідкий стілець - бувають при гострій формі илеита або при загостренні хронічної форми.
Гострий ілеїт характеризується:
- гострим початком;
- бурхливої симптоматикою;
- досить нетривалим перебігом і швидким одужанням. Бувають випадки, коли гострий ілеїт проходить самостійно, без лікування.
Клінічна симптоматика, характерна для гострого илеита, наступна:
 болю в правої клубової області гострі, короткочасні, можуть купироваться після відвідування хворим туалету;
болю в правої клубової області гострі, короткочасні, можуть купироваться після відвідування хворим туалету;- частий рідкий стілець. Пронос спостерігається до 20 разів на добу - хворий може вийти з туалету і тут же, буквально через хвилину, по нужді повернутися назад (симптом "чергування в туалеті");
- болю в животі зазвичай супроводжуються нудотою і блювотою. Після блювоти наступає короткочасне полегшення;
- температура тіла підвищується до 39 градусів за Цельсієм;
- досить виражені ознаки загального нездужання - головний біль, слабкість, хворий характеризує свій стан, що його немов хитає.
Хронічна форма илеита манифестируется більш поступовим початком. У 85-90% всіх клінічних випадків симптоми виражені помірно - це:
- малої або середньої інтенсивності, толерантні болю в правої клубової області, в ряді випадків паралельно розвиваються болі навколо пупка;
- здуття живота, але гази при цьому відходять;
- бурчання в животі, яке на своєму піку дозволяється випорожненням кишечника;
- водянисті випорожнення - випорожнення при цьому мають жовтуватий відтінок. Якщо дефекація пройшла відразу після прийому їжі, в калі можна виявити залишки неперетравленої їжі (особливо рослинні волокна). Нерідко акт дефекації не приносить почуття полегшення - навпаки після нього болі в животі можуть посилитися;
- поступове помірне погіршення загального стану організму (може проявитися тільки через кілька місяців від початку захворювання, але його ознаки впевнено наростають).
За деякими даними, больовий синдром в правій клубової області є ознакою хронічної форми илеита в 70% всіх клінічних випадків (з них - найчастіше при іерсініозной ураженні).
Зміни загального стану з'являються через постійно погіршеної всмоктування поживних речовин (білків, жирів, вуглеводів), вітамінів і мінеральних сполук. Найпоказовіші ознаки це:
- некритичне, поступове, але прогресуюче зниження ваги;
 прогресуюче погіршення працездатності - і інтелектуальної, і фізичної;
прогресуюче погіршення працездатності - і інтелектуальної, і фізичної;- порушення сну - безсоння вночі або чуйний тривожний сон;
- погіршення психологічного настрою - апатія і втрата інтересу до речей, які раніше привертали увагу;
- ознаки гіповітамінозу - погіршення зору, сухість і ламкість волосся і нігтів, сухість шкіри, утворення гематом (синців) при найменших ударах і так далі;
- на більш пізніх стадіях поступово починає розвиватися остеопороз - ламкість кісткової тканини. У хворих з частими переломами, що виникли через не особливо виражених зусиль, причину такої критичної ламкості слід шукати в патології кишечника - зокрема, при затяжному запальному ураженні клубової кишки.
ускладнення
Якщо гострий ілеїт супроводжується частим вираженим проносом і блювотою, це може привести до найголовнішого його ускладнення - зневоднення. У більшості випадків воно купується без проблем, але якщо допомога не надана або надана неграмотно, в свою чергу можуть настати такі ускладнення, як:
- гіповолемічний шок (порушення мікроциркуляції крові в тканинах через зниженого об'єму циркулюючої крові);
- судоми;
- порушення з боку системи згортання крові.
Також хронічний илеит нерідко ускладнюється хронічними маловираженими, але наполегливими кишковими кровотечами.
У вкрай занедбаному стані, якщо дегідратація (зневоднення) наростає, може наступити летальний результат.
Лікування зневоднення вважається неписьменним, якщо заповнення втрат рідини проводять з допомогою не внутрішньовенного вливання розчинів, а введення рідини через рот, при цьому вона тут же виводиться з організму з рідкими каловими або блювотними масами. Це одна з головних причин наростаючою дегідратації організму при даному захворюванні. Зневоднення при гострому илеите (і ураженні інших ділянок шлунково-кишкового тракту) ще називають ексікозом.
діагностика
Діагностувати запальне ураження клубової кишки тільки на підставі скарг і даних анамнезу проблематично. Тому необхідно залучити додаткові методи діагностики.
Дані фізикального обстеження самі по собі не відрізняються високою інформативністю, але необхідні в комплексній діагностиці цієї хвороби:
 при огляді буде виявлено, що язик сухий, з білим нальотом - але це неспецифічний ознака;
при огляді буде виявлено, що язик сухий, з білим нальотом - але це неспецифічний ознака;- при пальпації хворий скаржиться на помірну болючість в правої клубової області. На піку диспептичних явищ (зокрема, частого проносу) визначається бурчання при тому, що промацує живота в тій же області;
- при перкусії якщо живіт роздутий, визначається дзвінкий звук, ніби стукають по барабану;
- при аускультації на піку проносу чутно посилення перистальтичних шумів, особливо в правої клубової області.
При огляді випорожнень буде виявлено характерний світло-жовтий відтінок калу і залишки неперетравленої їжі.
Дані при гострій і хронічній формах илеита практично схожі - при гострій хворобливість в животі при пальпації буде більш вираженою.
При ректальному обстеженні прямої кишки (пальцем в рукавичці) на піку частого спорожнення можна виявити зяяння прямого проходу.
Дані інструментальних методів діагностики не є особливо інформативними, але їх залучають для комплексного діагностичного процесу - більше для диференціальної діагностики. Застосовують такі методи, як:
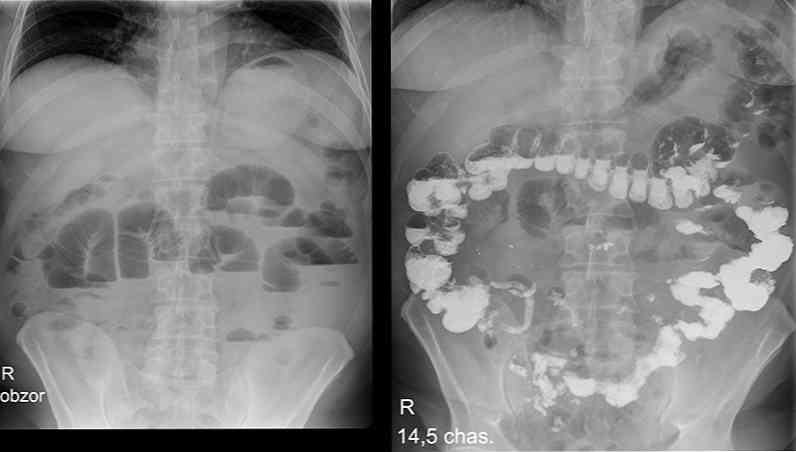 рентгенографія пасажу барію по тонкому кишечнику - хворому пропонують випити порцію сульфату барію і через півгодини проводять рентгеноскопію і -графію кишечника. Під час дослідження можна виявити ділянки спазму клубової кишки і порушення пасажу (переміщення) сульфату барію - уповільнене спорожнення клубової кишки від контрастної речовини. У важких випадках можливі ознаки динамічної (через порушення моторики кишки) кишкової непрохідності - зокрема, відсутність пасажу барію;
рентгенографія пасажу барію по тонкому кишечнику - хворому пропонують випити порцію сульфату барію і через півгодини проводять рентгеноскопію і -графію кишечника. Під час дослідження можна виявити ділянки спазму клубової кишки і порушення пасажу (переміщення) сульфату барію - уповільнене спорожнення клубової кишки від контрастної речовини. У важких випадках можливі ознаки динамічної (через порушення моторики кишки) кишкової непрохідності - зокрема, відсутність пасажу барію;- фіброгастрододеноскопія (ФГДС) - під час неї зонд не дістає до клубової кишки, але це дослідження допоможе виявити поєднані зміни тонкого кишечника;
- ультразвукове дослідження органів черевної порожнини (УЗД) - допоможе провести диференціальну діагностику илеита із захворюваннями паренхіматозних органів черевної порожнини, при патології яких можлива подібна клінічна симптоматика (болі в животі, блювота і так далі);
- Мультизрізова комп'ютерна томографія (МСКТ) - з її допомогою також можна оцінити стан внутрішніх органів і верифікувати діагноз.
Лабораторне дослідження більш інформативно в діагностиці илеита. Привертають такі методи, як:
- загальний аналіз крові - в ньому виявляють зростання кількості лейкоцитів і збільшену ШОЕ, що показово для запального процесу;
- біохімічний аналіз крові - буде зафіксовано зниження кількості загального білка і порушення співвідношення білкових фракцій. Також виявляють зниження кількості мікроелементів;
- вірусологічне та бактеріологічне дослідження калу - під мікроскопом виявляють збудників илеита;
- копрограмма - в калі виявляється велика кількість неперетравлених фрагментів їжі, вуглеводів, а також зменшена кількість ферментів;
- аналіз калу на приховану кров - илеит часто ускладнюється хронічним кровотечею, але візуально кров в калі не визначається, а тільки завдяки такому аналізу.
Диференціальна діагностика
Диференціальну (відмінну) діагностику запального ураження клубової кишки слід в першу чергу проводити з тими хворобами, для яких характерний пронос. Це такі патології, як:
- харчове отруєння;
- тиреотоксикоз - посилення функції щитовидної залози;
- дизентерія - інфекційне ураження шлунково-кишкового тракту шигеллами;
- неспецифічний виразковий коліт;
- синдром подразненого кишечника - при ньому з'являється розлад кишечника без морфологічних змін з боку його стінки;
- хвороба Аддісона - хронічна недостатність кори надниркових залоз, клінічна картина якої, крім інших симптомів, характеризується болями в животі і проносом.
лікування илеита
Хворого з гострим ілеїт в обов'язковому порядку госпіталізують в стаціонар - необхідна буде грамотна корекція зневоднення, яку можна провести тільки за допомогою інфузійної терапії, здійснюваної під медичним контролем. Крім гастроентеролога, в лікуванні інфекційного илеита також повинен брати участь інфекціоніст.
В основі консервативної терапії гострого илеита лежать наступні призначення:
 дієта. Вона грунтується на дробовому, частому прийомі механічно, хімічно і термічно щадить їжі - простіше кажучи, їжа повинна бути подрібнена, що не гаряча, з виключенням гострих, солоних і екстрактивних (тобто, викликають підвищене виділення ферментів, шлункових і кишкових соків) продуктів, легкозасвоюваній і збагаченої вітамінами. При блювоті і проносі призначається голод;
дієта. Вона грунтується на дробовому, частому прийомі механічно, хімічно і термічно щадить їжі - простіше кажучи, їжа повинна бути подрібнена, що не гаряча, з виключенням гострих, солоних і екстрактивних (тобто, викликають підвищене виділення ферментів, шлункових і кишкових соків) продуктів, легкозасвоюваній і збагаченої вітамінами. При блювоті і проносі призначається голод;- антибактеріальна терапія - з урахуванням виділеного збудника і його чутливості;
- інфузійна терапія - застосовується для корекції зневоднення (при блювоті і проносі) і для дезінтоксикації організму (при інфекційній природі илеита). При цьому внутрішньовенно крапельно вводять глюкозу, білкові розчини, електроліти;
- ферментні препарати - їх призначають для полегшення переробки і засвоєння їжі;
- в'яжучі засоби і сорбенти - призначаються при тривалому проносі;
- спазмолітики - їх вводять за показаннями при вираженому больовому синдромі;
- пробіотики - потрібні для нормалізації нормальної мікрофлори кишечника;
- комплексні вітаміни - застосовуються навіть в тому випадку, якщо їжа при илеите вітамінізувати.
Призначення при хронічному илеите будуть такими:
- дієта;
- ферменти - для поліпшення травлення;
- пробіотики - для збагачення нормальної мікрофлори кишечника;
- вітамінотерапія. Вітаміни призначаються у вигляді комплексів, що містять також мінерали;
- в разі порушення спорожнення (рідкого стільця) - в'яжучі засоби (можна і рослинного походження).
Особливості дієтичного харчування полягають в наступному:
- виключити грубу, гарячу, гостру, смажену, жирну їжу;
- включити молочно-кислі продукти;
- необхідна достатня кількість білків, вітамінів і мікроелементів;
- обмежити вуглеводи (так як вони можуть провокувати бродіння в кишечнику) і жири;
- прийом їжі повинен бути дробовим - 4-5 разів на день, у вигляді невеликих порцій.
Якщо причиною илеита є спадкова ферментопатия, то такої дієти слід дотримуватися все життя.
Зверніть увагуЛікування хронічного илеита - тривалий, іноді до декількох місяців. Але навіть при вдалому лікуванні не виключені рецидиви.
профілактика
Заходи, покликані попередити илеит, стандартні, як для всіх захворювань травного тракту - це:
- раціональне харчування з дотриманням режимного прийому їжі (сніданки, обіди, вечері) і включенням достатньої кількості всіх поживних речовин;
 відмова від прийому алкоголю і куріння. Алкоголь ушкоджує слизову оболонку клубової кишки, нікотин погіршує місцеве кровопостачання кишечника і сприяють більш вираженого прояву порушень з боку його стінки;
відмова від прийому алкоголю і куріння. Алкоголь ушкоджує слизову оболонку клубової кишки, нікотин погіршує місцеве кровопостачання кишечника і сприяють більш вираженого прояву порушень з боку його стінки;- своєчасне виявлення і ліквідація інфекційного агента в кишечнику - до того, як він встиг спровокувати виражені зміни в його слизовій оболонці;
- при спадкових ферментопатиях - прийом ферментних препаратів після консультації у лікаря.
прогноз
Прогноз при гострій формі илеита сприятливий. У разі хронічного запального ураження клубової кишки прогноз залежить від того, наскільки виражено ураження слизової оболонки кишкової стінки. Прогноз поліпшується при неухильному дотриманні рекомендацій лікаря (дієта, в разі необхідності - прийом ферментних препаратів).
Не лікувалися або погано лікований хронічний илеит призводить до поступового виснаження пацієнта і погіршення роботи всіх органів і систем, які недоотримують поживні речовини. Критичне зневоднення спостерігається надзвичайно рідко, при повністю запущеному илеите з блювотою і проносом - в цьому випадку можливий летальний результат.
Ковтонюк Оксана Володимирівна, медичний оглядач, хірург, лікар-консультант


 иерсинии - частіше, ніж будь-який інший інфекційний агент. Іерсіній - це представник ентеробактерій, який, на відміну від багатьох інших інфекційних збудників, здатний виживати і розмножуватися при низьких температурах (1-4 градуси за Цельсієм, що відповідає температурі внутрішнього середовища холодильника), а також витримувати істотне нагрівання;
иерсинии - частіше, ніж будь-який інший інфекційний агент. Іерсіній - це представник ентеробактерій, який, на відміну від багатьох інших інфекційних збудників, здатний виживати і розмножуватися при низьких температурах (1-4 градуси за Цельсієм, що відповідає температурі внутрішнього середовища холодильника), а також витримувати істотне нагрівання; ігнорують активний спосіб життя;
ігнорують активний спосіб життя; болю в правої клубової області гострі, короткочасні, можуть купироваться після відвідування хворим туалету;
болю в правої клубової області гострі, короткочасні, можуть купироваться після відвідування хворим туалету; прогресуюче погіршення працездатності - і інтелектуальної, і фізичної;
прогресуюче погіршення працездатності - і інтелектуальної, і фізичної; при огляді буде виявлено, що язик сухий, з білим нальотом - але це неспецифічний ознака;
при огляді буде виявлено, що язик сухий, з білим нальотом - але це неспецифічний ознака; рентгенографія пасажу барію по тонкому кишечнику - хворому пропонують випити порцію сульфату барію і через півгодини проводять рентгеноскопію і -графію кишечника. Під час дослідження можна виявити ділянки спазму клубової кишки і порушення пасажу (переміщення) сульфату барію - уповільнене спорожнення клубової кишки від контрастної речовини. У важких випадках можливі ознаки динамічної (через порушення моторики кишки) кишкової непрохідності - зокрема, відсутність пасажу барію;
рентгенографія пасажу барію по тонкому кишечнику - хворому пропонують випити порцію сульфату барію і через півгодини проводять рентгеноскопію і -графію кишечника. Під час дослідження можна виявити ділянки спазму клубової кишки і порушення пасажу (переміщення) сульфату барію - уповільнене спорожнення клубової кишки від контрастної речовини. У важких випадках можливі ознаки динамічної (через порушення моторики кишки) кишкової непрохідності - зокрема, відсутність пасажу барію; дієта. Вона грунтується на дробовому, частому прийомі механічно, хімічно і термічно щадить їжі - простіше кажучи, їжа повинна бути подрібнена, що не гаряча, з виключенням гострих, солоних і екстрактивних (тобто, викликають підвищене виділення ферментів, шлункових і кишкових соків) продуктів, легкозасвоюваній і збагаченої вітамінами. При блювоті і проносі призначається голод;
дієта. Вона грунтується на дробовому, частому прийомі механічно, хімічно і термічно щадить їжі - простіше кажучи, їжа повинна бути подрібнена, що не гаряча, з виключенням гострих, солоних і екстрактивних (тобто, викликають підвищене виділення ферментів, шлункових і кишкових соків) продуктів, легкозасвоюваній і збагаченої вітамінами. При блювоті і проносі призначається голод; відмова від прийому алкоголю і куріння. Алкоголь ушкоджує слизову оболонку клубової кишки, нікотин погіршує місцеве кровопостачання кишечника і сприяють більш вираженого прояву порушень з боку його стінки;
відмова від прийому алкоголю і куріння. Алкоголь ушкоджує слизову оболонку клубової кишки, нікотин погіршує місцеве кровопостачання кишечника і сприяють більш вираженого прояву порушень з боку його стінки;