

Пухлини надниркових залоз - це вогнищеві новоутворення, що утворюються при розростанні клітин внутрішнього (мозкового) або зовнішнього (коркового) шарів. Вони можуть мати як доброякісну, так і злоякісну природу.
Характеристика і класифікація

Морфологічна та гістологічна структура пухлин надниркових залоз варіабельні, як і супроводжуюча їх симптоматика.
До числа найбільш частих клінічних проявів відносяться адреналової кризи.
Під час кризу у пацієнта відзначаються:
- підвищення артеріального тиску;
- прискорене серцебиття;
- больовий синдром (в грудях і абдомінальної області);
- тремор;
- психомоторне збудження;
- поява почуття страху смерті;
- поліурія (збільшення обсягу відходження сечі).
Зверніть увагу: новоутворення в надниркових залозах нерідко стають причиною метаболічних порушень. На їх фоні не виключено розвиток цукрового діабету. У хворих нерідко страждає статева функція і порушується робота нирок.
Наднирники - це один з найважливіших органів ендокринної системи.
У корі секретируются наступні гормони:
- андростероіди (андрогени, естрогени і прогестерон);
- глюкокортикоїди;
- мінералокортикоїди.
У мозковому шарі синтезуються нейромедіатори:
- адреналін;
- норадреналін;
- дофамін.
До новоутворенням кори надниркових залоз відносяться:
- кортикостерома;
- кортикоестрома;
- альдостерома;
- Андростерома;
- змішані пухлини (кортікоандростероми).
Зверніть увагу: патологічні розростання клітин кортикального шару діагностуються порівняно рідко.
Пухлини внутрішнього шару:
- феохромоцитома (відбувається з хромаффинной тканини);
- гангліоневрома (розростання клітин нервової тканини).
Доброякісні пухлини характеризуються відсутністю вираженої симптоматики і малими розмірами. Найчастіше їх випадково виявляють в ході спільного обстеження з приводу інших захворювань.
Злоякісні новоутворення мають тенденцію до стрімкого розростання, і супроводжуються ознаками загальної інтоксикації. Вони підрозділяються на первинні (що походять з тканин наднирників) і вторинні (що формуються з метастазів).
Гормонально-неактивні пухлини
Первинні пухлини можуть бути гормонально-неактивними, т. Е. Продукують ніяких гормонів. Як правило, вони мають доброякісний характер. До таких новоутворень відносяться міоми, фіброми і ліпоми, часто супутні гіпертензії, обмінних порушень (ожиріння) і ендокринних захворювань (цукровий діабет). Злоякісні гормонально-неактивні пухлини діагностуються дуже рідко.
Гормонально-активні пухлини
 Клінічна симптоматика при різних видах гормоносекретірующіх пухлин залежить від того, яке саме біологічно активна речовина починає продукуватися в надмірних кількостях.
Клінічна симптоматика при різних видах гормоносекретірующіх пухлин залежить від того, яке саме біологічно активна речовина починає продукуватися в надмірних кількостях.
альдостероми ростуть з клубочкової зони кортикального шару, і в надлишку продукують альдостерон. Первинний альдостеронизм стає причиною порушення водно-електролітного обміну, підвищення артеріального тиску, м'язової слабкості, гіпокаліємії і алкалозу. Альдостероми частіше поодинокі; множинні гормоносекретірующіе пухлини цього типу діагностуються не більше ніж в 15% випадків. У 2-4% хворих виявляється злоякісних характер альдостером.
Кортикостерома (глюкостерома) - це найпоширеніші новоутворення надниркових залоз. Вони формуються при розростанні клітин пучкової зони зовнішнього шару, провокують метаболічні порушення і гиперкортицизм. Доброякісні кортикостерома (глюкостерома) діагностуються частіше, ніж злоякісні (кортікобластоми і аденокарциноми).
андростеромах найчастіше діагностуються у жінок дітородного віку (20-40 років). Гиперсекреция статевих гормонів призводить до появи симптомів маскулінізації. Ці пухлини (на їх частку припадає не більше 3% новоутворень надниркових залоз) можуть утворюватися з сітчастої зони кортикального шару або т. Н. ектопічної надниркової тканини. На тлі надлишку андрогенів у хлопчиків рано відбувається статеве дозрівання, а у дівчаток діагностується псевдогермафродитизм. У жінок часто відзначається симптоматика вірилізму. До 50% андростером - злоякісні. Вторинні вогнища виявляються в печінці, легенях і лімфатичних вузлах заочеревинного простору.
кортикоестрома, зростаючі з сітчастою і пучкової областей, призводять до естроген-генитальному синдрому, що супроводжується у чоловіків фемінізацією. Такі пухлини досить рідкісні, але в більшості своїй злоякісні і характеризуються швидким інвазивним розростанням.
феохромоцитоми, секретуючі катехоламіни, в 90% доброякісні; злоякісний перебіг спостерігається в основному при екстранадпочечніковой локалізації. Ці новоутворення з'являються при розростанні хромафинних клітин мозкового шару або відбуваються з нейроендокринних структур (зокрема - сонячного сплетіння). Приблизно у кожного десятого пацієнта з феохромоцитомою виявляється спадкова схильність. У жінок дані освіти діагностуються частіше.
Симптоми пухлини надниркової залози
Безсимптомний перебіг пухлин надниркових залоз спостерігається досить рідко - не більше ніж в 10% випадків.
альдостерома
При альдостерома розвиваються 3 групи симптомів:
- ниркові;
- серцево-судинні;
- нервово-м'язові.
Ниркові симптоми:
- виділення більшої частини добового об'єму сечі в нічний час;
- сильна спрага;
- поліурія;
- ощелачіваніе сечі.
Перераховані симптоми розвиваються на тлі яскраво вираженої гіперкаліємії.
Серцево-судинні клінічні ознаки:
- стійке до гіпотензивних препаратів підвищення артеріального тиску;
- задишка;
- інтенсивні головні болі;
- гипертрофические (пізніше - дистрофічні) зміни в серцевому м'язі;
- аритмія;
- зміни очного дна на тлі стійкої гіпертензії (набряк диска зорового нерва, ретинопатії, крововиливи).
Криз, що розвивається на тлі різкого підвищення рівня альдостерону, проявляється вираженою міопатією, порушеннями зорового сприйняття, блювотою і цефалгией. Не виключені напади тетанії і мляві паралічі. При кризі можливий розвиток інсульту.
Нервово-м'язові симптоми:
- порушення чутливості;
- слабкість м'язів;
- судоми.
Симптоматика викликана внутрішньоклітинним ацидозом і зниженням рівня калію в крові.
кортикостерома
При формуванні кортикостером розвивається синдром Іценко-Кушинга.
Симптоми гіперкортицизму:
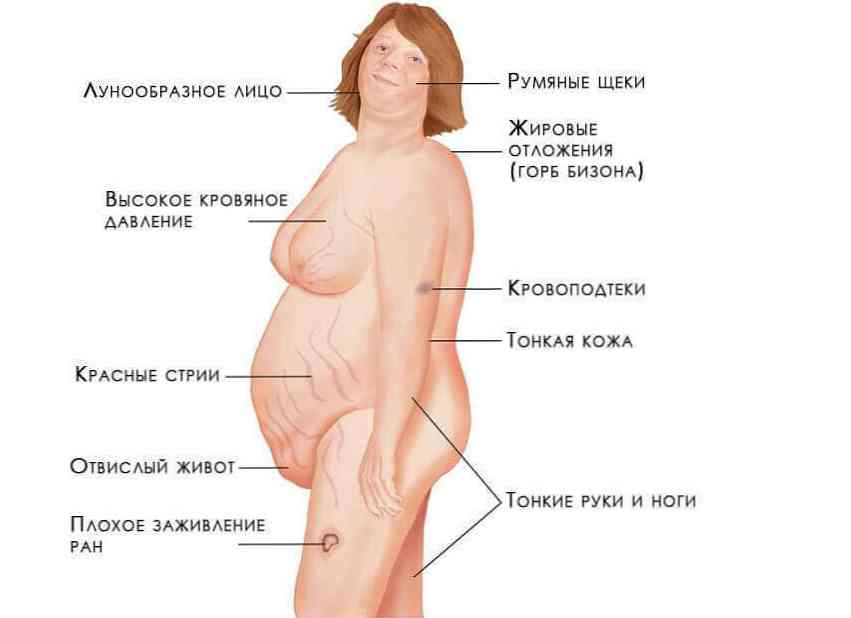 центральне ожиріння по кушингоїдного типу;
центральне ожиріння по кушингоїдного типу;- артеріальна гіпертензія;
- слабкість мускулатури;
- підвищене фізичне та розумове стомлюваність;
- порушення метаболізму вуглеводів (не виключений стероїдний діабет);
- багряні стрии (розтяжки) на шкірі живота і стегон;
- точкові крововиливи (петіхіі);
- остеопороз (його можливий наслідок - компресійні переломи хребців);
- ознаки вірилізації (у жінок);
- зниження статевого потягу і потенції (у чоловіків);
- депресії;
- психомоторне збудження.
Зверніть увагу: в 25% кортикостерома провокує розвиток запалення ниркової балії і конкрементів (каменів) у нирках.
Кортікоестерома
У дівчаток кортікоестероми призводять до прискорення статевого і фізичного розвитку, а у хлопчиків - до уповільнення.
У дорослих чоловіків з'являються симптоми фемінізації:
- високий тембр голосу;
- атрофія тестикул;
- зменшення фалоса;
- двостороннє збільшення грудних залоз;
- припинення росту бороди і вусів;
- зниження або припинення сперматогенезу;
- відсутність потенції.
У жінок кортікоестерома проявляється тільки високим рівнем естрогену в плазмі.
Андростерома
Синтезування андростероме підвищеного кількості андрогенів викликає раннє фізичне і статевий розвиток у дітей. У жінок спостерігається вирилизация, що характеризується оволосением за чоловічим типом, аменореєю, зниженням тембру голосу, гіпотрофією матки, зростанням клітора і посиленням статевого потягу. У чоловіків ознаки вірилізації помітити складніше, тому андростеромах зазвичай виявляються у них зовсім випадково
Зверніть увагу: іноді андростеромах продукують і глюкокортикоїди. У таких випадках розвивається характерна симптоматика гіперкортицизму.
феохромоцитома
При феохромоцитомі часто виникають серйозні розлади гемодинаміки.
Розрізняють 3 форми перебігу:
- пароксизмальную (близько 80% випадків);
- постійну;
- змішану.
Клініка пароксизму:
- різке підвищення артеріального тиску (цифри систолічного тиску ≥ 300 мм рт. ст.);
- інтенсивний головний біль;
- гіпергідроз (пітливість);
- болю за грудиною;
- блідість або "мармуровий" малюнок шкіри;
- тремор;
- нудота і блювота;
- панічні атаки;
- почуття страху смерті;
- підвищення обсягу відходження сечі;
- гіпертермія.
важливо: спровокувати напад може переїдання, прийом спиртного, фізична робота і психоемоційне напруження.
Тривалість кризу - до 2-3 годин, а частота нападів - від декількох разів на добу до одиничних кризів протягом декількох місяців. Приступ купірується мимовільно - так само раптово, як і починається. Блідість шкіри змінюється гіперемією. У пацієнта відзначається проливний піт і гіперсалівація.
для постійної форми характерна стійка гіпертензія.
при змішаної різновиди течії феохромоцитоми спостерігається і стійке підвищення артеріального тиску, і періодичні пароксизми.
важкий перебіг може ускладнитися катехоламінова шоком. Він частіше проявляється у дітей. При цьому стані гемодинаміка стає некерованою, а цифри артеріального тиску безладно змінюються.
важливо: найбільш серйозним ускладненням пухлин надниркових залоз є їх озлокачествление з наступною появою вторинних осередків (метастазів) в сусідніх і віддалених органах і тканинах. Часто уражаються регіонарні лімфовузли.
діагностика
 В даний час розроблені діагностичні методики, що дозволяють не тільки виявити пухлину наднирників, а й уточнити її характер і розташування.
В даний час розроблені діагностичні методики, що дозволяють не тільки виявити пухлину наднирників, а й уточнити її характер і розташування.
Ступінь активності гормонопродуцірующіх новоутворень визначається за рівнем гормонів, а також ванилилминдальной і гомованіліновой кислоти в сечі (досліджується весь добовий обсяг).
Якщо у ендокринолога є підстави підозрювати наявність у хворого феохромоцитоми, проби крові і сечі беруть під час криз чи відразу після його завершення. Це дозволяє об'єктивно оцінити зміст катехоламінів.
 Вельми інформативним інструментальним методом дослідження гормональної активності новоутворення є селективна флебографія.
Вельми інформативним інструментальним методом дослідження гормональної активності новоутворення є селективна флебографія.
Діаметр і точна локалізація новоутворення, а також наявність вторинних вогнищ виявляються в ході ультразвукового сканування або дослідження за допомогою томографа. Апаратне обстеження дає можливість виявити навіть гормонально-неактивну пухлину, розміри якої не перевищують 0,5 см.
Пухлини надниркових залоз: лікування та прогноз
Окремі види новоутворень надниркових залоз лікуються за допомогою хіміопрепарата Мітотан.
Терапія феохромоцитом з успіхом проводиться за допомогою в / в введення радіоактивного ізотопа. Для боротьби з пароксизмами практикуються інфузії нітропрусиду натрію, фентоламін і Нітрогліцерину. При неефективності консервативних заходів показана екстрена операція.
Безумовні показання до хірургічного втручання:
- діаметр> 3 см;
- гормональна активність;
- ознаки виникнення злоякісної пухлини.
 Операція полягає у видаленні самої пухлини і всього ураженого органу (адреналектомію). При малігнізації резекції підлягають і регіонарні лімфатичні вузли. Видалення проводиться відкритим доступом (через розріз) або із застосуванням лапароскопічної методики. В післяопераційному періоді показана замісна гормональна терапія.
Операція полягає у видаленні самої пухлини і всього ураженого органу (адреналектомію). При малігнізації резекції підлягають і регіонарні лімфатичні вузли. Видалення проводиться відкритим доступом (через розріз) або із застосуванням лапароскопічної методики. В післяопераційному періоді показана замісна гормональна терапія.
Після резекцій злоякісних новоутворень додатково проводиться радіотерапія.
При ранній діагностиці і своєчасно проведеної операції прогноз для життя сприятливий, якщо мова йде про доброякісних пухлинах.
ПЛІС Володимир, медичний оглядач


 центральне ожиріння по кушингоїдного типу;
центральне ожиріння по кушингоїдного типу;