
 Доброякісні пухлини шлунка - досить велика група новоутворень, які можуть вражати будь-який з шарів шлунка. Доброякісні пухлини хоч і володіють певним ступенем проліферативної (тобто, здатності рости і розвиватися), але на відміну від злоякісних загрози життю не становлять.
Доброякісні пухлини шлунка - досить велика група новоутворень, які можуть вражати будь-який з шарів шлунка. Доброякісні пухлини хоч і володіють певним ступенем проліферативної (тобто, здатності рости і розвиватися), але на відміну від злоякісних загрози життю не становлять.
Загальні дані
Серед всієї онкопатології шлунка доброякісні пухлини зустрічаються в 4% випадків. Чоловіки хворіють частіше, ніж жінки - співвідношення становить приблизно 60% до 40%.
У максимальному більшості випадків доброякісні пухлини різних відділів шлунка вражають осіб старшої вікової категорії. Пік захворювання припадає на вік старше 50 років - понад дві третини всіх пацієнтів. У молодому віці (від 18 до 35 років) випадки захворюваності зустрічаються досить рідко, їх кількість починає зростати після 40-річного рубежу.
В останні 10 років захворюваність на доброякісні пухлини шлунка знизилася. Таку тенденцію списують на те, що медики навчилися виявляти і лікувати хелікобактерну інфекцію. Їй традиційно приписували участь суто в освіті злоякісних пухлин шлунка, але зафіксоване зменшення захворюваності на доброякісні шлункові пухлини при вдалому лікуванні хелікобактерної патології підштовхує до нових висновків з боку онкологів-гастроентерологів.
Доброякісні пухлини шлунка залишають велику групу захворювань. Поділ всередині групи проводять за типом тканини, з якої почала зростати новоутворення.

Причини і розвиток
Онкологія шлунка як розділ медицини стикається з проблемою, яка характерна для онкології в цілому: безпосередні причини переродження нормальних тканин цього органу в пухлинні досі невідомі. Але виділені фактори, що сприяють виникненню таких пухлин - в першу чергу це:
- хронічне ураження мікроорганізмом Helicobacter pillory - спиралевидной бактерією, яка в основному виявляється в пілоричному відділі шлунка. Токсини, які виробляється бактерією, руйнує нормальні клітини слизової оболонки шлунка, на їх місці починають рости змінені клітини, з яких згодом і формується доброякісна пухлина;
- атрофічний гастрит, характеризується недостатністю харчування слизової оболонки шлунка і її супутнім запаленням;
- генетична схильність (Наявність доброякісних пухлин в роду, виявлення гена ІЛ-1, який сприяє переродженню клітин шлунка);
- неправильне харчування, через якого порушуються нормальні фізіологічні процеси в шарах шлунка, а це, в свою чергу, призводить до збою освіти і зростання нормальних клітин;
- проживання в екологічно неблагополучних районах;
- пригнічення імунітету (Імуносупресія);
- куріння;
- алкоголь;
- прийом наркотиків.
 Онкологічне вплив всіх шкідливих звичок схоже на вплив бактерії - вони сприяють руйнуванню нормальних клітин шлунка, які перероджуються або заміщаються нетиповими клітинами, що складають основу пухлини. Різниця тільки в тому, що хелікобактер може діяти на клітини шлунка швидше, в той час як згубні звички призводять до онкопроцесу поступово - іноді протягом багатьох років (це не стосується злісного алкоголізму і прийому наркотиків).
Онкологічне вплив всіх шкідливих звичок схоже на вплив бактерії - вони сприяють руйнуванню нормальних клітин шлунка, які перероджуються або заміщаються нетиповими клітинами, що складають основу пухлини. Різниця тільки в тому, що хелікобактер може діяти на клітини шлунка швидше, в той час як згубні звички призводять до онкопроцесу поступово - іноді протягом багатьох років (це не стосується злісного алкоголізму і прийому наркотиків).
Більшість доброякісних новоутворень шлунка має схожий патогенез (розвиток) - це або переродження нормальних клітин, або утворення нових, нетипових. Розвиток пухлини фактично некеровано - вона може як зростати все життя, так вирости до величезних розмірів в короткий термін.
Основні різновиди
З доброякісних новоутворень шлунка найбільш часто зустрічаються це:
- поліпи шлунка;
- хвороба Менетрие - розростання слизової оболонки шлунка з утворенням аденом і кіст;
- лейоміома - пухлина, яка розвивається з окремих волокон м'язового шару шлунка;
- ліпома - жирове розростання, яке часто починає рости з підслизового шару шлунка;
- ангіома - доброякісне новоутворення, що розвивається зі стінок судин, які живлять всі кулі шлунка;
- невринома - пухлина, що утворюється з нервових структур, які беруть участь в нервовому забезпеченні як шлунка в цілому, так і його окремих верств;
- фіброма - новоутворення, що зростає з сполучнотканинних шлункових елементів.
З усіх доброякісних онкопатологій шлунка найбільш значущими є:
- поліпи;
- хвороба Менетрие.
Симптоми доброякісних пухлин шлунка
Всі ці пухлини схожі тим, що вони можуть тривалий час ніяк не проявлятися - часто їх виявляють випадково під час обстеження хворого з приводу якоїсь іншої патології шлунково-кишкового тракту. Загальні неспецифічні ознаки, які, втім, можуть проявлятися і при інших, непухлинних хворобах шлунково-кишкового тракту, це:
- невиразні болі у верхніх відділах живота;
- нечастая печія;
- почуття нудоти, нечастая блювота (зокрема, при порушенні режиму харчування).
Якщо пухлинні вузли з якихось причин омертвевают, симптоматика більш виражена - а саме спостерігаються:
- посилення болю в животі;
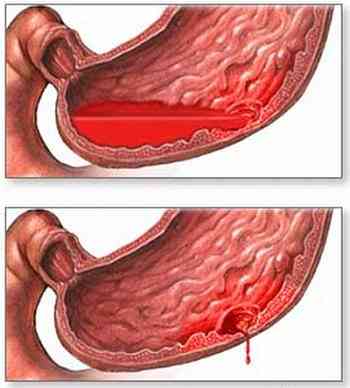
- ознаки шлунково-кишкової кровотечі - блювота, при якій блювотні маси нагадують кавову гущу, спорожнення каловими масами характерного вигляду (їх називають меленой - це рідкий темний смердючий кал, який стає таким через домішки крові);
- наростання загальної симптоматики - погіршення самопочуття, слабкість, запаморочення. Такі ознаки залежать від ступеня вираженості шлунково-кишкової кровотечі, супроводжуючого некроз пухлинного вузла.
ускладнення
Дуже часто доброякісні пухлини "живуть" в шлунку багато років і не завдаю функціональних незручностей і фізіологічного дискомфорту. Вони проявляються при виникненні ускладнень - в першу чергу це:
 малигнизация - перетворення доброякісної пухлини в злоякісну;
малигнизация - перетворення доброякісної пухлини в злоякісну;- наскрізне проростання стінки шлунка, яке може закінчитися перфорацією (освітою патологічного отвори) і подальшим розвитком перитоніту;
- розростання пухлини до такої міри, що вона здатна заповнити порожнину шлунка, порушити переміщення харчової грудки, перистальтику і процес травлення в цілому;
- виразки пухлини;
- кровотеча з судин, які проростають пухлинний вузол;
- в разі прогресуючого зростання поліпа - переміщення його в порожнину 12-палої кишки. Воно, в свою чергу, може закінчитися порушенням роботи 12-палої кишки або ж обмеженням і омертвлянням поліпа.
діагностика
Найчастіше поставити діагноз доброякісної пухлини шлунка на підставі одних скарг важко, тому слід застосувати додаткові методи дослідження.
Дані фізикального обстеження малоїнформатівни:
- зовнішній вигляд хворих не змінений, шкіра і слизові - звичайного кольору;
- при тому, що промацує живота може спостерігатися легка болючість в проекції шлунка, але її скоріше зв'яжуть з порушенням режиму харчування, ніж з доброякісною пухлиною.
Найбільш важливі в діагностиці більшості доброякісних пухлин - інструментальні методи діагностики, а саме:
- оглядова рентгенографія - цей метод дозволяє запідозрити новоутворення завдяки тому, що виявляється деформація контурів шлунка, а також зміщення органів, що знаходяться по сусідству. При цьому ставлять попередній діагноз, який має підтвердити за допомогою інших, більш прицільних методів діагностики, але саме завдяки оглядової рентгенографії виявляється більшість доброякісних пухлин шлунка;
- рентгенографія з контрастуванням - вона інформативна в тому випадку, якщо пухлина росте в порожнину шлунка або ж проростає шлункову стінку з випинанням в порожнину. Як доказ наявності процесу виявляються дефекти заповнення (їх контури відповідають контурам пухлини);
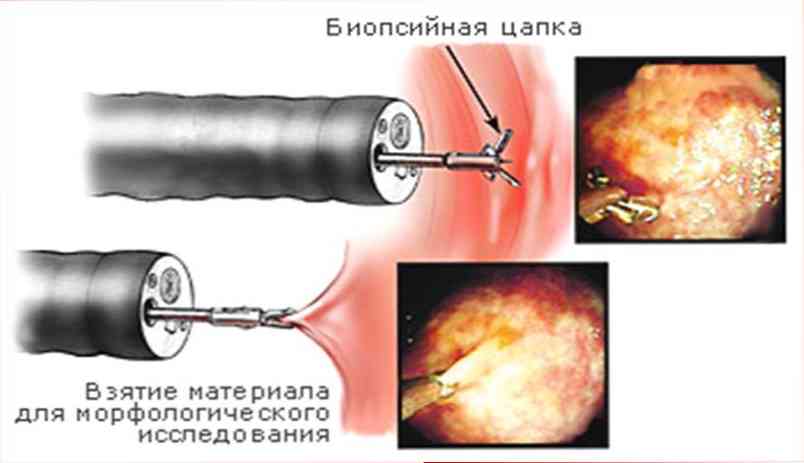
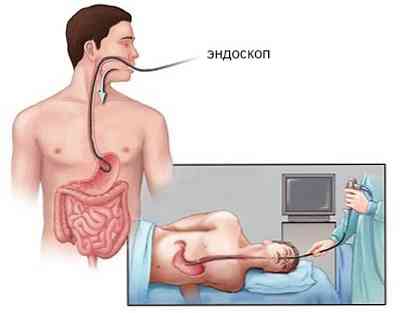 фіброгастроскоп (ФГС) - інформативна в тих же випадках, що і рентгенографія з контрастуванням. Під час неї проводять біопсію - паркан фрагмента шлункової стінки, який буде вивчений за допомогою мікроскопа. ФГС - досить точний метод: якщо ендоскопіст досвідчений, то в 80-95% випадків саме під час ФГС ставлять правильний діагноз;
фіброгастроскоп (ФГС) - інформативна в тих же випадках, що і рентгенографія з контрастуванням. Під час неї проводять біопсію - паркан фрагмента шлункової стінки, який буде вивчений за допомогою мікроскопа. ФГС - досить точний метод: якщо ендоскопіст досвідчений, то в 80-95% випадків саме під час ФГС ставлять правильний діагноз;- ультразвукове дослідження органів черевної порожнини (УЗД) - з його допомогою уточнюють діагноз, а також проводять попередню диференціальну діагностику між різними видами пухлин;
- комп'ютерна томографія (КТ) - справляється з тими ж завданнями, що й УЗД, але більш якісно;
- магнітно-резонансна томографія (МРТ) - має ті ж можливості, що і КТ;
- лапароскопія - під час неї можуть бути випадково виявлені гастроопухолі, які знаходяться ближче до зовнішньої поверхні органу.
Лікування доброякісних пухлин шлунка
Лікування доброякісних пухлин шлунка може бути:
- консервативним;
- оперативним.
Консервативне лікування проводять, якщо пухлина не прогресує, і хворий не дає згоди на її видалення. В основі такого лікування лежать наступні призначення:
- правильне харчування з дотриманням принципу механічного, хімічного і термічного щадіння шлунка;
- замісна терапія в разі функціональних порушень секреторної функції шлунка, які можуть привести до зниження вироблення травних ферментів - натуральний шлунковий сік, соляна кислота, трипсин.
До оперативної тактики вдаються в разі вираженої симптоматики, зростання пухлини, а також з метою запобігання ускладнень з боку пухлини.
Оперативне втручання полягає в:
- видаленні фрагмента шлунка разом з пухлиною;
- при великих запущених пухлинах - повне видалення шлунка.
Після того, як доброякісна пухлина шлунка видалена, призначають:
- курс лікування інгібіторами протонної помпи, які попереджають розвиток різних диспепсий, гастриту і виразкової хвороби шлунка;
- антихелікобактерну препарати.
профілактика
Так як справжні причини виникнення доброякісних пухлин шлунка невідомі, важко говорити про специфічну профілактику. Для попередження виникнення цих патологій необхідно:
- налагодити режим харчування;
- виключити з їжі механічні, термічні і хімічні агресори (грубу, гарячу і гостру їжу);
- кинути палити - нікотин призводить до спазму судин шлунка, що загрожує порушенням фізіологічних процесів в його стінці;
- не зловживати алкоголем, який може виступити в якості хімічного агресора;
- вчасно лікувати хвороби шлунка.
У віці 50 років і старше слід щорічно проходити профілактичне обстеження у гастроентеролога.
прогноз
Прогноз при доброякісних пухлинах шлунка в цілому сприятливий. Але в зв'язку з можливими рецидивами або ускладненнями такі хворі постійно повинні знаходитися під контролем гастроентеролога і онколога. Клінічна настороженість повинна виникати при хворобі Менетрие і поліпах шлунка, схильних до озлокачествлению.
поліпи шлунка
Поліпи шлунка складають переважну більшість доброякісних новоутворень цього органа. Характеристики цих новоутворень:
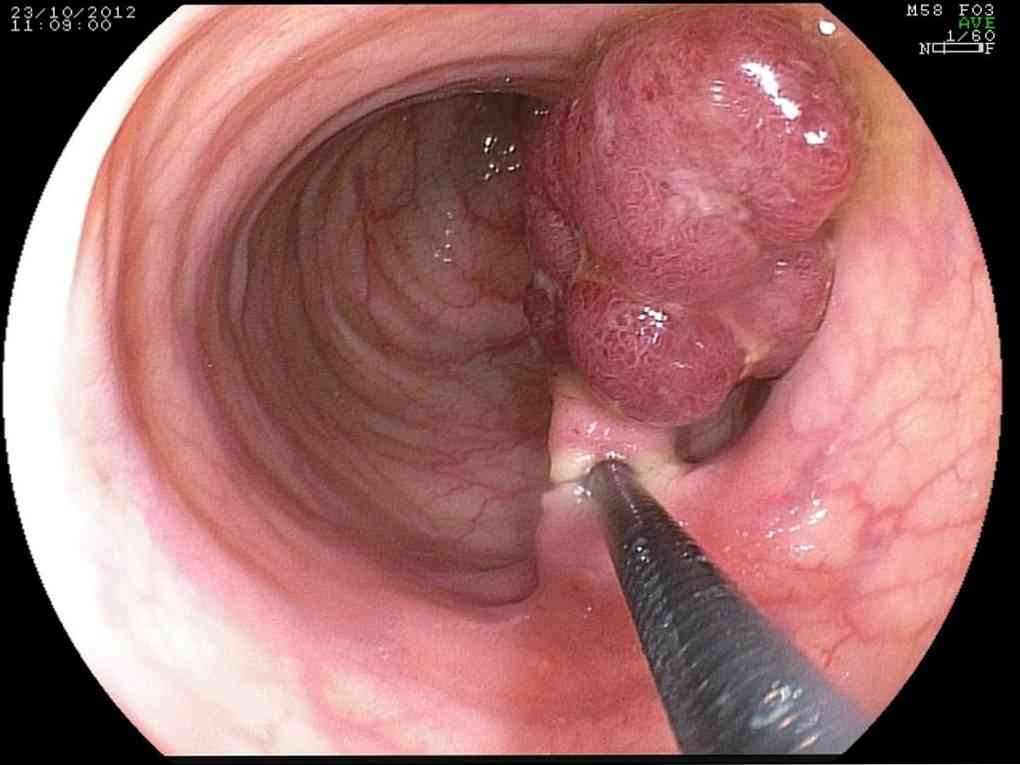 виростають із залозистої тканини;
виростають із залозистої тканини;- ростуть в просвіт шлунка;
- в середньому досягають по довжині 1-5 см, в діаметрі - 0,2-1 см. Описані випадки, коли занадто довгі поліпи, розташовані в привратниковой зоні (місці переходу шлунка в 12-палої кишки) могли досягати порожнини 12-палої кишки, тим самим плутаючи лікарів під час діагностики;
- в залежності від довжини і товщини можуть мати округлу або витягнуту форму;
- здатні кріпитися до внутрішньої поверхні шлунка як на тонкій ніжці, так і на широкому плоскому підставі.
За кількістю виділяють:
- одиночний поліп;
- множинні поліпи (від 2 до 5);
- поліпоз шлунка.
Кордон між діагнозами "Множинні поліпи" і "Полипоз шлунка" досить умовна. Останній діагноз можуть поставити і при п'яти поліпи, але в разі виявленої спадковості.
За своєю будовою поліпи шлунка діляться на:
- аденоматозні - утворюються з залізистих клітин шлунка. Такий вид поліпів найбільш небезпечний, так як в 20% випадків вони перероджуються в злоякісні пухлини. Найбільш часто малигнизация (озлокачествление) зачіпає поліпозні вирости довжиною понад 1,5 см;
- гиперпластические - утворюються у пацієнтів з атрофією слизової оболонки шлунка (особливо при приєднався запальному процесі, коли виникає так званий атрофічний гастрит). Вони складають більше 80% всіх поліпів шлунка, але перероджуються в злоякісні пухлини дуже рідко;
- запально-сполучнотканинні - з'являються на тлі запального процесу з боку слизової оболонки шлунка (рідше - при запаленні інших верств цього органу). Такі поліпи буквально напхані еозинофілами - клітинами, кількість яких зростає в крові при алергізації. Але аллергенная природа цих виростів поки що не доведена. З точки зору тканинного будови вони не є істинними пухлинами. Але запально-сполучнотканинні поліпи за зовнішнім виглядом дуже нагадують класичні доброякісні пухлини, через що клінічні лікарі відносять їх до категорії новоутворень.
Поліпи невеликого розміру дуже часто не провокують ніяких клінічних ознак.
Симптоми можуть з'явитися тільки тоді, коли поліп виріс до великих розмірів і "втручається" в роботу шлунка, впливаючи на його внутрішню стабільне середовище. У таких випадках можуть проявлятися такі ознаки:
- ниючий, середньої інтенсивності біль у верхніх відділах живота (в основному після прийому їжі);
- печія;
- відрижка;
- загальні симптоми - слабкість, запаморочення (обумовлені анемією через кровотеч);
- нудота і блювота з прожилками крові, а іноді - з відірвалися фрагментами поліпа;
- в ряді випадків - зміна запорів і проносів.
Найбільш точний метод діагностики поліпів - дослідження шлунка за допомогою ендоскопа (зонда з вбудованою оптикою). Під час фіброгастроскопії проводять біопсію тканин шлунка - паркан невеликого фрагмента для мікроскопічного дослідження. Також нерідко поліпи є випадковою знахідкою при операціях на шлунку з приводу іншої патології.
В основі лікування поліпів шлунка лежить комбінована тактика - наглядова і хірургічна. В кінцевому результаті поліпи шлунка підлягають видаленню, щоб уникнути ризику малігнізації.

хвороба Менетрие
Хвороба Менетрие це особливий різновид доброякісного ураження шлунка, яку вважають передракових станом. При цьому захворюванні слизова шлунка розростається в кілька разів і провокує подальшу освіту аденоматозних розростань і кіст. Патологію ще називають хронічним гіпертрофічним поліаденоматозний гастритом. Це захворювання найчастіше спостерігається у віці 30-50 років (чоловіки хворіють в три рази частіше, ніж жінки).
Зверніть увагуНа відміну від інших доброякісних уражень шлунка, хвороба Менетріє нерідко зустрічається в дитячому віці.
При цьому захворюванні висота складок слизової шлунка становить близько 2-3 см, а то і більше. Найчастіше патологічний процес спостерігається уздовж великої кривизни органу. При хвороби Менетрие вироблення слизу залозами збільшена, тому залози роздуті, що сприяє утворенню з них невеликих множинних кіст, а також залізистих пухлин (аденом).
Фактори, що сприяють розвитку хвороби Менетрие, ті ж, що і провокують виникнення інших доброякісних пухлин шлунка. Але найбільше значення мають:
- порушення режиму харчування;
- зловживання алкоголем;
- інтоксикація свинцем (на промисловому виробництві);
- нестача вітамінів (особливо представників групи D, які забезпечують нормальний ріст і розвиток тканин);
- деякі інфекційні патології (вірусне ураження печінки, дизентерія, черевний тиф);
- збій в обміні речовин;
- нейрогенні фактори (порушення нервової регуляції слизової шлунка з боку центральної і вегетативної нервової системи);
- алергізація організму;
- аномалії, що виникають під час внутрішньоутробного розвитку плода (особливо на етапі закладання харчової трубки);
- постійні запальні процеси в слизовій оболонці шлунка.
Найчастіше захворювання розвивається поступово, повільно (досить рідко спостерігається гострий початок). Найчастіші клінічні прояви хвороби - це:
 болю в животі в проекції шлунка. Виникають після прийому їжі, при цьому виникає відчуття розпирання в надчеревній ділянці;
болю в животі в проекції шлунка. Виникають після прийому їжі, при цьому виникає відчуття розпирання в надчеревній ділянці;- блювота (часто - на висоті нападу болю);
- рідкий стілець (теж в основному на висоті больового нападу);
- погіршення апетиту;
- втрата маси тіла через погане травлення і, як наслідок, погіршеної надходження поживних речовин в тканини, а також з-за частої блювоти і проносів. Пацієнт може втратити до 10-20 кг;
- невиражені, але повторювані шлункові кровотечі.
Залежно від переважання тих чи інших симптомів розрізняють три варіанти захворювання:
- безсимптомний;
- диспептический - з переважанням нудоти, блювоти і розладів стільця;
- псевдоопухолевий- з переважанням загальних ознак (схуднення, слабкості, втрати життєвого тонусу).
Хвороба Менетрие може проходити з періодами затяжний ремісії (стихання процесу).
Діагноз ставлять на підставі типових скарг, а також підкріплюють даними фізикального і додаткових методів обстеження.
При пальпації живота спостерігається середнього ступеня вираженості хворобливість у верхніх відділах живота.
Інструментальні методи дослідження, що застосовуються для діагностики хвороби Менетрие, це:
- рентгенографія з контрастуванням - виявляють товсті звивисті складки слизової оболонки шлунка;
- фіброгастроскоп (ФГС) - за допомогою гнучкого ендоскопа, забезпеченого оптикою, лікар бачить потовщені бліді набряклі складки слизової шлунка, схожі на мозкові звивини або бруківку, а в них - множинні аденоми і кісти. Під час ФГС роблять біопсію слизової шлунка (паркан невеликого фрагмента слизової, який вивчать під мікроскопом).
Лабораторні методи, інформативні при діагностиці хвороби Менетріє, це:
- загальний аналіз крові - наголошується помірне зниження кількості еритроцитів і гемоглобіну, а також лейкоцитів
- дослідження шлункового соку - визначають погіршення вироблення соляної кислоти;
- дослідження біоптату слизової - визначають зміни, характерні для аденом і кіст.
Хвороба Менетрие слід відрізняти від таких хвороб шлунка, як:
- гіпертрофічний гастрит (розростання слизової шлунка, але без освіти аденом і кіст);
- поліпи;
- туберкульозне ураження;
- сифілітичний процес;
- злоякісні гастроопухолі.
Хвороба Менетрие лікують:
- консервативно;
- оперативно.
До консервативним методам лікування відносяться:
- механічно, термічно і хімічно щадна дієта з підвищеним вмістом білка;
- обволікаючі засоби (киселі, відвар льону);
- замісна терапія (через порушення шлункової секреції) - натуральний шлунковий сік, розчин соляної кислоти, пепсин і так далі.
Якщо немає ефекту від консервативної терапії, і спостерігаються ускладнення, то хворому проводять гастректомію - видалення уражених частин шлунка.
Ковтонюк Оксана Володимирівна, медичний оглядач, хірург, лікар-консультант


 малигнизация - перетворення доброякісної пухлини в злоякісну;
малигнизация - перетворення доброякісної пухлини в злоякісну; фіброгастроскоп (ФГС) - інформативна в тих же випадках, що і рентгенографія з контрастуванням. Під час неї проводять біопсію - паркан фрагмента шлункової стінки, який буде вивчений за допомогою мікроскопа. ФГС - досить точний метод: якщо ендоскопіст досвідчений, то в 80-95% випадків саме під час ФГС ставлять правильний діагноз;
фіброгастроскоп (ФГС) - інформативна в тих же випадках, що і рентгенографія з контрастуванням. Під час неї проводять біопсію - паркан фрагмента шлункової стінки, який буде вивчений за допомогою мікроскопа. ФГС - досить точний метод: якщо ендоскопіст досвідчений, то в 80-95% випадків саме під час ФГС ставлять правильний діагноз;
 виростають із залозистої тканини;
виростають із залозистої тканини; болю в животі в проекції шлунка. Виникають після прийому їжі, при цьому виникає відчуття розпирання в надчеревній ділянці;
болю в животі в проекції шлунка. Виникають після прийому їжі, при цьому виникає відчуття розпирання в надчеревній ділянці;