
 Гнійний артрит - це запальне ураження всіх елементів суглоба, що супроводжується утворенням гною, яке провокують бактерії.
Гнійний артрит - це запальне ураження всіх елементів суглоба, що супроводжується утворенням гною, яке провокують бактерії.
Патологія розвивається як класичний гнійний процес з деякими клінічними нюансами, зумовленими будовою суглоба. Гнійний артрит проявляється вираженими болями і порушенням загального стану організму, яке виникає на тлі інтоксикації через попадання гнійного вмісту в кров. Слід побоюватися ускладнень, які можуть призвести до різкого порушення функцій суглоба, а це позначиться на якості життя пацієнта.
Захворювання проходить досить важко і вимагає адекватних призначень. Після встановлення діагнозу має бути проведено негайне видалення гною з порожнини суглоба. Консервативна терапія є допоміжною - її основою є призначення антибіотиків.
Загальні дані
Гнійний артрит відноситься до категорії тяжких патологій, так як він може спровокувати:
- розвиток складних віддалених наслідків, через які суглоб перестане функціонувати;
- поширення інфекційного агента по всьому організму, через що можуть розвинутися ускладнення, небезпечні не тільки для здоров'я, але і для життя.
За різними даними, гнійні артрити різної локалізації розвиваються в 10-25% всіх діагностованих артритів.
Зверніть увагуПрацівники важкої фізичної праці хворіють гнійним артритом частіше. Чоловіки хворіють частіше, ніж жінки. У більшості випадків пацієнти відносяться до середньої вікової категорії.
Якщо гнійний артрит має нетравматичні походження, то такими хворими займаються хірурги. Лікування артритів, що виникли як наслідок травмування суглоба, проводять травматологи.
причини
Безпосередньою причиною розвитку гнійного артриту є інфекційний агент - мікроорганізми, які здатні спровокувати розвиток гнійного процесу. Це можуть бути збудники:
- неспецифічні;
- специфічні.
Неспецифічними збудниками є ті, які здатні викликати ряд інфекційних захворювань у всьому організмі.
Специфічні збудники провокують захворювання, яке може розвинутися тільки при їх присутності (наприклад, туберкульоз може виникнути тільки при наявності мікобактерій туберкульозу).
Провокаторами розвитку гнійного артриту в максимальному більшості випадків виступають неспецифічні збудники. Найчастіше це:
- стрептококи;
- стафілококи (у тому числі золотистий стафілокок).
Рідше гнійний артрит розвивається на тлі такої неспецифічної і специфічної інфекції, як:
 кишкова паличка;
кишкова паличка;- протей;
- пневмококи;
- гонококи;
- клебсієли;
- сальмонели;
- мікобактерії (зокрема, мікобактерії туберкульозу).
Нерідко в гнійному вмісті, аспірованої з порожнини ураженого суглоба, виявляють та інших збудників, але вони грають роль интеркуррентной (супроводжує) інфекції та значення для перебігу патології практично не мають.
Розрізняють два види гнійних артритів:
- первинні;
- вторинні.
Первинний гнійний артрит розвивається при впровадженні інфекційного агента безпосередньо в тканини суглоба. Вторинний гнійний артрит з'являється на тлі інфекційних патологій - при цьому гноеродная мікрофлора переноситься з первинного вогнища в тканини суглоба. Занесення інфекції може відбуватися наступними шляхами:
- гематогенним - з током крові;
- лімфогенним - з током лімфи;
- контактним - безпосередньо з сусідніх тканин, уражених інфекційним процесом.
Вторинні гнійні артрити спостерігаються частіше, ніж первинні.
Первинний гнійний артрит може виникнути:
- на тлі ряду патологій;
- при проведенні медичних маніпуляцій.
Найчастіше фоном для розвитку описуваного захворювання є:
- проникаючі поранення - різані, колоті, рубані, укушені, вогнепальні рани;
- відкриті переломи;
- переломовивіхі, при яких порожнину суглоба сполучається з зовнішнім середовищем.
Медичні маніпуляції, що провокують розвиток гнійного артриту, можуть бути:
- діагностичні;
- лікувальні.
До діагностичних маніпуляцій, здатним привести до розвитку даного захворювання, відносяться:
- артроскопія - введення в порожнину суглоба артроскопа (різновиди ендоскопічного обладнання) для огляду його зсередини;
- діагностична пункція суглоба - прокол голкою з метою витягти його вміст для подальшого вивчення в лабораторії.
Лікувальні маніпуляції, здатні привести до інфікування суглоба з подальшим розвитком гнійного артриту, це:
- пункція суглоба з метою введення в його порожнину лікарських препаратів;
- будь-яке оперативне втручання, яке виконує з приводу того чи іншого захворювання суглоба.
Медичні маніпуляції можуть спровокувати розвиток гнійного артриту в тому випадку, якщо не були дотримані принципи асептики і антисептики, і гноеродная інфекція була занесена в порожнину суглоба за допомогою введення в нього медичного інструментарію.
Вторинний гнійний артрит, який виникає під час вступу гноеродной інфекції з потоком крові в тканини суглоба, розвивається як наслідок тих інфекційних захворювань, які супроводжуються бактеріємією (попаданням інфекційного збудника в потік крові). Найчастіше це спостерігається при таких патологіях з інфекційним компонентом, як:
 гнійний бронхіт - запалення слизової, що вистилає зсередини бронхи, яке супроводжується утворенням гнійних виділень;
гнійний бронхіт - запалення слизової, що вистилає зсередини бронхи, яке супроводжується утворенням гнійних виділень;- інфекційний міокардит - бактеріальне запальне ураження серцевого м'яза;
- пневмонія - запальне ураження паренхіми легких;
- гнійний плеврит - запалення плеври з утворенням гнійних вогнищ;
- емпієма плеври - розлите гнійне ураження плеври;
- гнійний перикардит - запальний процес в тканинах перикарда (серцевої сорочки), який супроводжується формуванням гнійних вогнищ;
- емпієма жовчного міхура - його запалення, при якому порожнину міхура переповнюється гнійним вмістом;
- гнійний панкреатит - гнійне розплавлення тканин підшлункової залози, що виникло на тлі її запалення;
- бешиха - інфекційне ураження поверхневих шарів шкіри;
- карбункул - гнійне запалення декількох волосяних мішечків з втягуванням в процес навколишніх м'яких тканин;
- абсцес будь-якої локалізації - обмежений гнійник, що формується в тканинах того чи іншого органу (печінки, підшлункової залози, селезінки, м'яких тканин кінцівок і так далі);
- флегмона будь-якої локалізації - розлите гнійне запалення;
- лімфаденіт - запальне ураження регіонарних лімфатичних вузлів, яке розвивається з інфекційним компонентом. Може бути практично будь-якої локалізації;
- сепсис - широке поширення інфекції з потоком крові по всьому організму з формуванням метастатичних інфекційних вогнищ
і безліч інших.
Практично при всіх зазначених захворюваннях інфекційний агент здатний потрапити в тканини суглоба також зі струмом лімфи.
Контактна поширення патогенних мікроорганізмом в тканини суглоба з подальшим формуванням гнійного артриту може спостерігатися при таких захворюваннях і патологічних станах, як:
- рана в області суглоба;
- піодермія - безліч дрібних гнійників по всіх поверхні шкірних покривів (у даному випадку - поблизу суглоба);
- інфіковані садна - поверхневе порушення цілісності шкіри;
- абсцес тканин, розташованих по сусідству з суглобом;
- флегмона тканин, які знаходяться по сусідству з суглобом;
- остеомієліт кістки, яка бере участь у формуванні суглоба - її гнійне розплавлення, яке характеризується утворенням свища (патологічного ходу в тканинах).
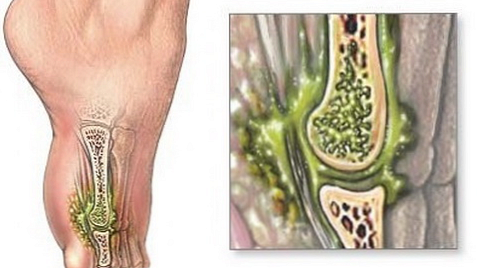
Виділяють ряд факторів, які сприяють розвитку гнійного артриту. це:
- рясне забруднення ран і відкритих переломів;
- погіршення загальної опірності на тлі імунних порушень;
- важкі або затяжні соматичні захворювання;
- виснаження
і так далі.
Погіршення загальної опірності, на тлі якого шанс виникнення гнійного артриту підвищується, виникає при будь-яких імунодефіцитах - вроджених і набутих. Яскравим прикладом набутого імунодефіциту, істотного погіршує захисні сили організму, є СНІД.
Будь-яка важка або тривала патологія може сприяти розвитку гнійного артриту - найчастіше це:
- ішемічна хвороба серця (ІХС) - кисневе голодування серцевого м'яза через патологію коронарних судин, які його кровопостачають;
- хронічний обструктивний бронхіт - запалення слизової бронхів, яке супроводжується перекриттям їх просвіту;
- виразкова хвороба шлунка і 12-палої кишки з частими загостреннями - формування глибокого дефекту в стінці шлунка або 12-палої кишки;
- хронічний панкреатит з частими загостреннями - запальне ураження підшлункової залози;
- цироз печінки - заміщення її паренхіми сполучною тканиною;
- неспецифічний виразковий коліт - запальне ураження слизової оболонки товстого кишечника з одночасним утворенням на всій його довжині виразок у слизовій;
- гломерулонефрит - запальне ураження клубочків нирки;
- онкологічні хвороби різної локалізації - особливо злоякісні
і багато інших.
Виснаження організму, що сприяє розвитку гнійного процесу в суглобі, спостерігається після:
 важких тривалих операцій - зокрема, на органах черевної та грудної клітини;
важких тривалих операцій - зокрема, на органах черевної та грудної клітини;- критичних станів (коми);
- політравм - одночасного травматичного ураження різних ділянок людського тіла (черепа, грудної клітки, живота, таза і так далі);
- важких форм інфекційних захворювань - наприклад, туберкульозу
і багатьох інших.
розвиток патології
Гнійний артрит теоретично може формуватися в будь-якому суглобі. Але на практиці в більшості випадків зустрічається артрит великих суглобів верхніх і нижніх кінцівок:
- гнійний артрит ліктьового суглоба;
- гнійний артрит плечового суглоба;
- гнійний артрит колінного суглоба;
- гнійний артрит тазостегнового суглоба.
Завдяки анатомічній будові будь-який суглоб є практично ідеальною локацією для освіти і скупчення гнійного вмісту. Порожнина суглоба є замкнутим простором з синовіальною рідиною - це сприятливі умови для розмноження патогенних мікроорганізмів. Гнійний процес досить швидко поширюється на всі структури суглоба:
- капсулу;
- синовіальну оболонку;
- суглобові хрящі;
- суглобові кінці кісток.
З іншого боку, суглобова сумка дуже добре сполучається з кровоносної та лімфатичної системою. Завдяки цьому створюються сприятливі умови для поширення збудника з суглоба, ураженого гнійним процесом, з потоком крові і лімфи в інші органи і тканини (в тому числі і віддалені). Як наслідок, в них формуються гнійні вогнища, також може розвиватися сепсис.
Симптоми гнійного артриту
Гнійний артрит часто починається гостро, нерідко на тлі абсолютного благополуччя. Клінічна картина захворювання складається з місцевих і загальних симптомів.
Місцеві симптоми, які розвиваються при описуваної патології, це:
- болю;
- всі класичні ознаки запалення.
Характеристики болів:
- по локалізації - в області ураженого суглоба;
- по поширенню - іррадіюють в сусідні м'які тканини;
- за характером - розпирає, пульсуючі, смикають, стріляють;
- за інтенсивністю - дуже сильні, часом нестерпні;
- по виникненню - розвиваються відразу ж з моменту розвитку патології.
При гнійному артриті через болі у пацієнта порушується сон.
Місцевими ознаками запального процесу, крім уже описаного больового синдрому, є:
 почервоніння шкіри, що покриває суглоб і м'які тканини, які знаходяться з ним по сусідству;
почервоніння шкіри, що покриває суглоб і м'які тканини, які знаходяться з ним по сусідству;- набряк - він має реактивний характер і охоплює тканини вище і нижче суглоба. Набряклість сильніше виражена в сегменті кінцівки, який знаходиться нижче ураженого суглоба - це обумовлено здавленням лімфатичних судин і порушенням струму лімфи по них;
- підвищення температури тканин - область суглоба стає в буквальному розумінні гарячої;
- істотне обмеження функції суглоба - воно обумовлено вираженим больовим синдромом.
Порушення загального стану організму розвивається через вираженої інтоксикації. Чим більше суглоб, уражений гнійним процесом, тим більше виражена інтоксикація. Ознаки інтоксикаційного синдрому наступні:
- лихоманка - одночасно спостерігаються гіпертермія (підвищення температури тіла) і озноб. При цьому температура тіла може підвищитися до 39,0-39,5 градусів за Цельсієм;
- виражені слабкість, млявість, розбитість;
- різке погіршення працездатності - розумової і фізичної;
- головні болі;
- нудота;
- у важких випадках - порушення свідомості.
діагностика
Клінічна картина гнійного артриту досить характерна - діагноз ставлять на підставі виражених симптомів. Враховують також анамнез (історію захворювання): часто вдається з'ясувати наявність інфекційного захворювання, гнійного процесу або травми, які спостерігалися протягом 2-3 тижнів до початку гнійного артриту. Діагноз підтверджується завдяки результатам додаткових методів обстеження - фізикальних, інструментальних, лабораторних.
Дані фізикального обстеження наступні:
- при огляді - м'які тканини в районі суглоба різко набряклі, шкіра червона, сама кінцівка знаходиться у вимушеному положенні, рухи обмежені. Нижче суглоба колір шкіри може бути синюшним або синюшно-червоним;
- при пальпації (промацуванні) - відзначається різка болючість, через це пацієнт підсвідомо заважає лікаря проводити пальпацію. Можлива флуктуація (під пальцями визначаються характерні "хвилі" рідини).
Спостерігається тахікардія - виражене почастішання пульсу. Розвивається через інтоксикаційного синдрому.
В діагностиці гнійного артриту застосовуються такі методи інструментального обстеження:
 рентгенографія суглоба - на рентгенологічних знімках відзначаються набряк м'яких тканин, зміна суглобової щілини (розширення або звуження), наявність горизонтального рівня рідини;
рентгенографія суглоба - на рентгенологічних знімках відзначаються набряк м'яких тканин, зміна суглобової щілини (розширення або звуження), наявність горизонтального рівня рідини;- ультразвукове дослідження (УЗД) - дозволяє вивчити більш досконально м'які тканини ураженого суглоба;
- комп'ютерна томографія (КТ) - сучасний метод комп'ютерних зрізів дозволяє отримати більш детальну інформацію про тканини суглоба, ніж при рентгенологічному дослідженні або УЗД;
- магнітно-резонансна томографія (МРТ) - можливості і цілі ті ж, що і при проведенні КТ;
- пункція суглоба - м'які тканини суглоба проколюють, вміст відсмоктують шприцом, оцінюють його кількість, колір, прозорість, наявність домішок і направляють в лабораторію на дослідження.
В діагностиці гнійного артриту залучаються наступні лабораторні методи дослідження:
- загальний аналіз крові - визначається виражене збільшення кількості лейкоцитів із зсувом лейкоцитарної формули вліво, а також збільшення ШОЕ;
- бактеріоскопічне дослідження - під мікроскопом вивчають пунктат, в ньому визначають велику кількість лейкоцитів і ідентифікують збудника. Підтвердженням діагнозу гнійного артриту є наявність в пунктете лейкоцитів в кількості близько 50 тисяч на 1 мл пунктату. Невелика кількість лейкоцитів в пунктаті не означає, що артрит має негнійного природу;
- бактеріологічне дослідження - роблять посів пунктату на поживні середовища, по колоніям, які виросли, визначають інфекційний агент, який спровокував розвиток патології. Також за допомогою цього методу визначають чутливість збудника до антибіотиків, що є важливим для подальшого вибору антибактеріальних препаратів.
Диференціальна діагностика
Диференціальну діагностику гнійного артриту найчастіше проводять з його негнійний формою.
ускладнення
При гнійному артриті можуть виникнути ускладнення з боку:
- суглоба;
- інших органів і тканин.
Найбільш часто зустрічаються ускладненнями з боку суглоба є:
- артроз - руйнування суглобного хряща;
- контрактура (тугоподвижность) - обмеження рухливості суглоба або її повна відсутність.
З інших ускладнень найчастіше розвиваються:
- флегмона;
- абсцес;
- остеомієліт;
- сепсис.
Лікування гнійного артриту
При виявленні ознак гнійного артриту хворого слід негайно госпіталізувати в хірургічне або травматологічне відділення.
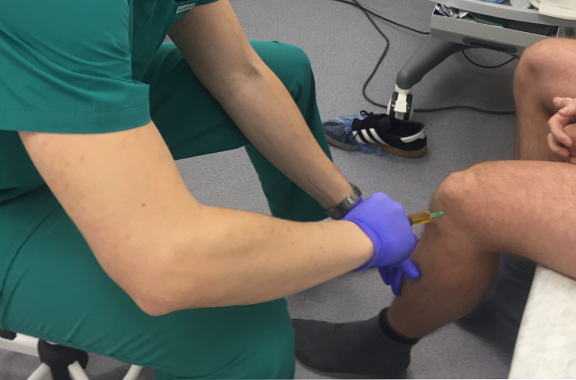
важливоНезалежно від кількості гною, що утворився в суглобі при гнійному артриті, він підлягає евакуації.
Видалення гною з суглоба роблять у такий спосіб. Під місцевою анестезією проводять пункцію суглоба, гній відсмоктують, порожнину промивають антисептичними стерильними розчинами, в неї вводять антибактеріальний препарат широкого спектра дії, порожнину суглоба дренируют для відведення залишкового вмісту, накладають стерильну пов'язку.
Консервативне лікування також призначають. В його основі - такі призначення:
- постільний режим;
- функціональний спокій суглоба. При необхідності накладають гіпсову лонгету;
- промивання порожнини суглоба антисептичними препаратами;
- антибактеріальні препарати - спочатку широкого спектру дії, потім - з урахуванням чутливості збудника до антибіотиків;
- протизапальні засоби - найчастіше використовують нестероїдні протизапальні препарати;
- десенсибілізуючі засоби - вони зменшують дію токсинів і ліквідують побічна дія інших медикаментозних препаратів;
- імуностимулюючі препарати;
- вітамінотерапія;
- в разі вираженої інтоксикації - інфузійна терапія. При цьому внутрішньовенно крапельно вводяться електроліти, сольові розчини, глюкоза, білкові препарати, сироватка крові, свіжозаморожена плазма і так далі.
профілактика
Методами, що попереджають розвиток гнійного артриту, є наступні заходи:
 профілактика інфекційного ураження організму в будь-якій формі;
профілактика інфекційного ураження організму в будь-якій формі;- виявлення та ліквідація гострих і хронічних вогнищ інфекції;
- своєчасна обробка і адекватне лікування ран;
- неухильне дотримання правил асептики при проведенні медичних маніпуляцій;
- зміцнення імунітету різними методами;
- профілактика соматичних захворювань, а при їх наявності - своєчасне виявлення і лікування;
- попередження станів, які ведуть до виснаження організму;
- раннє оперативне втручання при гнійних процесах в кістки і м'яких тканинах.
прогноз
Прогноз при гнійному артриті досить складний. Навіть при своєчасних діагностиці та лікарських призначеннях описувана патологія нерідко протікає бурхливо і супроводжується розвитком ускладнень. Прогноз ще більше погіршується при таких обставинах, як:
- самолікування;
- пізнє звернення в клініку;
- старший вік;
- відчутне послаблення організму.
З хворобою вдається впоратися тільки завдяки її своєчасному виявленню і видаленню гною з адекватним дренуванням, відповідної консервативної терапії.
Ковтонюк Оксана Володимирівна, медичний оглядач, хірург, лікар-консультант


 кишкова паличка;
кишкова паличка; гнійний бронхіт - запалення слизової, що вистилає зсередини бронхи, яке супроводжується утворенням гнійних виділень;
гнійний бронхіт - запалення слизової, що вистилає зсередини бронхи, яке супроводжується утворенням гнійних виділень;
 важких тривалих операцій - зокрема, на органах черевної та грудної клітини;
важких тривалих операцій - зокрема, на органах черевної та грудної клітини; почервоніння шкіри, що покриває суглоб і м'які тканини, які знаходяться з ним по сусідству;
почервоніння шкіри, що покриває суглоб і м'які тканини, які знаходяться з ним по сусідству; рентгенографія суглоба - на рентгенологічних знімках відзначаються набряк м'яких тканин, зміна суглобової щілини (розширення або звуження), наявність горизонтального рівня рідини;
рентгенографія суглоба - на рентгенологічних знімках відзначаються набряк м'яких тканин, зміна суглобової щілини (розширення або звуження), наявність горизонтального рівня рідини; профілактика інфекційного ураження організму в будь-якій формі;
профілактика інфекційного ураження організму в будь-якій формі;