
 Переломом шийного відділу хребта називають порушення цілісності одного або відразу декількох шийних хребців, яке сталося в результаті травматичного впливу. Таке пошкодження може бути частковим і повним.
Переломом шийного відділу хребта називають порушення цілісності одного або відразу декількох шийних хребців, яке сталося в результаті травматичного впливу. Таке пошкодження може бути частковим і повним.
Основні причини переломів шийного відділу хребта - прямі удари по ньому, падіння на голову, раптове різке згинання або розгинання шиї.
Нерідко ця патологія є важкою, так як призводить до цілого ряду серйозних неврологічних порушень, а також до смертельного результату.
Лікування даного порушення частіше консервативне, але якщо пошкоджений спинний мозок, то буде потрібно оперативне втручання.
Загальні дані
Перелом одного або декількох шийних хребців - часта патологія: він складають близько 30% від усієї кількості переломів хребетного стовпа. Дане порушення відносять до розряду важких: в 40-60% всіх діагностованих випадків спостерігається порушення цілісності спинного мозку різного ступеня вираженості, яке може привести до серйозного порушення з боку життєво важливих органів і, як наслідок, до смерті.
Найчастіше випадки перелому шийного відділу хребта фіксують у віці 33-50 років. Це обумовлено високою активністю представників даної вікової категорії, на тлі якої і може бути отриманий перелом.
причини
Спільними причинами порушення цілісності шийних хребців, незалежно від їх більш високого або низького розташування, найчастіше є:
- падіння на голову з висоти - з драбини, дерева, з балкона, вікна;
- пірнання в воду в недостатньо глибоких місцях без завчасного вивчення можливих ризиків;
- раптове різке згинання шиї (рідше - розгинання) при різкому гальмуванні транспортного засобу, у якому перебуває людина - автомобіля, автобуса, поїзда. Найчастіше це спостерігається при дорожньо-транспортних пригодах з примусовою різкою зупинкою транспортного засобу, трохи рідше - при аварійному гальмуванні, коли необхідно було негайно зупинитися для запобігання ДТП;
- удар головою об дах автомобіля зсередини під час руху по дорожньому покриттю поганої якості;
- прямий удар по шиї.
В останньому випадку це часто спостерігається при таких обставинах, як:
- обвали в результаті техногенних катастроф або стихійного лиха;
- ситуації криміногенного характеру;
- травматизація за участю в спортивних змаганнях з силовим компонентом. Таким чином можуть бути травмовані боксери, борці, штангісти (при невдалому підйомі штанги і її падіння на шийний відділ хребта), футболісти, хокеїсти, баскетболісти, регбісти.
Переломи при цьому можуть бути:
- лінійними - з утворенням двох або більше кісткових фрагментів;
- компресійні - при вдавливании тіл хребців один в одного.
При постановці діагнозу "Перелом шийного відділу хребта" найчастіше виявляються компресійні переломи 4, 5 і 6 хребців. Найважчі - це наслідки переломів 1 і 2 хребців.
Постраждалих курирують травматологи, у великих клініках - вертебрологи (фахівці з патології хребта). При виникненні неврологічної симптоматики потрібно участь в лікувальному процесі невропатолога, а в складних випадках - нейрохірурга.
Особливості перелому першого шийного хребця
1 шийний хребець (його ще називають атлант) має форму кільця. Це своєрідне "підстава", завдяки якому голова може здійснювати різні активні рухи.

Атлант зчленовується увігнутими поверхнями з опуклими виростками (відростками) потиличної кістки, при цьому формується суглоб з делікатними тонкими хрящовими поверхнями, сполучнотканинними капсулою і зв'язками. Між усіма хребцями є в наявності міжхребцевий диск, який грає роль своєрідної товстої хрящової прокладки, що амортизує (пом'якшувальною) різкі рухи і удари. Такого диска немає між потиличної кісткою і Атланті, тому якщо удар доводиться на голову, то травмує сила передається на 1 шийний хребець без амортизації.
При силовому впливі на голову виростків потиличної кістки буквально вдавлюються в кільце першого шийного хребця. При цьому може виникнути кілька видів переломів - їх характер залежить від ступеня вираженості і осі дії травмуючої сили. Це такі пошкодження, як:
 перелом передньої дуги - ізольоване порушення цілісності переднього півкільця, при якому відламки можуть зміщуватися в більшій чи меншій мірі, зачіпаючи спинний мозок;
перелом передньої дуги - ізольоване порушення цілісності переднього півкільця, при якому відламки можуть зміщуватися в більшій чи меншій мірі, зачіпаючи спинний мозок;- перелом задньої дуги - ізольоване порушення цілісності заднього півкільця. Воно в основному характеризується стійкістю, вираженого зсуву і здавлювання нервових структур не спостерігається;
- переломи бічних мас - травматичне пошкодження центральних фрагментів кільця. В даному випадку знижується висота хребця.
Найважчим порушенням цілісності 1 шийного хребця вважається так званий "лопається" перелом (його ще називають переломом Джефферсона). При цьому пошкодженні цілісність кільця 1 шийного хребця порушується одночасно в чотирьох точках.
Розрізняють окремі варіанти "лопається" перелому - вибуховий пошкодження або передній, або задньої дуги атланта, або паралельно "йдуть" переломи задньої і передньої дуг.
Перелом 1 шийного хребця може бути:
- ізольований;
- поєднується з переломом 2 шийного або інших хребців.
Клінічними ознаками перелому 1 шийного хребця є:
- відчуття нестабільності шиї - потерпілий не може утримувати звичайними зусиллями голову в нормальному положенні;
- втрата чутливості.
Характеристики болів:
- по локалізації - в шиї, тімені і потилиці;
- по поширенню - іррадіація як така не характерна;
- за характером - ниючі;
- по вираженості - середнього ступеня;
- по виникненню - з'являються в момент удару, турбують і після нього.
Втрата чутливості можлива з боку м'яких тканин тім'яної і потиличної областей.
Результати фізіологічного обстеження наступні:
- при огляді - зазначається, що потерпілий притримує голову руками і намагається не робити нею ніяких рухів;
- при пальпації (промацуванні) - визначається хворобливість в місці пошкодження.
В діагностиці перелому 1 шийного хребця використовуються наступні інструментальні методи дослідження:
- рентгенографія шийного відділу хребта і прицільно атланта - її виконують в спеціальній проекції, а саме через рот. Метод дозволяє підтвердити (або виключити) пошкодження 1 шийного хребця, а також оцінити ступінь зміщення хребцевих дуг;
- комп'ютерна томографія (КТ) - комп'ютерні зрізи дозволяють отримати більше інформації про стан атланта. Метод використовується, якщо рентгенографічне дослідження виявилося неінформативним (наприклад, з технічних причин), а також в сумнівних випадках.
Особливості перелому другого шийного хребця
2 шийний хребець називають аксиса. Як і атлант, він має кільцеподібної форми. У передніх відділах кільця знаходиться товстий масивний кістковий виріст, який називають зубом і який зчленовується із задньою поверхнею атланта, при цьому формуючи суглоб Крювелье. Також 1 і 2 шийні хребці з'єднуються один з одним за допомогою широких і плоских суглобових поверхонь, які розташовані симетрично.

Через особливості будови шийного відділу хребта в результаті травми найчастіше пошкоджується зубовидний відросток. Розрізняють 3 види переломів зуба:
- відривний пошкодження його верхівки. Це стабільний тип перелому, зустрічається в порівнянні з іншими видами пошкодження зуба рідко;
- порушення цілісності вузької частини зуба. Такий перелом відноситься до нестабільних, зустрічається він часто - більш ніж в 50% діагностованих випадків пошкодження зубовидних відростка;
- перелом основи зуба. Його особливістю є те, що в 20% випадків даний перелом супроводжується неврологічними порушеннями різного ступеня вираженості.
Дуже важливим є розуміння характеристик перелому зуба. Виділяють три ступені його пошкодження - при цьому враховують те, що трапилося зміщення атланта, а також вираженість симптоматики:
- перша ступінь - зміщення не спостерігається. Потерпілий скаржиться на відчуття дискомфорту в шиї, а також несуттєві больові відчуття при спробі зробити рухи головою;
- друга ступінь - 1 шийний хребець і утворився уламок зуба 2 шийного хребця зміщуються в передньому напрямку, при цьому задня частина атланта здавлює спинний мозок. У момент травматизації або через деякий час після неї потерпілий може втратити свідомість. Також розвивається неврологічна симптоматика різного ступеня тяжкості - від несуттєвого погіршення до виражених парезів (порушення рухової активності) і паралічів (повного знерухомлення);
- третя ступінь - спостерігається значний зсув кісткових фрагментів, через нього розвиваються важкі ушкодження нервових структур, дуже часто несумісні з життям, потерпілий гине.
При переломах 2 шийного хребця може виникнути період помилкового благополуччя - при цьому пацієнт пересувається в звичайному режимі, рухає головою (трясе нею, повертає). Таке суб'єктивне поліпшення стану насправді дуже підступно, так як провокує недооцінку ступеня пошкодження хребця. Потерпілий, зрадівши поліпшенню, відновлює рухи головою в повній мірі, що в якийсь момент може привести до таких критичних наслідків, як:
- різке зміщення атланта;
- раптово наступила компресія (здавлювання) спинного мозку, яка, в свою чергу, викликає гостру компресійну миелопатию (порушення з боку тканин спинного мозку), через що стан потерпілого різко погіршується.
Тому навіть при загальному задовільному стані потерпілого будь-які переломи 2 шийного хребця розцінюються як потенційно небезпечні.
Симптомами описуваного пошкодження є ті ж ознаки, які виявляються і при переломі 1 шийного хребця - це:
- болю в шиї;
- порушення чутливості і рухової активності.
Результати фізикального обстеження схожі на такі, які були отримані при обстеженні потерпілого з переломом 1 шийного хребця:
- при огляді - наголошується на тому, що пацієнт намагається не рухати головою;
- при пальпації - визначається болючість в зоні перелому.
Залучаються такі методи інструментального обстеження, як:
 рентгенографія шийного відділу хребта - бічна і через рот. Якщо на рентгенологічних знімках пошкодження не виявляється, то роблять так звані функціональні знімки, коли пацієнт повинен повертати голову. Функціональне рентгенологічне обстеження виконують в крайніх випадках, з максимальною обережністю і в присутності лікаря;
рентгенографія шийного відділу хребта - бічна і через рот. Якщо на рентгенологічних знімках пошкодження не виявляється, то роблять так звані функціональні знімки, коли пацієнт повинен повертати голову. Функціональне рентгенологічне обстеження виконують в крайніх випадках, з максимальною обережністю і в присутності лікаря;- комп'ютерна томографія (КТ) - вона є більш безпечною альтернативою функціональному рентгенологічного дослідження.
Якщо розвинулися неврологічні порушення, то обов'язковими будуть консультації невропатолога або нейрохірурга.
Особливості переломів нижніх шийних хребців
Найчастіше діагностуються такі види переломів нижніх шийних хребців, як:
- компресійні;
- роздроблені.
Найчастіше вони виникають при різкому згинанні шиї (згинальні переломи). Дещо рідше діагностуються пошкодження, які виникають при різкому розгинанні шиї (розгинальні переломи).
При таких пошкодженнях виявляються такі ознаки:
- болю в шийному відділі хребта;
- обмеження руху;
- спастическое скорочення м'язів шиї;
- їх напруга.
Результати фізикального обстеження будуть такими:
- при огляді - в деяких випадках (а саме при розриві зв'язок між остистими відростками) з'являється викривлення лінії остистих відростків, яке за формою нагадує багнет або блискавку;
- при пальпації - відзначається болючість при промацуванні місця перелому. Якщо при натисканні на остистий відросток пошкодженого хребця болючість посилюється, то це означає нестабільність перелому.
Компресійні переломи нижніх шийних хребців часто не призводять до порушення цілісності спинного мозку. Неврологічні ознаки, які можуть спостерігатися, виникають через набряклість м'яких тканин ураженої області, при цьому вони не є вираженими.
 Порушення цілісності спинного мозку часто виникає при роздроблених переломах, а також переломовивіхах. При цьому неврологічна симптоматика більш виражена - аж до тетраплегии (порушення рухової активності верхніх і нижніх кінцівок з двох сторін), порушення актів дефекації і сечовипускання.
Порушення цілісності спинного мозку часто виникає при роздроблених переломах, а також переломовивіхах. При цьому неврологічна симптоматика більш виражена - аж до тетраплегии (порушення рухової активності верхніх і нижніх кінцівок з двох сторін), порушення актів дефекації і сечовипускання.
Найважчими вважаються переломи, а переломовивіхі шийних хребців. Їх причиною найчастіше є різке згинання голови. В даному випадку можуть виявлятися ушкодження кількох хребців - переломи дужок, відростків (остистих і суглобових). При такому типі перелому шийного відділу хребта часто спостерігаються:
- повні паралічі;
- повна втрата чутливості.
При переломовивіхах шийних хребців дуже часті летальні випадки - смерть може наступити як одразу після настання травми, так і через кілька годин або кілька діб. Пізніший летальний результат наступає через ускладнення - зокрема, набряку легенів, який веде до порушення дихання.
З інструментальних застосовуються такі методи діагностики перелому нижніх шийних хребців:
- рентгенографія шийного відділу хребта. Самою інформативною є бічна проекція, так як по зниженню висоти передніх відділів хребця вона дозволяє виявити компресію;
- комп'ютерна томографія (КТ) - як і при виявленні перелому 1 і 2 шийних хребців, метод застосовується в спірних випадках;
- магнітно-резонансна томографія (МРТ) - є особливо ефективною при вивченні м'яких тканин, в яких "заховані" нижні шийні хребці, і які також можуть постраждати при описуваної патології.
Консультація невропатолога і нейрохірурга призначається відразу, без очікування розвитку неврологічних порушень.
Диференціальна діагностика
В першу чергу, диференціальну діагностику проводять, щоб з'ясувати, який саме шийний хребець був пошкоджений і який вид перелому утворився. Також вона проводиться з забоєм шийного відділу хребта.
ускладнення
При переломі шийного відділу хребта можуть виникнути такі ускладнення, як:
- ушкодження спинного мозку;
- порушення чутливості аж до її повного зникнення;
- порушення рухової активності аж до її повного припинення.
Два останніх порушення є вторинними ускладненнями - наслідком пошкодження спинного мозку. Ступінь їх вираженості залежить від вираженості перелому шийного відділу хребта і пошкодження спинного мозку.
Перша допомога при переломі шийного відділу хребта і лікування
Лікування перелому шийного відділу хребта буває консервативне і оперативне. Вибір методу залежить від ступеня тяжкості патології і наступили ускладнень.
У клінічній практиці при переломі шийного відділу хребта в більшості випадків залучають консервативне лікування:
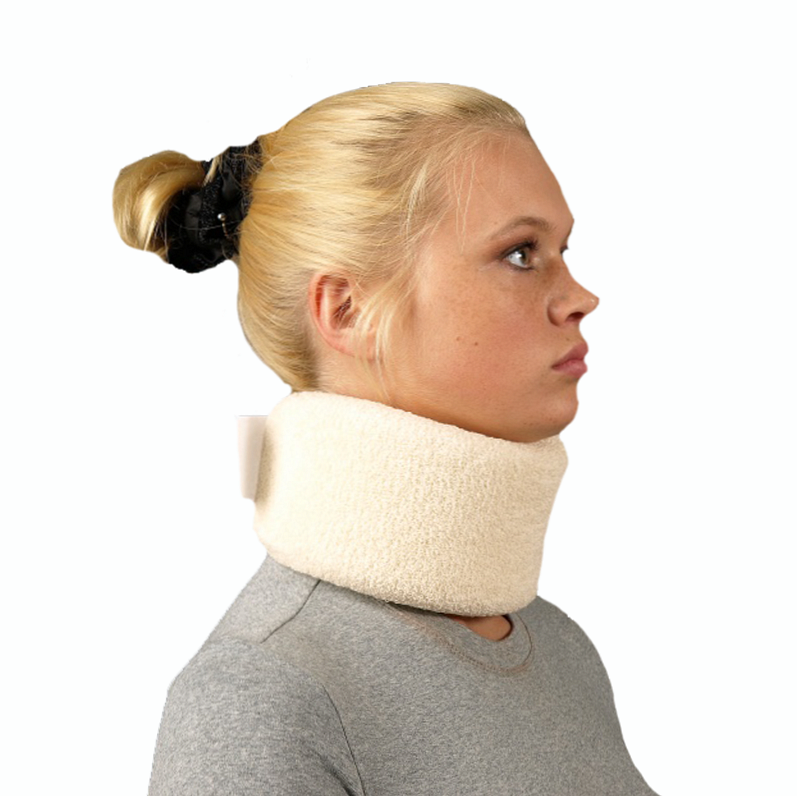 в разі виникнення неускладнених переломів без зміщення проводять іммобілізацію (знерухомлення) ураженого відділу. Для цього застосовують комір Шанца, гіпсовий корсет або жорсткий комір. Середні терміни іммобілізації - до 4 місяців;
в разі виникнення неускладнених переломів без зміщення проводять іммобілізацію (знерухомлення) ураженого відділу. Для цього застосовують комір Шанца, гіпсовий корсет або жорсткий комір. Середні терміни іммобілізації - до 4 місяців;- якщо діагностовано зміщення, через що є ризик пошкодження спинного мозку, проводять витягування шийного відділу хребта за допомогою петлі Гліссона, фіксацію виконують за допомогою коригувальних подушок або валиків. Якщо діагностовано згинальний перелом, то подушку під голову потерпілого не кладуть, а під його плечі підкладають валик. При разгибательном переломі під голову пацієнта підкладають дві подушки, після усунення компресії їх прибирають. Через 15-30 діб витягування знімають, далі накладають жорсткий комір або гіпсовий напівкорсет - термін такий іммобілізації становить 3-4 місяці.
Також постраждалим призначають:
- знеболюючі препарати;
- фізіотерапевтичні процедури;
- спеціальний комплекс ЛФК, щоб не допустити атрофії м'язів через тривале знерухомлення.
Хірургічну корекцію перелому шийного відділу хребта проводять за показаннями - це:
- нестабільні переломи;
- переломовивіхі - зокрема, якщо спостерігаються здавлювання або порушення цілісності спинного мозку;
- осколкові компресійні переломи;
- низька ефективність консервативного лікування або її повна відсутність.
В основі операції лежить фіксація пошкоджених хребців, яку виконують за допомогою спеціальних пристосувань - фіксаторів або пластин.
У ранньому післяопераційному періоді призначають консервативне лікування - в його основі:
- антибактеріальні препарати - для профілактики інфекційних ускладнень;
- знеболюючі засоби;
- фізіотерапевтичне лікування.
Також важливими є реабілітаційні процедури, які сприяють більш швидкому відновленню пацієнта - в тому числі це ЛФК та масаж.
профілактика
Профілактикою перелому шийних відділів хребта є наступні дії:
- уникнення будь-яких ситуацій, які можуть бути чреваті пошкодженням шийного відділу хребта;
- при неможливості уникнути ризику травмування - застосування захисних пристосувань;
- профілактика, раннє виявлення та адекватне лікування будь-яких патологій, які сприяють слабкості кісткової тканини, на тлі яких навіть невиражене травматичне вплив може призвести до перелому шийних хребців.
прогноз
Прогноз при переломі шийного відділу хребта складний і залежить від ступеня пошкодження, оперативності та адекватності лікування. Близько третини всіх постраждалих з описуваної патологією гинуть на місці отримання травми, не дочекавшись кваліфікованої медичної допомоги. Причиною смерті в таких випадках найчастіше є критичні порушення респіраторної (дихальної) та серцевої діяльності - вони, в свою чергу, виникають через серйозне пошкодження нервових структур (зокрема, спинного мозку) на тлі перелому.
Пацієнти, у яких спинний мозок не був пошкоджений, завдяки грамотному лікування і реабілітаційних заходів через деякий час повертаються до звичайного укладу життя.
Ковтонюк Оксана Володимирівна, медичний оглядач, хірург, лікар-консультант


 перелом передньої дуги - ізольоване порушення цілісності переднього півкільця, при якому відламки можуть зміщуватися в більшій чи меншій мірі, зачіпаючи спинний мозок;
перелом передньої дуги - ізольоване порушення цілісності переднього півкільця, при якому відламки можуть зміщуватися в більшій чи меншій мірі, зачіпаючи спинний мозок; рентгенографія шийного відділу хребта - бічна і через рот. Якщо на рентгенологічних знімках пошкодження не виявляється, то роблять так звані функціональні знімки, коли пацієнт повинен повертати голову. Функціональне рентгенологічне обстеження виконують в крайніх випадках, з максимальною обережністю і в присутності лікаря;
рентгенографія шийного відділу хребта - бічна і через рот. Якщо на рентгенологічних знімках пошкодження не виявляється, то роблять так звані функціональні знімки, коли пацієнт повинен повертати голову. Функціональне рентгенологічне обстеження виконують в крайніх випадках, з максимальною обережністю і в присутності лікаря; в разі виникнення неускладнених переломів без зміщення проводять іммобілізацію (знерухомлення) ураженого відділу. Для цього застосовують комір Шанца, гіпсовий корсет або жорсткий комір. Середні терміни іммобілізації - до 4 місяців;
в разі виникнення неускладнених переломів без зміщення проводять іммобілізацію (знерухомлення) ураженого відділу. Для цього застосовують комір Шанца, гіпсовий корсет або жорсткий комір. Середні терміни іммобілізації - до 4 місяців;