
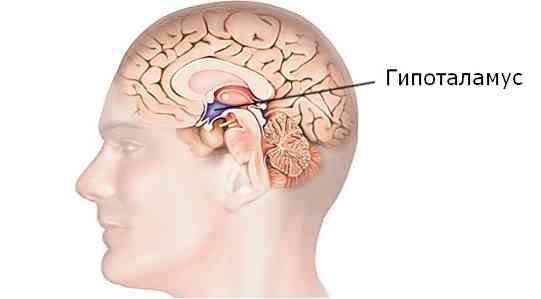
 Гіпоталамічний синдром - це симптомокомплекс, що характеризується швидко прогресуючим перебігом і поєднанням вегетативних, ендокринних, трофічних і метаболічних порушень. Даний стан обумовлено патологією гіпоталамуса.
Гіпоталамічний синдром - це симптомокомплекс, що характеризується швидко прогресуючим перебігом і поєднанням вегетативних, ендокринних, трофічних і метаболічних порушень. Даний стан обумовлено патологією гіпоталамуса.
Велика частина пацієнтів, у яких виявлено дана патологія - це особи репродуктивного віку від 30 до 40 років. Жінки хворіють значно частіше за чоловіків. Гіпоталамічний синдром нерідко виявляється у підлітків в пубертатному періоді (12-15 років). Діагностика буває утруднена, оскільки симптоматика може "маскуватися" під інші розлади.
Класифікація
В рамках сучасної ендокринології розроблена розширена класифікація симптомокомплексу.
За своїм походженням гіпоталамічний синдром ділиться на первинний, вторинний і змішаний. Первинна форма розвивається на тлі ЧМТ та впливу інфекційних агентів, а вторинна найчастіше стає наслідком ожиріння.
Відповідно до переважанням тих чи інших симптомів, виділяють такі різновиди синдрому:
- нервово-м'язову;
- порушення терморегуляції;
- гипоталамическую епілепсію;
- нейротрофічних;
- вегето-судинну;
- порушення метаболічного і нейроендокринної характеру;
- псевдоневрастеніческій (психопатологическую);
- порушення потягів і мотивацій.
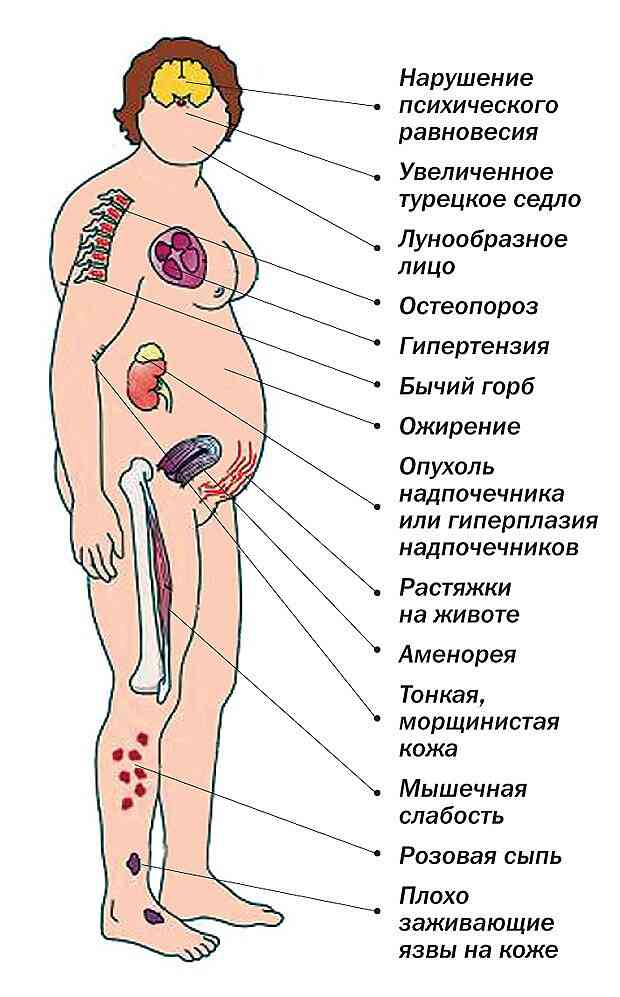
У клінічній практиці окремо розглядаються варіанти синдрому з переважанням патології нейроціркуляціі, гіперкортицизму (надлишок гормонів кори надниркових залоз) або конституційного ожиріння.
По тяжкості виділяють легку, середню і важку форми патології.
Класифікація гипоталамического синдрому за типом розвитку включає 4 форми:
- стабільну.
- прогресуючу.
- регресуючу.
- рецидивуючу.
причини
Зверніть увагу: гіпоталамус - це невелика область в проміжному мозку, що відповідає за гомеостаз, терморегуляцію, метаболізм, харчове і статеву поведінку, а також за стан кровоносних судин. При ураженнях гіпоталамічних структур порушується регуляція фізіологічних реакцій організму, і розвивається вегетативний криз.
До числа можливих причин гипоталамического синдрому відносяться:
- хронічні інтоксикації, що впливають на центральну нервову систему;
- травми, пов'язані зі змінами в гіпоталамічних структурах;
 доброякісні та злоякісні пухлини, що давлять на гіпоталамус;
доброякісні та злоякісні пухлини, що давлять на гіпоталамус;- розумова перевтома;
- психоемоційні стреси;
- гормональна перебудова в період вагітності;
- судинні патології;
- інсульти;
- нейроінфекції (вірусної або бактеріальної природи);
- остеохондроз шийного відділу (з порушенням кровопостачання мозку);
- хронічні соматичні патології з вегетативним компонентом;
- індивідуальна (вроджена) недостатність гіпоталамічної області.
Нейроінтоксикації можуть бути наслідком виробничих шкідливостей (роботи з токсичними сполуками) або згубних звичок (наркоманії або хронічного алкоголізму).
Присутність вегетативного компонента характерно для таких хронічних патологій, як виразкова хвороба шлунка, гіпертонія, бронхіальна астма і конституційне ожиріння.
До інфекційних захворювань, здатним негативно вплинути на діяльність гіпоталамуса відносяться малярія, ревматизм, а також звичайний грип при розвитку ускладнень.
Симптоми гипоталамического синдрому
До числа проявів патології відносяться:
 часті головні болі;
часті головні болі;- загальна слабкість і підвищена стомлюваність;
- збільшення (рідше - зниження) маси тіла;
- підвищення апетиту;
- постійне відчуття спраги;
- різкі зміни настрою;
- невмотивоване почуття тривоги;
- панічні атаки;
- психічне виснаження;
- тремтіння пальців і століття;
- відчуття нестачі повітря;
- підвищення артеріального тиску (артеріальна гіпертензія);
- колючі болі в області грудної клітини (кардіалгії);
- прискорене серцебиття;
- розлади кишечника (запори або діарея);
- дисменорея;
- зміна статевого потягу (в бік збільшення або зниження);
- виражена метеозалежність;
- висока чутливість до зміни кліматичних поясів;
- безсоння вночі і сонливість в денний час;
- підвищена схильність до алергії.
важливо: у підлітків пубертатного періоду симптомокомплекс здатний прискорювати або сповільнювати статевий розвиток.
Симптомокомплекс нерідко ускладнюється дистрофічними змінами в серцевому м'язі, аменореєю, маткові кровотечі, гинекомастией і гирсутизмом. Можливе формування інсулінорезистентності.
У більшості випадків спостерігаються приступообразні прояви синдрому.
 У хворих виникають вазоінсулярние кризи, які характеризуються відчуттям спека, припливу крові до обличчя, задухою, пітливістю, запамороченням і загальною слабкістю. Багато пацієнтів скаржаться на неприємні відчуття в епігастральній ділянці. Сечовипускання зазвичай прискорене, а обсяг діурезу зростає. Не виключені реакції гіперчутливості у вигляді шкірних висипань і ангіоневротичних набряків. Об'єктивно виявляється брадикардія (ЧСС падає до 45-50 ударів в хвилину). Артеріальний тиск знижується до значень 80/50 мм. рт. ст.
У хворих виникають вазоінсулярние кризи, які характеризуються відчуттям спека, припливу крові до обличчя, задухою, пітливістю, запамороченням і загальною слабкістю. Багато пацієнтів скаржаться на неприємні відчуття в епігастральній ділянці. Сечовипускання зазвичай прискорене, а обсяг діурезу зростає. Не виключені реакції гіперчутливості у вигляді шкірних висипань і ангіоневротичних набряків. Об'єктивно виявляється брадикардія (ЧСС падає до 45-50 ударів в хвилину). Артеріальний тиск знижується до значень 80/50 мм. рт. ст.
Симпатико-адреналової кризи розвиваються на тлі психоемоційного перенапруження, зміни погоди, болів або місячних. Пароксизми дають про себе знати частіше в нічний час. У пацієнта з'являється тремтіння, оніміння і похолодання кінцівок і почуття ознобу. Частота пульсу зростає до 100-130 уд / хв., А цифри АТ підвищуються до 180/110. Нерідко відзначається гіпертермія (температура тіла досягає 39 ° С). Хворий відчуває почуття занепокоєння і страху смерті.
Зверніть увагу: перед початком симпатико-адреналових кризів відзначаються т. н. "Провісники" - загальна млявість, цефалгії, невмотивована зміна настрою і колючі болі в серці.
Тривалість пароксизмального нападу становить від 15 хв. до 3-4 годин. Після його закінчення пацієнт довго відчуває слабкість і боязнь нового кризу.
 Пароксизми можуть бути змішаними, тобто. Е. У хворого спостерігаються ознаки і симпатико-адреналової і вазоінсулярного кризу.
Пароксизми можуть бути змішаними, тобто. Е. У хворого спостерігаються ознаки і симпатико-адреналової і вазоінсулярного кризу.
Якщо на тлі гіпоталамічного синдрому страждає терморегуляція, у пацієнтів тривалий час зберігається субфебрильна температура, а періодично вона підвищується до значень в 39-40 ° С. Це явище отримало назву гипертермического кризу; воно досить часто діагностується у дітей та підлітків на тлі психоемоційного напруження. Для збоїв в системі терморегуляції характерний підйом температури в ранкові години і її зниження до вечора. Фахівці пов'язують даний симптом з фізичними та розумовими навантаженнями; він часто розвивається в період активних занять в школі і проходить під час відпочинку.
Зверніть увагу: одним з ознак порушення терморегуляції на тлі гіпоталамічного синдрому стає непереносимість недостатньо комфортних (низьких) температур і мерзлякуватість.
Прояви розладів потягів і мотивацій:
- зміна статевого потягу;
- поява найрізноманітніших фобій;
- гиперсомния (постійна сонливість);
- поведінкові порушення;
- лабільність емоцій;
- підвищена дратівливість;
- гнів і агресія;
- сльозливість;
- депресії.
При розладах нейроендокринної та метаболічного характеру можуть страждати практично будь-які обмінні процеси.
До числа їх можливих проявів відносяться:
- анорексія (відмова від їжі);
- булімія (вовчий голод);
- сильна спрага;
- поліурія зі зниженням щільності сечі;
- диспепсичні розлади;
- патологічні зміни в щитовидній залозі;
- акромегалія;
- нецукровий діабет;
- синдром гіперкортицизму;
- раннє настання менопаузи.
Ускладненнями нейроендокринної-метаболічних проявів гіпоталамічного синдрому можуть стати виразки органів шлунково-кишкового тракту, дистрофічні зміни шкірних покривів, м'язової і кісткової тканини.
діагностика
Виявлення та лікування гіпоталамічного синдрому є завданням ендокринологів, неврологів і гінекологів. Діагностика ускладнюється поліморфізмом проявів патології.
До основних критеріїв, що дозволяє верифікувати діагноз, відносяться:
- ЕЕГ;
- термометрія (пахвова з 2 сторін і ректальна);
- аналіз цукрової кривої (проба проводиться натщесерце і з навантаженням, а показники вимірюються кожні півгодини);
- триденна проба Зимницьким на співвідношення обсягу випитої рідини та діурезу.
важливо: для постановки діагнозу проводяться електроенцефалографія і магнітно-резонансна томографія головного мозку і розширене лабораторне дослідження гормонального фону пацієнта. ЕЕГ дозволяє виявити патологічні зміни в глибоких структурах мозку. За допомогою МРТ можна оцінити внутрішньочерепний тиск і виявити новоутворення і наслідки ЧМТ і кисневого голодування тканин.
За свідченнями лікарі вдаються до ультразвуковому скануванню органів ендокринної системи - наднирників і щитовидної залози.
В ході діагностики гіпоталамічного синдрому неодмінно проводяться лабораторні дослідження рівня наступних гормонів:
 тиреотропного (продукується гіпофізом);
тиреотропного (продукується гіпофізом);- тироксину (синтезується щитовидною залозою);
- фоллікостімулірующего;
- пролактину;
- тестостерону;
- лютеїнізуючого;
- естрадіолу;
- кортизолу;
- адренотропного.
У сечі оцінюється також зміст 17-кетостероїдів.
Лікування гіпоталамічного синдрому і прогноз
Як правило, проводиться симптоматична терапія і призначається ингибирующая або, навпаки, стимулює гормонотерапія. Її основна мета - корекція порушень гіпоталамічних структур.
В першу чергу усувається можлива причина виникли порушень. Травми і пухлини підлягають відповідному лікуванню, а хронічні вогнища інфекції - санації. При виявленні токсичних уражень здійснюється активна дезінтоксикаційна терапія, що передбачає в / в введення специфічних антидотів, сольових розчинів і глюкози.
Для попередження симпатико-адреналових пароксизмів показані алкалоїди беладони, Фенобарбітал, Пірроксан, тофізопам, Сульпирид і засоби і з групи антидепресантів (зокрема - Амітриптилін).
Боротьба з нейроендокринними порушеннями передбачає призначення лікувальної дієти і препаратів, що регулюють обмін нейромедіаторів (потрібне тривале курсове лікування фенітоїном або бромокриптин). Паралельно здійснюється замісна, стимулююча або гальмує гормонотерапія.
Синдром посттравматичного генезу вимагає проведення цереброспинальной пункції і застосування заходів щодо дегідратації організму.
Метаболічні порушення є показанням для дието- і вітамінотерапії, а також призначення ЛЗ анорексантного дії.
Ефективні засоби для стимуляції церебрального кровотоку:
 гліцин;
гліцин;- Вінпоцетин;
- пірацетам;
- вітаміни групи В;
- гідролізат свинячого мозку;
- препарати кальцію.
До немедикаментозних методів належать лікувальна гімнастика, різноманітні фізіопроцедури і рефлексотерапія.
Величезне значення має нормалізація ваги і курортотерапія. Пацієнтам настійно рекомендується строго дотримуватися оптимального режиму праці та відпочинку.
важливо: профілактика кризів зводиться до мінімізації психотравмуючих чинників і превентивному прийомі заспокійливих засобів, антидепресантів і транквілізаторів.
Прогноз безпосередньо залежить від ступеня тяжкості ураження ділянки мозку. У багатьох випадках вдається домогтися повного клінічного одужання. При несприятливому результаті патологія прогресує, і розвивається ендокринне безпліддя, полікістоз яєчників, ожиріння і стійка гіпертонія. При благополучному зачатті згодом не виключені акушерські та перинатальні ускладнення.
Синдром часто супроводжується серйозними нейроендокринними порушеннями, що призводять до зниження або втрати працездатності з встановленням III або II групи інвалідності.
ПЛІС Володимир, медичний оглядач


 доброякісні та злоякісні пухлини, що давлять на гіпоталамус;
доброякісні та злоякісні пухлини, що давлять на гіпоталамус; часті головні болі;
часті головні болі; тиреотропного (продукується гіпофізом);
тиреотропного (продукується гіпофізом); гліцин;
гліцин;