

Синдром Ашермана або внутрішньоматкові синехії - це патологічний процес в репродуктивній системі жінки, при якому в порожнині матки утворюються спайкові і фіброзні тяжі. Це призводить до зменшення обсягу порожнини матки.
У більшості випадків стінки органу приростають один до одного. Іноді лише частина простору матки зайнята спайками. За кількістю рубцевих утворень виділяють 3 ступеня тяжкості захворювання - легка, середня і важка.
при легкої стадії синехии тонкі, їх легко розділити хірургічним інструментом без виділення крові. при середньої тяжкості спайка є щільним фіброзний тяж. При спробі розсікти освіту починає кровоточити. важка форма характеризується щільним зрощенням стінок органу.

Причини і ускладнення синдрому Ашермана
Причиною розвитку передаються статевим шляхом є травмування епітелію порожнини матки. Це відбувається при:
- вишкрібання при аборт, викидень;
- порушення відходження плаценти в останньому етапі пологів;
- інфекційні захворювання репродуктивної сфери;
- хірургічні втручання - кесарів розтин, видалення міоми, поліпоектоміі;
- туберкульоз репродуктивної сфери;
- ураження паразитами шистосомами.
Внутрішньоматкові синехії небезпечні тим, що можуть тривалий час залишатися непоміченими, а жінок лікують від абсолютно непов'язаних з ними захворювань.
Спайкові процеси в порожнині матки при синдромі Ашермана провокують розвиток наступних ускладнень:
- Звичний викидень, порушення розвитку плоду.
- Гематометри - порушується природний відтік рідин з порожнини матки. Під час менструації в порожнині накопичується кров і тканини ендометрія.
- Піометра - наслідок гематометра. Починається розкладання і інфікування скопилася крові. Розвивається гнійний запальний процес.
- Фіброзні вузли можуть переродитися в злоякісну карциному.
- Розвиток трубного безпліддя, трубні позаматкові вагітності. Цей стан може закінчитися розривом фаллопиевой труби і летальним результатом.
- Хронічні тазові болі.
У зоні ризику знаходяться всі пацієнтки, що перенесли оперативні втручання у внутрішній порожнині матки.
Симптоми синдрому Ашермана і стадії захворювання
Спайковий процес в репродуктивній сфері при синдромі Ашермана призводить до порушення функцій, пов'язаних з дітонародженням.
У пацієнток спостерігаються такі симптоми і стану:
- порушення менструального циклу - тривалість, болю, кількість виділеної крові, стан під час менструації і ПМС;
- гемотосальпінгс в матці або трубах. Цей стан розвивається через зрощування тканин цервікального каналу. І кров по час менструації через фаллопієві труби потрапляє в черевну порожнину, викликаючи запальні процеси.
- викидні, звичний викидень, безпліддя маткового генезу;
- ендометріоз.
Без належного лікування зачаття і виношування дитини при синдромі Ашермана стає неможливим.
Виразність симптомів залежить від тяжкості захворювання.
Лікарі виділяють 3 стадії передаються статевим шляхом:
 Порушено 25% обсягу порожнини матки. Спайки на цій стадії легко піддаються розтину. Дно органу не уражене.
Порушено 25% обсягу порожнини матки. Спайки на цій стадії легко піддаються розтину. Дно органу не уражене.- На другій стадії спайки займають від 25 до 75% обсягу маткової порожнини. Уражається маточне дно. Синехії настільки щільні, що розітнути їх за допомогою ендоскопа неможливо.
- На третій стадії практично весь обсяг органу зайнятий фіброзними тяжами. Вони щільні, стягують стінки матки. Устя фаллопієвих труб перекриті.
діагностичні заходи
Постановка діагнозу "синехии" грунтується на даних опитування, огляду пацієнтки в дзеркалах і бімануального, за допомогою методів діагностичної візуалізації.
На огляді у гінеколога при підозрі на синдром Ашермана лікар проведе наступні маніпуляції:
- Аналіз скарг пацієнтки - тривалість менструацій, початок менархе і статевого життя, чи були спроби вагітніти і як вони закінчилися, чи були викидні і аборти, хірургічні втручання в порожнині матки і найближчих органах. Чи присутній больовий синдром і його інтенсивність.
- збирається гінекологічний анамнез - перенесені запальні процеси в репродуктивній сфері, ЗПСШ, кількість викиднів, абортів, оперативних втручань.
- детальний аналіз менструальної функції - тривалість, кількість виділеної крові, наявність больового синдрому під час і перед початком місячних, вік початку менархе, тривалість циклу.
- Огляд в дзеркалах піхви, пальпація внутрішніх органів. Лікар оцінює розміри матки, придатків, рухливість зв'язкового апарату, симетричність розташування. Крім цього, відзначається реакція пацієнтки на пальпацію, наявність і локація больових відчуттів.
Після очного огляду гінеколог призначить інструментальні методи обстеження.
Що належить зробити?
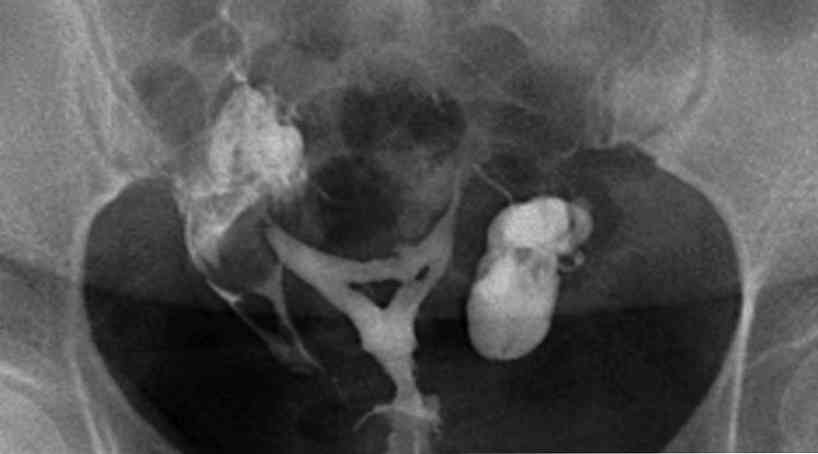 рентгенівське обстеження - гистеросальпингографию - для візуалізації порожнини матки, фаллопієвих труб. На знімках будуть чітко видно синехии, їх обсяг і розташування в порожнині матки.
рентгенівське обстеження - гистеросальпингографию - для візуалізації порожнини матки, фаллопієвих труб. На знімках будуть чітко видно синехии, їх обсяг і розташування в порожнині матки.- соногістерографія - це ультразвукове обстеження. При цьому порожнину матки заповнюють водою і визначають прохідність фаллопієвих труб.
- лапароскопічне обстеження - порожнину матки оглядається за допомогою ендоскопа. Гнучка трубка вводиться через піхву. Цей вид обстеження часто поєднують з оперативним втручанням по розтину синехий.
Лікування синдрому Ашермана
 Лікування передаються статевим шляхом при синдромі Ашермана відбувається виключно хірургічним шляхом. В даний час використовуються щадні лапароскопічні методики. Під час процедури синехии розсікаються, зайва тканина видаляється.
Лікування передаються статевим шляхом при синдромі Ашермана відбувається виключно хірургічним шляхом. В даний час використовуються щадні лапароскопічні методики. Під час процедури синехии розсікаються, зайва тканина видаляється.
на початковій стадії захворювання хірургічне втручання проводиться під контролем УЗД за допомогою гистероскопа. Загальний наркоз не показаний, досить місцевого знеболювання. Процедура нетравматична, ймовірність розвитку ускладнень вкрай низька.
на другий стадії розвитку синдрому Ашермана показано використання ендоскопічних ножиць. А синехии доводиться відокремлювати від тканин епітелію. Зростає ризик розвитку кровотеч.
на третій стадії оперативне втручання проводиться за допомогою лазера. Синехії щільні і зрослися зі стінками матки. Вони важко піддаються розтину і відокремлення від тканин ендометрію. Існує ризик розвитку кровотечі.
Перед оперативним втручанням лікар призначить гормональні препарати, що викликають тимчасову атрофію ендометрія. Це спрощує процедуру і прискорює процес загоєння тканин. Після відміни препаратів нормальний ріст ендометрію відновлюється.
Прийом гормональних засобів при синдромі Ашермана показаний і після втручання. Курс лікування розраховується індивідуально, але триває він не менше 3 місяців. Додатково препарати оберігають пацієнтку від вагітності в реабілітаційний період.
Після хірургічного втручання показаний прийом антибіотиків для профілактики розвитку запальних процесів бактеріального характеру. Додатково призначають антибактеріальні засоби, такі як метронідазол.
Вагітність при синдромі Ашермана
Вагітність при такому діагнозі можлива, але тільки на ранніх стадіях патологічного процесу. Але, навіть у разі вдалої імплантації плодового яйця і нормальному процесі виношування, ризик розвитку ускладнень під час пологів - передчасний початок родової діяльності, розрив матки, збільшення плаценти - великий.
Зверніть увагуПісля пологів така жінка повинна перебувати під пильною увагою лікарів.
При важкій стадії зрощення тканин настання вагітності, виношування неможливі навіть після успішного лікування синдрому Ашермана. Причина - масивні пошкодження внутрішньої порожнини матки.
профілактичні заходи
Основні методи профілактики при синдромі Ашермана спрямовані на виключення факторів, що сприяють розвитку захворювання.
Що рекомендують лікарі:
- своєчасне і якісне лікування захворювань репродуктивної сфери;
- виключення абортів, контрацепція;
- використання медикаментозних способів позбавлення від небажаної вагітності;
- проведення будь-яких маніпуляцій в порожнині матки під контролем УЗД;
- відмова від використання внутрішньоматкових спіралей;
- відвідування гінеколога 2 рази на рік для профілактичного огляду.
Аборт довгий час був чи не єдиним методом контролю над народжуваністю. Сумно, що навіть в даний час четверта частина вагітностей закінчується примусовим перериванням. Синехії в порожнині матки - це результат безвідповідального ставлення до власної репродуктивної сфері.
Чумаченко Ольга, лікар, медичний оглядач


 Порушено 25% обсягу порожнини матки. Спайки на цій стадії легко піддаються розтину. Дно органу не уражене.
Порушено 25% обсягу порожнини матки. Спайки на цій стадії легко піддаються розтину. Дно органу не уражене. рентгенівське обстеження - гистеросальпингографию - для візуалізації порожнини матки, фаллопієвих труб. На знімках будуть чітко видно синехии, їх обсяг і розташування в порожнині матки.
рентгенівське обстеження - гистеросальпингографию - для візуалізації порожнини матки, фаллопієвих труб. На знімках будуть чітко видно синехии, їх обсяг і розташування в порожнині матки.