
 Аногенітальної конділоматоза називають розростання загострених кондилом - пухлиноподібних утворень, які утворюються в області анального отвору і зовнішніх статевих органів.
Аногенітальної конділоматоза називають розростання загострених кондилом - пухлиноподібних утворень, які утворюються в області анального отвору і зовнішніх статевих органів.
Патологія знаходиться в компетенції венерологів, але в її купірування також задіяні і інші фахівці: хірурги займаються оперативним лікуванням захворювання, сексопатологи коректують виникли через кондиломатоз сексуальні проблеми, а психологи займаються відновлення порушеного психологічного комфорту таких пацієнтів.
причини
Гострі кондиломи з'являються в результаті зараження вірусом папіломи людини (ВПЛ) 6 і 11 типів. Збудник характеризується значною поширеністю і може викликати ряд захворювань шкіри і слизових оболонок. На даний момент відомо більше 100 варіацій вірусу папіломи людини, які провокують виникнення різних видів:
- бородавок;
- папілом;
- кондилом.
Вірус папіломи людини є однією з найбільш "популярних" інфекцій, які передаються статевим шляхом і особливо часто призводять пацієнта в кабінет венеролога.
Вважається, що більше половини людей, які живуть статевим життям різного ступеня активності, є носіями цього збудника, про що вони можуть не підозрювати тривалий час, поки вірус не став проявляти активність в організмі (зазвичай вірусоносійство проходить без будь-якої клінічної симптоматики). У більшості випадків відзначається носійство відразу декількох типів вірусу папіломи людини.

Гострі кондиломи з'являються не більше ніж в 1-2% всіх клінічних випадків вирусоносительства. Для виникнення кондилом у людей, інфікованих вірусом папіломи людини, необхідно ослаблення імунного захисту організму (загальної і місцевої). Також кондиломи можуть виникати при нормальному імунітеті, але в разі ослаблення організму в цілому. Це трапляється при таких клінічних обставин, як:
- стан після перенесеного важкого багатогодинного хірургічного втручання - особливо після операцій на органах черевної та грудної порожнини;
- тривалий реабілітаційний період після важких травм;
- затяжні хронічні захворювання - зокрема, хвороби серцево-судинної системи, важка ендокринна патологія (цукровий діабет), патологія крові;
- ряд інфекційних хвороб - виражене туберкульозне ураження різної локалізації, сифіліс, малярія;
- носійство збудників інших інфекційних захворювань;
- ослаблений стан і виснаження внаслідок соціальних факторів (голодування, проживання в неналежних соціальних умовах).
розвиток захворювання
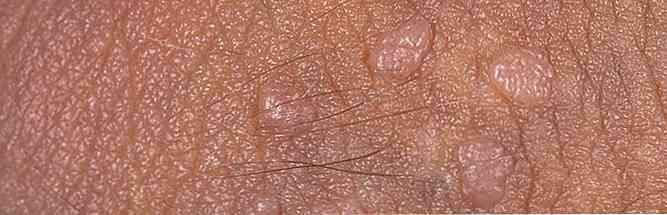
Морфологічно аногенітальний кондиломатоз проявляється гострими кондиломами в області заднього проходу і зовнішніх статевих органів. Характеристики кондилом:
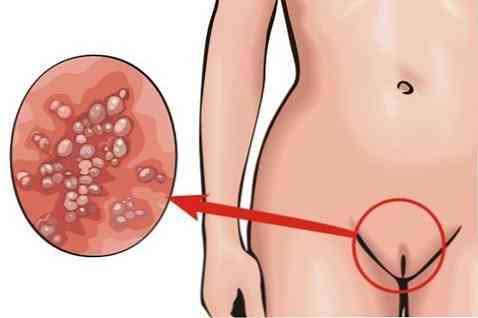 за формою - у вигляді пухлиноподібних розростань на шкірі або ж скупчень у вигляді злилися рожевих сосочків. При масовому скупченні такі розростання нагадують цвітну капусту;
за формою - у вигляді пухлиноподібних розростань на шкірі або ж скупчень у вигляді злилися рожевих сосочків. При масовому скупченні такі розростання нагадують цвітну капусту;- за кольором - рожеві з сірим відтінком;
- за розміром - від дрібних, в 0,3-0,5 мм в поперечному перерізі, до гігантських (великих розмірів) кондилом, які при прогресуючому зростанні можуть закривати анальний отвір.
Гігантські кондиломи також називають пухлиною Бушко-Левенштейна - на честь вчених, які описали її ще на початку 20 століття.
Вірус папіломи людини локалізується в глибоких шарах:
- шкірних покривів;
- слизових оболонок.
При цьому він не проникає в кровотік.
Шкірні покриви і слизові оболонки постійно оновлюються (спостерігається злущування старих клітин, на їх місці з'являються нові), і їх глибокі шари поступово мігрують зсередини, стаючи зовнішніми - разом з клітинами переміщається і вірус. Клінічні ознаки з'являються в тому випадку, коли він досягає поверхні шкіри і слизових оболонок.
Якщо вірус опинився на поверхні, це означає, що він здатний до інфікування. Зараження вірусом 6 і 11 типів, які провокують розвиток аногенітального конділоматоза, проходить контактним шляхом - найчастіше при статевих стосунках:
- вагінальних;
- анальних;
- оральних.
Інші різновиди контактів теоретично теж можуть привести до інфікування - зокрема:
- побутовим способом (через предмети гігієни, білизна, рушники);
- під час медичних маніпуляцій, які проводяться без відповідного захисту (рукавичок, окулярів).
Але для підтвердження таких шляхів зараження на даний момент недостатньо доказової бази (тобто, випадків, коли пацієнти не вступали в статевий контакт, але при цьому заразилися ВПЛ).
Інкубаційний період - час з моменту зараження до виникнення гострих кондилом - досить варіабельний і може становити від декількох тижнів до декількох років. Протягом цього часу вірус розмножується і розвивається в глибоких шарах тканин, тому носії мало заразні.
Гострі кондиломи розвиваються:
- частіше - в області зовнішніх статевих органів (на малих і великих статевих губах у жінок, на голівці статевого члена і мошонки у чоловіків);
- дещо рідше - навколо анального отвору. Такі кондиломи ще називаються періанального.
 Періанальні кондиломи дуже часто розвиваються у гомосексуалістів - тим не менш, для їх виникнення анальні статеві відносини не є обов'язковими. Потрапляючи в тканини, вірус папіломи людини захоплює при проникненні велику площу шкіри і слизових оболонок - в тому числі, і в періанальної області, яка знаходиться дуже близько до зовнішніх статевих органів і чоловіків, і жінок.
Періанальні кондиломи дуже часто розвиваються у гомосексуалістів - тим не менш, для їх виникнення анальні статеві відносини не є обов'язковими. Потрапляючи в тканини, вірус папіломи людини захоплює при проникненні велику площу шкіри і слизових оболонок - в тому числі, і в періанальної області, яка знаходиться дуже близько до зовнішніх статевих органів і чоловіків, і жінок.
У ВІЛ-інфікованих хворих при розвитку синдрому імунодефіциту кондиломи розростаються до гігантських розмірів дуже швидко (ця особливість є одним з найважливіших діагностичних ознак захворювання). Утворюються скупчення, які своєю горбистої формою нагадують цвітну капусту. Така освіта є фактором ризику розвитку плоскоклітинного раку (до слова, не тільки у ВІЛ-інфікованих пацієнтів).
симптоми
Ознаки, що дозволяють ставити діагноз аногенітального конділоматоза, це:
- освіту і розростання в періанальної області сосочковіднимі утворень;
- виражене почуття дискомфорту;
- постійне відчуття, що в області промежини знаходиться чужорідне тіло;
- біль;
- виділення, що мажуть.
Відчуття дискомфорту в періанальної області може виникати:
- в стані спокою;
- при статевому контакті;
- під час дефекації;
- при їзді на велосипеді або на коні;
- під час занять спортом.
Самі по собі кондиломи, якщо вони не схильні до подразнення, не завдають виражених больових відчуттів. Якщо ж сильні болі в області розростання кондилом спостерігаються і в стані відносного спокою, то слід запідозрити наявність супутньої патології, для якої больовий синдром є характерним (це геморой неускладнений і ускладнений, тріщина анального проходу, гострий парапроктит і так далі).
Але найчастіше хворобливість виникає при механічному пошкодженні великих за розміром кондилом:
- при носінні занадто тісної нижньої білизни;
- під час гігієнічних процедур;
- при активних щоденних діях - під час їзди на велосипеді
і так далі.
 Те ж стосується кровоточивості - кондиломи кровоточать внаслідок механічного подразнення. Кров'яні виділення з пошкоджених кондилом незначні, кровотеча не є небезпечною, але виділення бруднять нижню білизну і лякають особливо вразливих пацієнтів, які думають, що кров виділяється з заднього проходу або статевих органів через важкої недуги.
Те ж стосується кровоточивості - кондиломи кровоточать внаслідок механічного подразнення. Кров'яні виділення з пошкоджених кондилом незначні, кровотеча не є небезпечною, але виділення бруднять нижню білизну і лякають особливо вразливих пацієнтів, які думають, що кров виділяється з заднього проходу або статевих органів через важкої недуги.
Якщо виникли великі кондиломи, то на їх поверхні може утворюватися прозора (іноді каламутна) серозна рідина, що виділяють неприємний запах.
У гігантських кондиломах тканини можуть самовільно, без впливу зовнішнього фактора, некротизироваться - на їх місці в товщі таких розростань утворюються Свищева ходи з відходженням некротичних тканин. Так як перианальная область є однією з найбільш забруднених в людському організмі, дуже скоро приєднується неспецифічний запально-інфекційний процес, який здатний досить швидко прогресувати. При цьому можуть виникати ознаки загальної інтоксикації:
- Загальна слабкість;
- постійні головні болі;
- лихоманка - гіпертермія (підвищення температури) і озноб. Гіпертермія може досягати 38,0-38,5 градусів за Цельсієм.
Необхідно мати на увазі наступну клінічну особливість кондилом - вони схильні до досить швидкого зростання.
Також слід пам'ятати, що наявність кондилом провокує проблеми:
- сексуальні;
- психологічні.
Сексуальна проблематика при аногенітальними конділоматоза наступна:
- зменшення або повне зникнення статевого потягу;
- погіршення потенції у чоловіків і сексуальної активності у жінок;
- відсутність почуття задоволення від статевого акту;
- при гігантських кондиломах - відсутність технічної можливості зайнятися сексом (кондиломи будуть заважати повноцінного статевого акту).
Психологічні прояви в основному обумовлені наступними факторами:
- людина комплексує через те, що у нього на промежини щось виросло;
- розвивається підозрілість по відношенню до свого статевого партнера за типом "Він / вона мені зраджує, через те хворіє і мене заразив / а".
Спостерігаються такі психологічні відхилення:
- дратівливість;
- іноді - плаксивість;
- пригнічений стан або навпаки - легка форма агресивності;
- боязнь вступати в статеві стосунки навіть після успішного лікування.
діагностика
Діагноз аногенітального конділоматоза поставити нескладно, так як клінічна картина досить характерна. Лікарський вердикт озвучується на підставі:
- скарг хворого;
- даних огляду. При цьому оглядають не тільки перианальную область, а й зовнішні статеві органи, так як і там можуть утворитися конділоматозного розростання;
- інструментальних методів діагностики;
- лабораторних методів обстеження.
При огляді виявляються:
- характерні розростання;
- нерідко - мацерація (поверхневе роз'їдання шкіри через підвищеної вологості).
Крім зовнішнього огляду, проводять пальцеве дослідження прямої кишки на наявність кондилом в анальному каналі. Показанням до анального дослідження є навіть незначні конділоматозного розростання навколо ануса. Характеристики гострих кондилом, які виявляються в прямій кишці:
- у вигляді вузликів;
- дрібні;
- щільної консистенції.
Інструментальні методи обстеження, які застосовуються в діагностиці аногенітального конділоматоза, це:
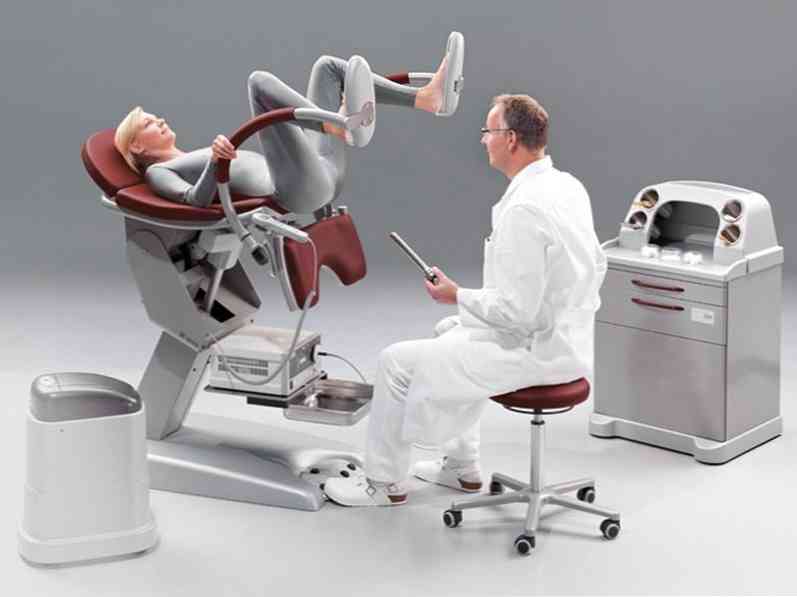 аноскопія - в просвіт прямої кишки вводять ректальне дзеркало, за допомогою якого розширюють анус, після чого проводять візуальне вивчення його слизової оболонки;
аноскопія - в просвіт прямої кишки вводять ректальне дзеркало, за допомогою якого розширюють анус, після чого проводять візуальне вивчення його слизової оболонки;- ректороманоскопия - більш глибоке, ніж при аноскопии, дослідження прямої і початкових відділів сигмовидної кишки. Воно проводиться у хворих, у яких підозрюють виникнення злоякісного новоутворення на місці гострих папілом. Виконується за допомогою ректороманоскопа - ендоскопічного апарату з вмонтованою оптикою і підсвічуванням. Під час ректороманоскопії бачать почервоніння (нерідко - зернисту структуру) слизової оболонки прямої кишки. При проведенні цього методу провести біопсію - паркан змінених тканин кишки з їх подальшим вивченням під мікроскопом.
Лабораторні методи діагностики, які використовують в діагностиці аноректального конділоматоза, це:
-

загальний аналіз крові - підвищена кількість лейкоцитів і ШОЕ свідчить про приєднання запального процесу (особливо при ураженні гігантських кондилом);
- RPR-тест - дослідження для виявлення ВІЛ та сифілісу, яке останнім часом активно проводять при виявленні аногенітального конділоматоза. Для того досліджують фрагменти тканин гострих кондилом;
- гістологічне дослідження тканин пухлини Бушко-Левенштейна - в її великих вузлах виявляють клітини раку;
- метод імуноферментного аналізу (ІФА) - з його допомогою кров досліджують на наявність специфічних антитіл (імуноглобулінів класів А, M і G) до антигенів інфекційного агента, який провокує виникнення того чи іншого інфекційного захворювання. При наявності аногенітального конділоматоза в крові виявляють антитіла до вірусу папіломи людини;
- ПЛР-діагностика (метод полімеразної ланцюгової реакції) - з її допомогою в зразках біоматеріалу визначаються ділянки ДНК патогенних мікроорганізмів. При наявності аногенітального конділоматоза виявляють ДНК вірусу папіломи людини.
Диференціальна діагностика
Диференціальну діагностику аноректального конділоматоза найчастіше проводять з:
 сифилитическими кондиломами - для підтвердження їх сифилитической природи використовують реакцію Вассермана, яка при сифілісі є позитивною;
сифилитическими кондиломами - для підтвердження їх сифилитической природи використовують реакцію Вассермана, яка при сифілісі є позитивною;- контагіозний молюск - він визначається у вигляді білуватого розростання в формі бляшок, які не зливаються і мають вологу приплющену поверхню;
- злоякісними новоутвореннями аногенітальний області - для підтвердження онкологічного діагнозу проводять гістологічне дослідження біоптату.
ускладнення
Найчастіші ускладнення, які спостерігаються при аноректальної канділоматзе, це:
- розвиток плоскоклітинного раку - при утворенні гігантських кондилом і розростанні в анальному каналі;
- травматизація;
- кровотеча;
- запальне ураження кондилом;
- утворення свищів у великих кондиломах;
- періанальний дерматит - запалення шкірного покриву в періанальної області, яке спостерігається через вологого роздратування шкіри. Виникає в разі тривалого аногенітального конділоматоза.
лікування
Сучасній медицині поки що невідомі способи повного знищення вірусу папіломи людини. Лікування спрямоване на:
- купірування клінічної симптоматики;
- попередження виникнення ускладнень;
- попередження рецидивів захворювання.
Тактика лікування залежить від таких характеристик гострих кондилом, як їх:
 розміри;
розміри;- кількість;
- локалізація;
- супутні урогенітальні інфекції (інфекційне ураження сечостатевої системи);
- супутні соматичні патології;
- загальний стан організму і ступінь його ослаблення в силу різних причин.
При невеликих несліваемий кондиломах призначення наступні:
 обробка кондилом розчином подофіллотоксіна, який надає на них припікаючу дію. При цьому слід стежити, щоб препарат не потрапив на неуражені ділянки шкіри;
обробка кондилом розчином подофіллотоксіна, який надає на них припікаючу дію. При цьому слід стежити, щоб препарат не потрапив на неуражені ділянки шкіри;- місцеві противірусні препарати, які застосовують для того, щоб придушити розмноження і розвиток вірусу, а також запобігти рецидивам аногенітального конділоматоза. З цією метою використовують подофіллотоксін, бромнафтохінон і інші препарати;
- загальна імуностимулюючі терапія.
Загальні особливості консервативного лікування наступні:
- лікування гострих кондилом призначають не тільки хворому, але і його статевого партнера;
- під час лікування слід відмовитися від будь-яких статевих контактів.
Найбільш радикальний метод, що дозволяє позбутися від періанальних кондилом, це їх видалення. Його проводять за допомогою оперативних і неоперативних методів - таких, як:
- хірургічне видалення в межах здорових тканин;
- видалення за допомогою вуглеводневого лазера;
- хімічна цітодеструкція - для її проведення використовують концентровані розчини кислот і цитотоксичні препарати.
Видалення кондилом - це фактично паліативний метод (тобто, такий, який бореться з наслідками захворювання, але не може ліквідувати саму хворобу). При видаленні папілом вірус продовжує перебувати в тканинах вірусоносія, а при поверхневому розташуванні здатний інфікувати нові "жертви".
Крім того, кондиломи здатні виникати повторно - після лікування рецидиви захворювання спостерігаються в 30% всіх клінічних випадків.
Також слід пам'ятати про те, що припікання кондилом в анальному каналі хімічними сполуками недоцільно, так як з одного боку недостатньо ефективне, з іншого - веде до виникнення ускладнень:
- запального ураження;
- свербіння;
- намокання;
- освіти ерозій (дрібних дефектів) слизової оболонки прямої кишки.
Особливості хірургічного видалення періанальних гострих кондилом наступні:
- воно є малотравматичної операцією;
- найчастіше проводиться під місцевим знеболенням.
Якщо розростання масивні, то потрібні:
- операція під наркозом;
- іноді - видалення множинних або гігантських розростань в кілька етапів;
- тривале післяопераційне спостереження.
Найефективнішим методом позбавлення пацієнта від аногенітального конділоматоза є комбіноване лікування - це видалення кондилом і застосування імуностимулюючих препаратів загальної дії. Така схема не тільки виліковує хворого, але і дозволяє знизити ймовірність рецидивів аногенітального конділоматоза.
профілактика
Найнадійніші способи попередження аногенітального конділоматоза це:
- статеве життя з одним партнером, який до того ж пройшов профілактичний огляд у венеролога;
- відмова від випадкових статевих контактів;
- дотримання інтимної гігієни.
Профілактикою рецидивирования аногенітального конділоматоза є комплексне лікування з застосуванням противірусних засобів та імунної терапії, а також підтримання імунітету.
 Профілактика рецидиву кондилом після їх хірургічного лікування - це:
Профілактика рецидиву кондилом після їх хірургічного лікування - це:
- застосування противірусних препаратів;
- імунна терапія;
- загальнозміцнююча терапія.
Як імунної терапії призначають:
- інтерферон;
- його індуктори (речовини, які при контакті з клітинами і тканинами викликають вироблення інтерферону).
Позитивна роль імунотерапії також зазначається в профілактиці малігнізації (перетворення в злоякісну пухлину) конділоматозних розростань, у яких відзначається високий ризик переродження. Також після проходження лікувального курсу комбінованого імунологічного лікування кількість пацієнтів, у яких була з позитивною ДНК-проба на ВПЛ, зменшується в два рази.
прогноз
Прогноз для життя сприятливий (від кондилом люди не гинуть), для здоров'я - різний. Періанальні кондиломи мають схильність до розвитку рецидивів як в разі проведення консервативного лікування, так і після хірургічного видалення розростань - ймовірність рецидивів в обох випадках практично однакова.
Якщо в тканинах кондилом виявлені злоякісні клітини - прогноз несприятливий і вимагає активних дій з боку онкологів.
Ковтонюк Оксана Володимирівна, медичний оглядач, хірург, лікар-консультант


 за формою - у вигляді пухлиноподібних розростань на шкірі або ж скупчень у вигляді злилися рожевих сосочків. При масовому скупченні такі розростання нагадують цвітну капусту;
за формою - у вигляді пухлиноподібних розростань на шкірі або ж скупчень у вигляді злилися рожевих сосочків. При масовому скупченні такі розростання нагадують цвітну капусту; аноскопія - в просвіт прямої кишки вводять ректальне дзеркало, за допомогою якого розширюють анус, після чого проводять візуальне вивчення його слизової оболонки;
аноскопія - в просвіт прямої кишки вводять ректальне дзеркало, за допомогою якого розширюють анус, після чого проводять візуальне вивчення його слизової оболонки;
 сифилитическими кондиломами - для підтвердження їх сифилитической природи використовують реакцію Вассермана, яка при сифілісі є позитивною;
сифилитическими кондиломами - для підтвердження їх сифилитической природи використовують реакцію Вассермана, яка при сифілісі є позитивною; розміри;
розміри; обробка кондилом розчином подофіллотоксіна, який надає на них припікаючу дію. При цьому слід стежити, щоб препарат не потрапив на неуражені ділянки шкіри;
обробка кондилом розчином подофіллотоксіна, який надає на них припікаючу дію. При цьому слід стежити, щоб препарат не потрапив на неуражені ділянки шкіри;